همودیافیلتراسیون (HDF) گامی نوین در درمان نارسایی کلیوی
مقدمه
امروزه، نفرولوژیست نه تنها با تعداد فزایندهای از بیماران - عمدتاً سالمندان - که یک یا چند بیماری همزمان دارند، بلکه با مسائل پیچیدهای مرتبط با فرآیند همودیالیز نیز روبرو است که ممکن است بر سلامت قلبیعروقی بیماران تأثیر بگذارد. با وجود پیشرفتهای چشمگیر در فناوری همودیالیز، طی 30 سال گذشته، میزان بقای بیماران دیالیزی همچنان موضوعی نگرانکننده است.
کلید بهبود نتایج درمانی بیماران دیالیزی، اولاً شناخت عوامل خطرزایی است که به بار قلبیعروقی کلی بیماران دیالیزی میافزایند: (عوامل خطرساز سنتی و مرتبط با اورمی و همچنین عوامل مرتبط با فرآیند دیالیز، ممکن است به بار بیماریهای قلبیعروقی موجود بیفزایند.) ثانیاً، یک نکته مهم در جهت مدیریت بهتر خطر بیماریهای قلبیعروقی، در بیماران دیالیزی، انتخاب مناسب شیوه درمانی همودیالیز و اجزای مختلف این درمان است.
التهاب و استرس اکسیداتیو در اکثر بیماریها، از جمله بیماری مزمن کلیه (CKD) نقش مرکزی دارند و باعث اختلال در عملکرد اندوتلیال میشوند که به تصلب شرایین و بیماریهای انسدادی عروقی، منجر میشود. کاهش تحریک ناشی از دیالیز، در مسیرهای التهابی و استرس اکسیداتیو، برای ارائه همودیالیز محافظتکننده قلب، ضروری است.
با وجود پیشرفتهای چشمگیر در درمان بیماران همودیالیزی (HD) در سالهای اخیر، میزان بیماری و مرگ و میر در میان بیماران دیالیزی، همچنان به طور غیرقابل قبولی بالا است. دلایل متعددی برای این نتایج ضعیف بیماران وجود دارد.
ویژگیهای بیماران، بهویژه سن بالا و بیماریهای همزمان، از محدودیتهای مهم در درمان جایگزین مصنوعی کلیه هستند که تنها قادر به جایگزینی بخشی از عملکرد طبیعی کلیه میباشد؛ نسخه استاندارد دیالیز (HD) به هیچ وجه بهینه نیست و تنها حدود 10 درصد از قدرت پاکسازی کلیههای طبیعی را فراهم میکند. بهبود مستمر کارایی شیوههای درمان همودیالیز، باید یکی از اهداف اصلی در مراقبت از بیماران مبتلا به نارسایی کلیوی مرحله نهایی (ESRD) باشد.
همودیافیلتراسیون آنلاین با کارایی بالا (OL-HDF) اکنون به عنوان یک شیوه پیشرفته درمان همودیالیز شناخته میشود که با اثرات مفید بر عوامل مختلف مرتبط با اختلال عملکرد اندوتلیال، نتایج درمانی بیماران را بهبود میبخشد. High Volume HDF، با اثرات مثبت متعدد آن بر عوامل خطرزای قلبی - عروقی مرتبط با دیالیز، درحال حاضر به عنوان موثرترین روش دیالیز که به عملکرد فیزیولوژیکی کلیه طبیعی نزدیک است، شناخته می شود.
در این مقاله به بررسی کامل همودیافیلتریشن، مکانیسمهای عملکرد آن، مزایا و معایب، و نکات مهم در استفاده از این روش خواهیم پرداخت.
تعریف همودیافیلتریشن
همودیافیلتریشن (HDF) یک نوع درمان جایگزینی کلیه (KRT) است که از ترکیب روشهای همودیالیز و هموفیلتراسیون برای حذف مواد محلول در خون استفاده میکند، در حقیقت از تصفیه ترکیبی انتشار و همرفت استفاده میکند.
این روش از فیلترهای خاص و فشار مثبت برای حذف مواد زائد و مایعات اضافی استفاده میکند. بنابراین در مقایسه با همودیالیز معمولی، قادر به حذف بیشتر مواد با وزن مولکولی متوسط است و به ویژه در اروپا و ژاپن رایج است. همودیافیلتریشن معمولاً با استفاده از روش HDF آنلاین انجام میشود که در آن مایع جایگزین توسط دستگاه دیالیز تولید میشود.
اصول همودیافیلتریشن (HDF)
1.حذف مواد محلول: در همودیالیز معمولی، مواد عمدتاً از طریق انتشار (diffusion) حذف میشوند، اما در هموفیلتراسیون، مواد از طریق جابجایی توسط جریان مایع (همرفت) از غشاء عبور میکنند. HDF با ترکیب این دو روش، هم مواد محلول کوچک و هم مواد با وزن مولکولی متوسط را بهخوبی حذف میکند.
2.جایگزینی مایع فیلترشده: HDF نیاز به تزریق مقادیر زیادی مایع جایگزین،(20 تا 100 لیتر) برای جایگزینی مایعی که از بدن خارج میشود، دارد. این مایع باید استریل و بدون پایروژن باشد.
حذف مواد محلول
در همودیالیز معمولی، مواد حلشده عمدتاً از طریق انتشار حذف میشوند، که حرکتی تصادفی از مولکولها به سمت شیب غلظتی است. این حرکت ناشی از انرژی حرارتی مولکولها است؛ در دمای یکسان (و بنابراین انرژی یکسان)، مولکولهای بزرگتر آهستهتر از مولکولهای کوچکتر حرکت میکنند. در نتیجه، همودیالیز مولکولهای کوچکتر را نسبت به مولکولهای بزرگتر مؤثرتر پاکسازی میکند.
در مقابل، در هموفیلتریشن، مواد حلشده از طریق منافذ غشاء، توسط جریان مایع منتقل میشوند که به آن "همرفت" یا کانوکشن گفته میشود. تا زمانی که ماده حلشده، به راحتی بتواند از منافذ غشاء عبور کند، نرخ انتقال از طریق همرفت مستقل از اندازه مولکولی است. این ویژگی باعث میشود پاکسازی بیشتری از مواد بزرگتر، توسط هموفیلتریشن نسبت به همودیالیز، انجام شود.
ترکیب همودیالیز و هموفیلتراسیون در ,HDFاین امکان را فراهم میکند تا مواد حلشده بزرگتر، بهطور مؤثرتر توسط هموفیلتراسیون، پاکسازی شوند و همچنین پاکسازی بالای مواد حلشده کوچکتر، که توسط همودیالیز به دست میآید، فراهم شود.
جایگزینی مایع اولترافیلتریشن
HDF به تزریق مقادیر زیادی (حداقل 20 تا 100 لیتر) مایع نیاز دارد که بهعنوان مایع جایگزین به بیمار تزریق میشود تا مایع از دست رفته، از طریق اولترافیلتریشن را جبران کند. این مایع جایگزین باید استریل و بدون تبزا باشد زیرا مستقیماً به خون بیمار تزریق میشود.
مایع جایگزین یا توسط تولیدکننده بهصورت استریل در کیسهها ارائه میشود یا توسط دستگاه دیالیز در طی درمان تولید میشود:
درمان جایگزینی کلیه بهطور مداوم (CKRT) با HDF :
که در واحدهای مراقبتهای ویژه استفاده میشود، از مایعی که در کیسهها توسط تولیدکننده ارائه میشود، بهره میبرد. هنگامی که مایع جایگزین از کیسهها تزریق میشود، نرخ تزریق بهطور مستقل ازنرخ اولترافیلتراسیون تنظیم میشود. این کار نیاز به کنترل دقیق نرخهای تزریق و اولترافیلتراسیون دارد تا از خطاهای تعادل مایعات جلوگیری شود. استفاده از کیسهها، حجم همرفتی که میتوان به آن دست یافت را محدود میکند. این روش به نام HDF آفلاین هم شناخته میشود.
درمان جایگزینی کلیه مزمن (KRT)با HDF:
در بیماران با نارسایی مزمن کلیه و بخش دیالیز استفاده میشود، مایع جایگزین معمولاً توسط دستگاه دیالیز تولید میشود که از نظر هزینه کمتر از استفاده از مایع جایگزین کیسهای است. این نوع HDF بهعنوان HDF آنلاین(ol-HDF) شناخته میشود . ol-HDF نسبت به مایع جایگزین کیسهای، در زمینه حجم همرفتی، محدودیت کمتری دارد و همچنین میتوان از مایع جایگزین برای آمادهسازی اولیه، شستشو و در دیالیز بدون هپارین، برای شستشوی دورهای استفاده کرد. برای ol-HDF، پمپ تزریق، هم اولترافیلتریشن و هم جایگزینی تزریق، را انجام میدهد و بنابراین نمیتواند، باعث ایجاد خطا در تعادل مایعات شود.
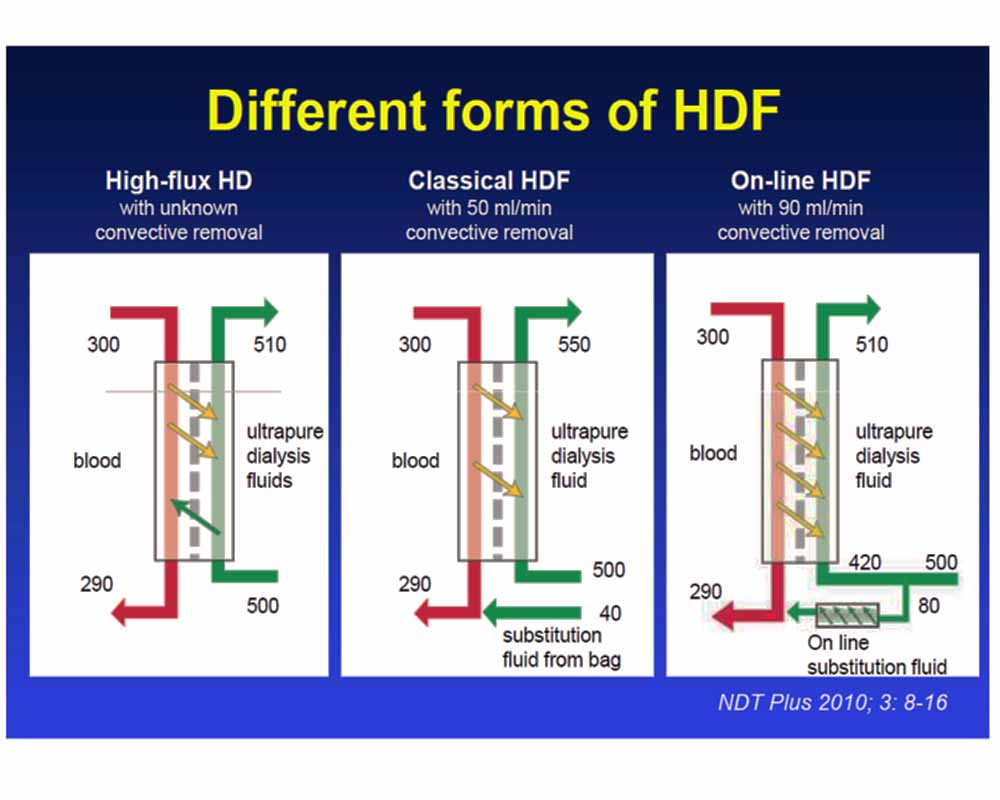
اجزا و فناوری HDF آنلاین
HDF آنلاین (ol-HDF) به نوعی از HDF گفته میشود که در آن تمام مایعات مورد نیاز برای درمان، شامل دیالیزات، مایع جایگزین (یا انفوزیون)، و محلولهای آمادهسازی اولیه و شستشو، بهوسیله دستگاه دیالیز در حین درمان تهیه میشوند.
HDF آنلاین از پیشرفتهایی بهره میبرد که پیشتر برای ایمنتر کردن همودیالیز معمولی انجام شدهاند. این پیشرفتها شامل بهبود سختافزار برای مدیریت تعادل مایعات و حفظ مسیر مایع بهداشتی، و همچنین بهبود نرمافزار برای پایش و کنترل تمام جنبههای عملکرد دستگاه است. نرمافزار قابلیت اجرای توابع حیاتی برای ایمنی، از جمله بررسیهای ایمنی و ضدعفونی را دارد.
حرکت به سمت اجرای تقریباً جهانی همودیالیز با فلوی بالا، در دهه 2000 و شناخت آسیبهای احتمالی ناشی از آلایندههای میکروبی، در مایع دیالیز برای بیماران، باعث بهبود سختافزار دیالیز، جهت ارائه مایع دیالیز فوقخالص شده است.
در مقایسه با همودیالیز معمولی با فلوی بالا، HDF آنلاین به سختافزار و نرمافزار پیچیدهتری نیاز دارد. این امر ممکن است هزینههای بالاتری را برای خرید و نگهداری به همراه داشته باشد. با این حال، این پیچیدگی اضافی نسبتاً کم است، زیرا دستگاههای مدرن، قبلاً بسیاری از این فناوریها را برای همودیالیز با فلوی بالا ( های فلاکس )پیادهسازی کردهاند. افزایش هزینههای HDF آنلاین ممکن است با حذف نیاز به خرید مایعات استریل برای آمادهسازی اولیه، شستشو و انفوزیون ،کاهش یابد. فرآیند آمادهسازی و شستشوی خودکار، نیز میتواند زمان آمادهسازی را کاهش دهد.
دستگاههای مورد استفاده برای ol-HDF:
دستگاههای مورد استفاده، برای HDF آنلاین (ol-HDF) مشابه دستگاههای مدرن همودیالیز معمولی هستند اما تفاوتهای جزئی دارند. تقریباً همه تولیدکنندگان دستگاههای دیالیز، نسخههایی را ارائه میدهند که قابلیت ol-HDF را دارند.
دستگاههایی که قابلیت ol-HDF دارند، به فناوری تولید و تحویل دیالیزات و مایع جایگزین استریل و بدون تبزا در حین درمان مجهز هستند. برای این کار، دستگاه دیالیز باید دارای سه جزء اضافی زیر باشد:
• یک سری از اولترافیلترهای استریلکننده برای تولید مایع جایگزین استریل از دیالیزات.
• یک پمپ برای تزریق مایع جایگزین به بیمار.
• یک پورت بهداشتی، برای تحویل مایع استریل، به ست همودیافیلتریشن یکبارمصرف. این پورت همراه با مسیرهای مایع دستگاه، ضدعفونی میشود و به گونهای طراحی شده است، که از ورود آلایندههای محیطی یا خون به دستگاه جلوگیری کند.
ظاهر بیرونی دستگاه دیالیز که قابلیت ol-HDF دارد، تقریباً مشابه دستگاه دیالیز مدرن معمولی است. این دستگاه حداقل دو پمپ در قسمت جلویی دارد.
در ol-HDF، پمپ دوم برای مایع جایگزین استفاده میشود، در حالی که در دیالیز با فلوی بالا، پمپ دوم گاهی برای دیالیز با سوزن منفرد استفاده میشود. وجود پورت انفوزیون در سطح جلویی دستگاهی که قابلیت ol-HDF دارد ممکن است، تنها ویژگی متمایزکننده باشد. اولترافیلترها از قسمت پشتی دستگاه و گاهی، در یک محفظه بسته، قابل دسترسی هستند.
آمادهسازی آنلاین دیالیزات و مایع جایگزین
در HDF آنلاین، تمام مایعات مورد نیاز برای درمان، از جمله دیالیزات، مایع جایگزین و محلولهای آمادهسازی اولیه و شستشو، در حین درمان توسط دستگاه دیالیز به صورت آنلاین و با استفاده از آب تصفیهشده، برق، پودر بیکربنات سدیم و محلول غلیظ تهیه میشوند.
از آنجا که این مایع بهطور مستقیم به خون بیمار تزریق میشود، دستگاه دیالیز باید قادر به تولید مایعی باشد که استریل و غیرتبزا باشد. در HDF آنلاین، این کار با فیلتر کردن مایع دیالیز استاندارد از طریق یک یا چند اولترافیلتر حذف کننده باکتری و اندوتوکسین انجام میشود. بخشی از مایع اولترافیلتر شده از طریق یک اولترافیلتر اضافی عبور داده میشود تا برای تزریق، استریل شود.
باقیمانده جریان مایع دیالیز به صافی فرستاده میشود. این اولترافیلترها بین درمانها، دوباره استفاده میشوند و بهصورت خودکار، توسط دستگاه، ضدعفونی و آزمایش میشوند.
مایع استریل و غیرتبزا، به یک پورت در جلوی دستگاه، ارسال میشود. یک ست یکبار مصرف (معمولاً بخشی از مجموعه ست دیالیز برای HDF) به این پورت متصل میشود.
سیستمهای کنترلی درون دستگاه دیالیز، فرآیند ضدعفونی و یکپارچگی اولترافیلترها و مسیر مایعات را نظارت میکنند. مایع تولیدشده، توسط سیستم HDF میتواند برای آمادهسازی اولیه، شستشو و شستشوی ست همودیافیلتریشن، استفاده شود، که ممکن است هزینه فیلترها را جبران کند.
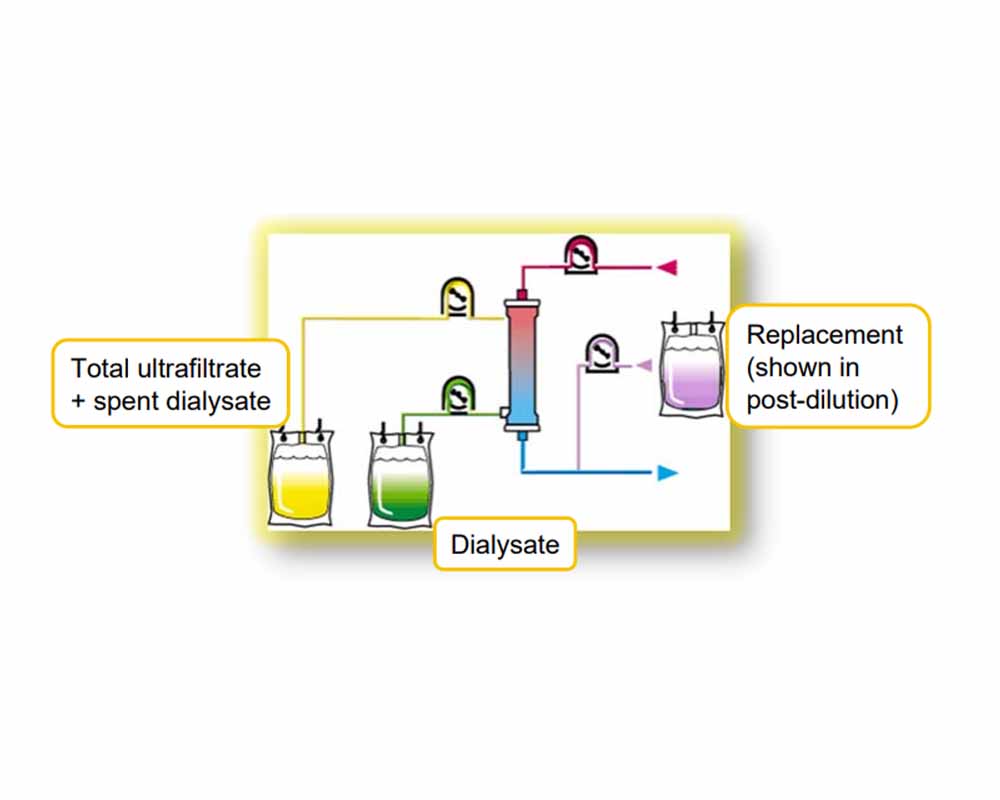
روشهای تزریق مایع جایگزین
پس از تولید مایع جایگزین، توسط دستگاه، میتوان آن را به لولهکشی بالای صافی (پیشدیالیز) یا پایین صافی (پسدیالیز) تزریق کرد. تزریق همزمان در بالا و پایین صافی (مخلوطدیالیز) یا در وسط مسیر خون صافی (میانیدیالیز) کمتر رایج است.
HDF پست دیلوشن (postdilution)
پست دیلوشن در بیشتر درمانهای HDF استفاده میشود. پست دیلوشن، حداکثر پاکسازی را برای حجم مشخصی از مایع تزریقی به دست میدهد.
در HDF پست دیلوشن، نرخ بالای اولترافیلتراسیون باعث افزایش چشمگیر هماتوکریت و غلظت پروتئین سرم میشود، زیرا خون از صافی عبور میکند. این امر منجر به افزایش ویسکوزیته و فشار انکوتیک، در محفظه خون میشود. پروتئین، تمایل به تجمع در سطح غشا ( گرفتگی غشا) دارد، که باعث کاهش نفوذپذیری غشا به مایعات و حلشوندهها میشود. این عوامل باعث میشوند که نرخ اولترافیلتراسیون به حدود 30 درصد از نرخ جریان خون محدود شود.
گرفتگی غشا باعث افزایش فشار درون غشایی (TMP) میشود، که توسط دستگاه قابل تشخیص است. دستگاه ممکن است بهطور خودکار، نرخ اولترافیلتراسیون را برای حداکثر پاکسازی، تنظیم کند و از آلودگی بیش از حد غشا، جلوگیری نماید.
احتمال گرفتگی غشا، زمانی که جریان خون قطع میشود( مانند آلارمهای مکرر که باعث توقف پمپ خون میشوند )، افزایش مییابد، به همین دلیل، دسترسی مطمئن عروقی، برای HDF ضروری است. در درمانهای متناوب، نرخهای جریان خون خارجبدنی، حداقل 350 میلیلیتر در دقیقه، برای بزرگسالان و 5 تا 8 میلیلیتر در دقیقه بهازای هر کیلوگرم وزن بدن، یا 150 تا 240 میلیلیتر در دقیقه بهازای هر مترمربع سطح بدن، برای کودکان توصیه میشود HDF همچنین نیازمند آنتیکوآگولاسیون مناسب، در طول پروسه و عدم وجود شرایطی است، که ویسکوزیته خون را افزایش دهد (مانند هماتوکریت بالا، کریوگلوبولینمی cryoglobulinemia ، گاموپاتی هاgammopathies ).
HDF پره دیلوشن (predilution)
برای بیمارانی که نمیتوانند تحت HDF پست دیلوشن قرار بگیرند، از HDF پره دیلوشن یا ترکیبی به همراه کنترل بازخوردی TMP استفاده میشود.
در HDF پره دیلوشن، تزریق باعث رقیق شدن اجزای خون قبل از اولترافیلتراسیون میشود. این امر خطر گرفتگی غشا را کاهش داده و اجازه میدهد نرخهای بالاتری از اولترافیلتراسیون (معمولاً بیش از 60 درصد از نرخ جریان خون) حاصل شود.
با وجود نرخهای بالاتر اولترافیلتراسیون، نرخهای پاکسازی در HDF پره دیلوشن در مقایسه با HDF پست دیلوشن پایینتر است. دلیل این امر این است که غلظتهای سموم، در خون و اولترافیلتره پایین آمده، که پاکسازی از طریق هر دو روش انتشار و همرفت، را کاهش میدهد. برای دستیابی به همان نرخ پاکسازی، نرخهای تزریق در HDF پره دیلوشن باید بسیار بالاتر از HDF پست دیلوشن باشد.
Mixed-dilution HDF
در HDFترکیبی، مایع جایگزین به لولهکشی در هر دو نقطه بالا و پایین صافی تزریق میشود. این روش، تأثیرات هر دو پره دیلوشن و پست دیلوشن را برای بهینهسازی نرخ پاکسازی ترکیب میکند. سیستم ممکن است، نرخهای اولترافیلتراسیون، تزریق بالا و تزریق پایین را براساس اندازهگیری فشار، در نقاط مختلف، برای دستیابی به حداکثر پاکسازی، بدون لختهشدن یا انسداد بیش از حد تنظیم کند.
HDF mid-dilution
در HDF میانی، از صافی های خاصی استفاده میشود. مایع جایگزین از طریق یک پورت اضافی در نیمهراه مسیر خون در صافی به خون تزریق میشود. این سیستم به عنوان ترکیبی از مزایای هر دو پیشدیالیز و پسدیالیز پیشنهاد شده است.
علاوه بر این روشهای تزریق، تغییراتی در پمپهای مایع ایجاد شده است، که باعث تغییرات در فشار مایع دیالیز شده، و منجر به فیلتراسیون متناوب و بازفیلتر کردن دیالیزات، از طریق غشای صافی میشود. به این روش HDF "پوش-پول" گفته میشود. در HDF پوش-پول، مایع دیالیز، به عنوان مایع تزریقی عمل میکند و از طریق غشای صافی، فیلتر میشود. HDF پوش-پول، برخی از اثرات پره دیلوشن بر پاکسازی و انعقاد را شبیه HDF مخلوط یا میانی فراهم میکند.
علاوه بر این، باز فیلتر متناوب ممکن است، رسوبات پروتئینی را در سمت خونی غشا، از بین ببرد، که این تکنیک را برای درمانهای طولانی مدت (مانند درمانهای پیوسته برای آسیب حاد کلیوی، دیالیز شبانه) مناسب میسازد. HDFپوش-پول عموماً در سیستمهای HDF استاندارد موجود نیست.
کنترل تعادل مایعات در همودیافیلتریشن
دستگاههای مدرن دیالیز، از سیستمهای تنظیم تعادل مایعات استفاده میکنند، تا میزان مایعات حذفشده از بیمار، بهدقت کنترل شود. این سیستمها میزان پمپاژ مایعات به صافی و از صافی را تنظیم میکنند و تفاوت در این دو نرخ، میزان فیلتراسیون مایعات از غشای صافی را تعیین میکند.( filtration rate )
• در درمان جایگزین مداوم کلیوی (CKRT)،نرخ جریان پمپ مایع تزریقی و مایع دیالیز، توسط دستگاه کنترل میشود، تا تعادل مایعات مطلوب حفظ شود. برخی سیستمها، گرانشی بوده و تعادل مایعات بر اساس وزن کیسههای حاوی مایع تازه و مصرفشده، مشخص میشود؛ دیگر سیستمها به اتاقکهای پمپاژ دقیق وابسته هستند.
• در همودیالیز معمولی، مایعات، در داخل دستگاه باقی نمیمانند و بنابراین قابل توزین نیستند؛ بلکه تعادل مایعات، از طریق نرخها یا حجمهای پمپشده کنترل میشود.
• در همودیافیلتراسیون آنلاین (ol-HDF)، تعادل مایعات، توسط همان سیستم تعادل مورد استفاده در همودیالیز معمولی، کنترل میشود. مایع تزریقی از مایع دیالیز بین سیستم تعادل و صافی، پمپ میشود و فشار را در بخش دیالیزات کاهش میدهد، و این باعث فیلتراسیون بیشتر از خون به میزان دقیق پمپشده میشود. در نتیجه، انتقال همرفتی بیشتر در ol-НDF ،تاثیری بر تعادل مایعات ندارد.
ایمنی میکروبیولوژیک در همودیافیلتریشن
با شواهد فزایندهای که نشان میدهد، آلودگی میکروبی مایعات دیالیز، اثرات مضر بر بیماران دیالیزی دارد، ارزیابی وضعیت میکروبیولوژیکی و نگهداری پاکیزگی مایعات دیالیز در سالهای اخیر اهمیت بالایی در بالین پیدا کرده است.
این حقیقت که بیماران دیالیزی در هر هفته بیش از ۳۰۰ لیتر مایع دیالیز دریافت میکنند، نیاز به پیادهسازی یک سیستم مدیریت کیفیت مایع پیوسته را برجسته میکند. شواهد علمی کنونی، مزایای استفاده از مایعات دیالیز فوقالعاده خالص را برای بهبود نتایج بیماران در دیالیز نشان میدهند. علاوه بر این، مایعات دیالیز بسیار تصفیهشده، پیشنیازی برای درمان ONLINE HDF است، جایی که بیمار مستقیماً در معرض حجمهای زیادی از مایع انفوزیون تولید شده، به صورت آنلاین قرار میگیرد.
مایع دیالیز از محلولهای الکترولیتی غلیظ، تهیه میشود که با آب تصفیهشده رقیق میشوند. استانداردها و دستورالعملها، اهدافی را برای کیفیت آب مورد استفاده در کنسانترههای دیالیز و متعاقب آن مایعات دیالیز، تعیین میکنند. هرگونه آلودگی بیولوژیکی یا شیمیایی، در آب باید بهطور مؤثر توسط سیستمهای تصفیه آب پیشرفته، حذف شود. اجزای مختلف تجهیزات پیشتصفیه آب (که حول سیستم اسمز معکوس اجباری متمرکز است) باید بهطور فردی، برای کیفیت آب تأمینشده محلی، تطبیق داده شوند.
در روش CKRT، مایع جایگزین در کیسهها، تأمین میشود و تولیدکننده ، مسئولیت کیفیت آن را تا زمانی که در شرایط تعریفشده، ذخیره و استفاده شود بر عهده دارد. در مورد ol-ΗDF، وضعیت بسیار پیچیدهتر است. خلوص مایع دیالیز فوقخالص (ultra pure)را میتوان، با آزمایش تعداد میکروبی و اندوتوکسین بررسی کرد. با این حال، برای مایع جایگزین، هیچ آزمایش روتینی وجود ندارد، که نشان دهد این مایع استریل و غیرپایروژنیک است.
حتی اگر چنین آزمایشی وجود داشت، ممکن نبود مشکلات احتمالی، بهسرعت تشخیص داده شود تا از تزریق جلوگیری شود. در عوض، روش ol-НDF بر سیستمها و دستورالعملهای عملیاتی متکی است، که خطر تزریق مایع آلوده را به سطح قابلقبولی کاهش میدهند. ریسک قابلقبول، معادل ریسکی است که برای تزریقهای وریدی، یا دیالیز با جریان بالا ( های فلاکس )استاندارد پذیرفته شده است.
مایع دیالیز استاندارد، حاوی مقدار قابل توجهی از میکروارگانیسمهای زنده (حداکثر 100 واحد تشکیل کلنی CFU / میلیلیتر) و قطعات باکتریایی (حداکثر 0.5 واحد اندوتوکسین EU / میلیلیتر) است. این آلایندهها، ممکن است از آب تصفیهشده و محلول های غلیظ که برای آمادهسازی دیالیزات استفاده میشوند یا از اتصالات خارجی روی دستگاه سرچشمه بگیرند، یا ممکن است بهدلیل رشد باکتریها، در مسیرهای مایع ایجاد شوند.
در دیالیز با جریان بالا ( های فلاکس )، مسیر مایع دیالیز بهطور مرتب ضدعفونی میشود و مایع از طریق یک یا چند فیلتر فوقالعاده عبور میکند تا به خلوص فوقالعاده (کمتر از 0.1 CFU و کمتر از 0.03 EU / میلیلیتر [یعنی غیرقابل تشخیص با آزمایشهای روتین] ) برسد. غشای یک صافی های فلاکس، بهعنوان یک مانع نهایی برای جلوگیری از انتقال هرگونه آلاینده باقیمانده به خون عمل میکند. در روش ol-НDF، مرحله دوم اولترافیلتراسیون باید حداقل به اندازه غشای صافی مؤثر باشد تا آلایندهها را مسدود کند.
در مقایسه با غشای صافی، غشاهای فیلتر فوقالعاده میتوانند ضخیمتر و دارای حفرههای کمتری باشند و در نتیجه، بهطور بالقوه در مسدود کردن و جذب آلایندهها مؤثرتر باشند. برخی سیستمها برای مایع جایگزین، از فیلترهای فوقالعاده متعدد استفاده میکنند.
مسیرهای مایع داخل دستگاه دیالیز، بهطور منظم ضدعفونی میشوند (حداقل یک بار در هر روز استفاده).دستگاه فرآیند را کنترل میکند تا اطمینان حاصل شود که شرایط ضدعفونی ( مانند pH پایین، دمای بالا) بهمدت کافی حفظ شده است. چرخههای تکراری استفاده و ضدعفونی، در نهایت موجب فرسایش غشاهای فیلتر فوقالعاده میشود، بنابراین لازم است پس از تعداد مشخصی چرخه یا دوره زمانی (مثلاً 100 بار استفاده یا سه ماه) تعویض شوند. زمان یا تعداد دفعات مجاز استفاده قبل از تعویض، بستگی به مواد شیمیایی استفادهشده، دارد.
دستگاه دیالیز ممکن است ضدعفونیها و تغییرات فیلتر فوقالعاده را تشخیص داده و ثبت کند و در صورت تأخیر در اقدامات، هشدار داده یا از ادامه درمان جلوگیری کند. فیلترهای فوقالعاده در تستهای نگهداری فشار، که دستگاه برای بررسی نشتها اجرا میکند، گنجانده میشوند. همچنین، دستگاه ممکن است برای بررسی یکپارچگی غشاهای فیلتر فوقالعاده، با باز کردن یک شیر برای ورود هوا از یک طرف، آزمایش کند.
پورت مایع تزریقی، که در آن خط تزریق یکبارمصرف، به دستگاه متصل میشود، نقطهای است که احتمال آلودگی دارد. این پورت ممکن است دارای یک سوپاپ برای جلوگیری از ورود آلایندهها باشد و خط تزریق و اتصالات مربوط به آن در ol-HDF نسبت به دیالیز معمولی ، پیچیدگی و پتانسیل آلودگی بیشتری دارند.
استانداردهای ISO در مورد همودیافیلتریشن :
تجهیزات مورد استفاده در ol-HDF باید با استانداردهای کمیسیون بینالمللی الکترونیک (IEC) 60601-2-16 تطابق داشته باشند. این استانداردها، از تولیدکنندگان میخواهند که تحلیل خطرات رسمی برای تجهیزات خود، انجام دهند و اقداماتی را برای کاهش خطر به سطوح قابل قبول، پیادهسازی کنند. سازمان غذا و داروی ایالات متحده (FDA) این استانداردها را پذیرفته است.
سازمان بینالمللی استانداردسازی (ISO) 23500-2019 E، "کیفیت مایع دیالیز برای همودیالیز و درمانهای مرتبط"، توصیه میکند که مایع دیالیزی که برای همودیالیز با جریان بالا استفاده میشود، باید فوقالعاده خالص ultra pure (<0.1 واحد تشکیل کلنی /[CFU]میلیلیتر، <0.03 واحد اندوتوکسین [EU] / میلیلیتر) باشد. مایع تزریقی برای HDF باید استریل و غیرپایرونیک باشد. ISO به این نکته اشاره دارد که تایید انطباق با آزمایش مایع تزریقی امکانپذیر نیست، زیرا آزمایشی برای استریل بودن مطلق وجود ندارد. به جای آن، استانداردها ایجاب میکنند که مایع جایگزین آنلاین با استفاده از فرایندی که توسط تولیدکننده تجهیزات تأیید شده است، آماده شود.

انتخاب بیمار با نارسایی مزمن کلیه:
هنگامی که دستگاه HDF در یک مرکز موجود است، پزشک میتواند تصمیم بگیرد که برای هر بیمار از همودیافیلتراسیون یا همودیالیز استاندارد استفاده کند. ویژگیهای بیمار، که بر تصمیمگیری برای اجرای HDF تأثیر میگذارند، به شرح زیر است:
بیمارانی که احتمالاً بیشترین بهره را از HDF میبرند:
ما بر این باوریم که همه بیماران در مقایسه با همودیالیز معمولی (HD) از همودیافیلتریشن بیشتر بهرهمند میشوند . با این حال، بیمارانی که احتمالاً بیشترین سود را از HDF دریافت میکنند، جوانتر هستند، دیابت یا بیماری قلبی-عروقی ندارند و سطح کراتینین و آلبومین سرمی بالاتری دارند.
بیمارانی که کنترل هیپرفسفاتمی در آنها دشوار است:
گزارشها نشان میدهند که همودیافیلتراسیون آنلاین (ONLINE HDF) نسبت به همودیالیز با فلاکس بالا، حذف فسفات بیشتری را ارائه میدهد و سطح فسفات سرمی را بیشتر کاهش میدهد. بنابراین، اگرچه حذف کافی فسفات به دلیل پیچیدگی کینتیک چندگانه فسفات محدود است، استفاده بلندمدت از ONLINE HDF، بهویژه همراه با زمان درمان طولانیتر، میتواند نیاز به مصرف مقادیر بیشتری از بایندرهای فسفات را کاهش دهد.
بیماران در معرض خطر آمیلوئیدوز مرتبط با β2-میکروگلوبولین :
چندین مطالعه کنترلشده و آیندهنگر تأیید کردهاند که حذف همرفتی افزایشیافته β2-میکروگلوبولین توسط HDF با کاهش قابل توجه غلظتهای β2-میکروگلوبولین خون همراه بوده است. درمانهای همرفتی با جلوگیری یا حداقل تأخیر در نیاز به جراحی برای سندروم تونل کارپ، که نشانه بالینی اصلی آمیلوئیدوز مرتبط با β2-میکروگلوبولین است، مرتبط هستند.
بیمارانی با سندروم سوءتغذیه-التهاب-تصلب شرایین (MIA):
اگرچه عوامل خطر سنتی (مانند دیابت، فشار خون بالا، هیپرلیپیدمی) در بیماران دیالیزی رایج هستند، اما تنها بخشی از شیوع بالای بیماریهای قلبیعروقی را در این گروه از بیماران توضیح میدهند. التهاب مزمن، همراه با افزایش سطح سرمی سایتوکینهای پیشالتهابی و پروتئین واکنشی C (CRP) در بیماران دیالیزی، به طور شایعی مشاهده میشود و نقش مرکزی در افزایش خطر قلبیعروقی این بیماران دارد.
التهاب مزمن شامل چرخه پیچیدهای از عوامل مختلف است، از جمله: محصولات نهایی گلیکاسیون پیشرفته (AGEs)، لیپوپروتئینهای غیرطبیعی و استرس اکسیداتیو. این عوامل به عنوان عوامل غیرسنتی، مرتبط با اورمی و دیالیز طبقهبندی میشوند و به یکدیگر مرتبط هستند و در نهایت، منجر به اختلال عملکرد اندوتلیال میشوند، که یکی از اولین وقایع، در پیشرفت تصلب شرایین است.
علاوه بر این، التهاب نه تنها با پیشرفت بیماریهای قلبیعروقی آترواسکلروتیک مرتبط است، بلکه با سوءتغذیه نیز در ارتباط بوده و موجب ایجاد سندروم سوءتغذیه-التهاب-تصلب شرایین (MIA) میشود. بنابراین، پیشگیری از التهاب اکنون به عنوان یکی از اهداف اصلی درمان، برای کاهش عوارض مرتبط با سندروم MIA در بیماران دیالیزی بلندمدت، تلقی میشود. همودیافیلتراسیون آنلاین (ONLINE HDF) ، از طریق حذف بیشتر و تصحیحی مولکولهای بزرگتر، همراه با استفاده از غشاهای بسیار زیستسازگار و دیالیزات مناسب، میتواند به سرکوب چرخه معیوب سندروم MIA کمک کند .
بیماران مبتلا به کمخونی و مقاومت به اریتروپوئیتین :
چندین مطالعه بالینی نشان دادهاند که اصلاح کمخونی، که با افزایش قابل توجه سطح هموگلوبین و یا کاهش دوزهای اریتروپوئیتین، مشخص میشود، در بیمارانی که با همودیافیلتراسیون آنلاین (ONLINE HDF) درمان شدهاند، بهبود یافته است. علاوه بر حذف بیشتر مواد مهارکننده اریتروپوئیز، عامل دیگری که ممکن است به اثر مثبت درمانهای ONLINE HDF در اصلاح کمخونی کمک کند، کیفیت میکروبیولوژیکی بهینه دیالیزات است. این امر به کاهش حالت التهابی مزمن منجر میشود و بهبود استفاده از آهن و کاهش مقاومت به اریتروپوئیتین را در پی دارد.
بیمارانی با ناپایداری همودینامیک حین دیالیز :
افت فشار خون حاد یکی از عوارض شایع حین دیالیز است. شناسایی بیمارانی که بیشتر در معرض خطر هستند، پیشنیازی برای بهبود نتایج در دیالیز است. در این بیماران، اغلب هیپرتروفی بطن چپ (LVH) مشاهده میشود، وضعیتی که به طور نزدیک، با افت فشار خون حین دیالیز، مرتبط است.
دیگر بیماران در معرض خطر ناپایداری همودینامیک حین دیالیز، شامل: سالمندان، بیماران دچار سوءتغذیه با هیپوآلبومینمی، بیماران دیابتی و بیماران با اختلال عملکرد سیستم عصبی خودمختار هستند. همودیافیلتراسیون آنلاین (ONLINE HDF) که پایداری همودینامیک بیشتری را فراهم میکند، باید به عنوان درمان انتخابی برای این بیماران در نظر گرفته شود.
توضیحات رایجی که برای پایداری بیشتر قلبیعروقی در بیماران تحت درمان با ONLINE HDF ارائه میشود، شامل: حذف عوامل گشادکننده عروق احتمالی و خنکسازی خون، از طریق افزایش اتلاف انرژی حرارتی، در سیستم خارج بدنی است.
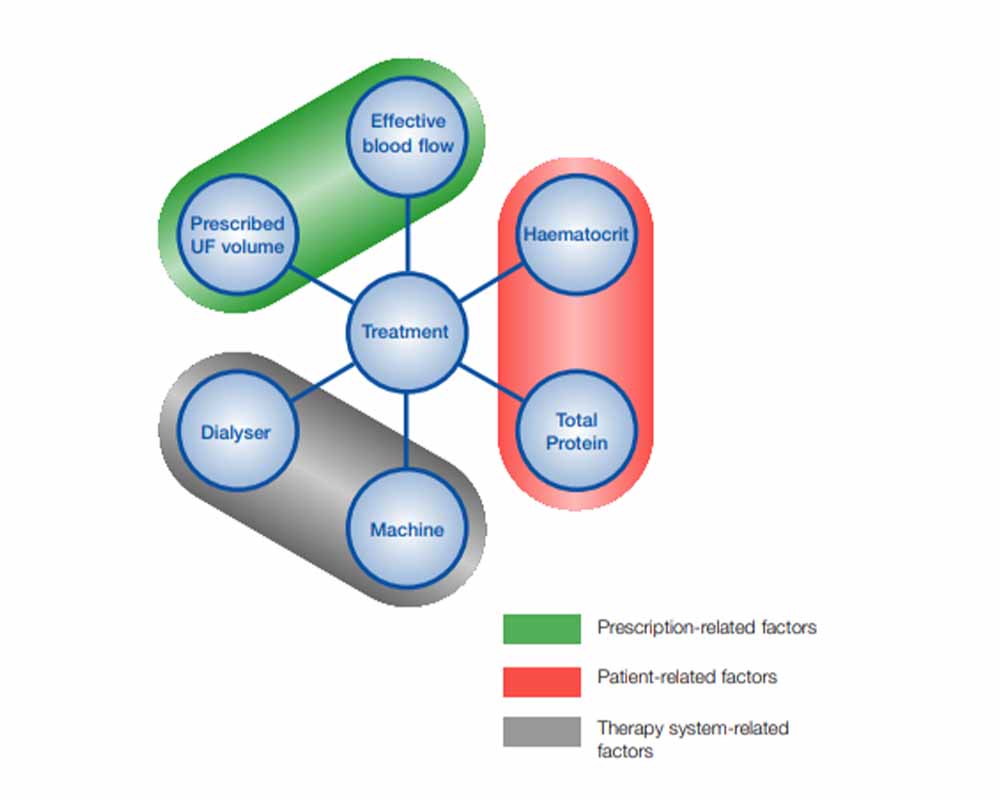
فاکتورهای مهم و ضروری در انجام همودیافیلتریشن
دسترسی عروقی قابلاعتماد:
در همودیالیز، پاکسازی بهینه مواد حلشده، به عوامل مختلفی از جمله: نرخ جریان خون مؤثر، که از صافی عبور میکند، بستگی دارد. وضعیت فیستولا و انتخاب ابعاد سوزنها، بر جریان خون مؤثر که باید بهدست آید، تأثیر میگذارد.هنگام تجویز جریان خون مورد نیاز، و بهویژه زمانی که نرخهای بالاتری از جریان خون هدفگذاری میشود، شرایط دسترسی عروقی هر بیمار اغلب دستکم گرفته میشود.
برخلاف فرضیات عمومی، مهم است که توجه داشته باشیم که فشارهای شریانی و وریدی، که در دستگاههای دیالیز نمایش داده میشوند، فشار فیستولا را منعکس نمیکنند بلکه تنها فشار دینامیک و فشار مکشی قبل و بعد از سوزنها یا کاتترهای فیستولا را نشان میدهند. با افزایش طول و کاهش قطر سوزنها و کاتترهای مورد استفاده برای دسترسی عروقی، مقاومت در برابر جریان خون افزایش مییابد.
فشار مکشی شریانی، بهویژه تأثیر منفی بر نرخ جریان خون دارد؛ زیرا حجم ضربهای پمپهای غلطکی مورد استفاده ، را معمولا کاهش میدهد. بنابراین، نرخهای جریان خون از پیش تنظیمشده در دستگاه دیالیز، معمولاً بیشتر از نرخ جریان خون مؤثر پمپاژ شده، به میزان تا ۱۰٪ در فشار شریانی = –۲۵۰ میلیمتر جیوه است؛ هرچه فشار شریانی منفیتر باشد، انحراف از نرخ جریان خون از پیش تنظیمشده بیشتر میشود.
همودیافیلتریشن متناوب، بهطور کلی نیاز به دسترسی عروقی دارد؛ که بتواند نرخ جریان خون حداقل 350 میلیلیتر در دقیقه برای بزرگسالان و 5 تا 8 میلیلیتر در دقیقه به ازای هر کیلوگرم وزن بدن برای بزرگسالان، یا 150 تا 240 میلیلیتر در دقیقه به ازای هر متر مربع سطح بدن برای کودکان، فراهم کند.
در فیستول ها و گرافت ها، معمولاً از سوزنهای با اندازه 14G یا 15G استفاده میکنیم. سوزنهای بزرگتر، جریان خون بالاتری را فراهم میکنند؛ که یک عامل مهم در حجم مؤثر همرفتی است. اگرچه نرخ جریان خون به دست آمده در کاتترهای ورید مرکزی معمولاً کمتر از فیستولها است، اما کاتترهای ورید مرکزی با موفقیت برای HDF استفاده شدهاند.
صافی ها:

قیمت ملزومات مصرفی دیالیز
قیمت ملزومات مصرفی دیالیز از جمله ست بلادلاین، صافی، پودر بیکربنات و سوزن فیستولا با ابلاغ اداره کل تجهیزات پزشکی وزارت بهداشت بروزرسانی شد.
برای HDF آنلاین به غشایی با نفوذپذیری هیدرولیکی بالا (یعنی صافی های فلاکس) نیاز است و برخی ویژگیهای طراحی، مانند سطح بزرگتر، قطر فیبر بیشتر و طول فیبر کوتاهتر ترجیح داده میشوند. بسیاری ازصافی هایی که در همودیالیز معمولی با فلاکس بالا استفاده میشوند، میتوانند برای HDF آنلاین نیز به کار روند.
در مطالعه انتشار همرفتی (CONTRAST) که در چندین مرکز انجام شد، از صافی هایی با مساحت سطح غشا بین 1.7 تا 2.2 متر مربع، ضرایب اولترافیلتراسیون بین 56 تا 85 میلیلیتر/ساعت/میلیمتر جیوه/متر مربع، قطر لومن مویرگی بین 185 تا 215 میکرومتر، و طول مویرگی بین 225 تا 280 میلیمتر استفاده شد. علیرغم تفاوت در ویژگیهای صافی، حجم همرفتی توسط زمان درمان و جریان خون، تعیین شد؛ و نه نوع غشا و سطح آن.
در مقابل، یک مطالعه مقایسهای که چهارصافی مختلف را آزمایش کرد، نشان داد که بالاترین حجمهای همرفتی و ضریب فیلتراسیون با غشای صافی، با سطح بزرگتر، ضریب اولترافیلتراسیون بالا، قطر لومن مویرگی پهنتر (≥200 میکرومتر) و طول مویرگی 200 میلیمتر به دست آمد. در یک مطالعه مقایسهای، افزایش سطح دیالیزر از 1.4 به 1.8 متر مربع منجر به افزایش حجمهای همرفتی شد. بنابراین، سطح دیالیزر حداقل 1.7 تا 1.8 متر مربع توصیه میشود و تحقیقات بیشتر در این زمینه لازم است.
تنظیم دوز و حجم همرفتی:
یکی از جنبههای مهم در ol-HDF تنظیم دوز و حجم همرفتی است. پزشکان باید حجم مایع جایگزین و نرخ اولترافیلتراسیون را بر اساس شرایط فردی بیمار، از جمله وضعیت قلبیعروقی و وزن خشک او تنظیم کنند. بهطور کلی، حجم همرفتی معمولاً بین 20 تا 30 لیتر در هر جلسه است، اما در برخی از بیماران ممکن است به میزان بیشتری نیاز باشد. هدف این است که حجم همرفتی بهحدی بالا باشد، که پاکسازی بهینه مواد محلول با وزن مولکولی متوسط حاصل شود و بهبودی در شرایط بیمار ایجاد شود.
برای بیمارانی که تحت درمان HDF متناوب مزمن هستند، پیشنهاد میشود که حجم مؤثر همرفتی ≥23 لیتر/درمان بهجای حجمهای کمتر هدفگذاری شود. حجمهای کمتر ممکن است، مزایای کافی برای توجیه پیچیدگی و هزینه بیشتر HDF نداشته باشند. برای بیمارانی که حجم همرفتی کمتری از هدف دارند، ما بهطور تدریجی زمان درمان، جریان خون و نسبت فیلتراسیون را افزایش میدهیم تا حجم همرفتی به ≥23 لیتر/جلسه برسد.
عوامل تعیینکننده حجم همرفت مؤثر
حجم همرفت مؤثر تحت تأثیر جریان خون، زمان درمان، و ضریب فیلتراسیون قرار دارد. این پارامترها، در ادامه مورد بحث قرار میگیرند.
● جریان خون و مدت زمان درمان:
برای دستیابی به حداقل حجم همرفت مؤثر، نیاز به جریان خون و مدت زمان درمان کافی است. برای رسیدن به نرخهای جریان خون قابل قبول، دسترسی عروقی پایدار لازم است.در عمل بالینی، نرخ جریان خون مؤثر یا به دست آمده، به طور میانگین 5 درصد کمتر از نرخ جریان خون تنظیمشده است؛ این اختلاف ممکن است در بیماران خاص، به ویژه در بیمارانی که از کاتتر استفاده میکنند، تا 50 درصد نیز برسد.
● ضریب فیلتراسیون :
ضریب فیلتراسیون از تقسیم حجم همرفت بر حجم خون پردازششده (یا نرخ جریان همرفتی ÷ نرخ جریان خون) به دست میآید. ضریب فیلتراسیون به عنوان یک پارامتر جداگانه تنظیم نمیشود، بلکه با تغییر نسبت جایگزینی، نرخ جریان جایگزینی، یا حجم جایگزینی هدف، بسته به تجهیزات مورد استفاده، تنظیم میشود. در برخی دستگاههای HDF، سیستمهای بازخوردی برای حداکثر کردن نرخهای جریان جایگزینی در دسترس است.
ضریب فیلتراسیون دقیقتر، از نرخ یا حجم جریان آب پلاسما محاسبه میشود تا جریان یا حجم خون، اما پزشکان از نرخ جریان خون استفاده میکنند، زیرا در کنار تخت به راحتی در دسترس است.
هنگامی که برای محاسبه ضریب فیلتراسیون، از نرخ جریان خون استفاده میشود، غلظت خون میتواند به طور قابل توجهی با تغییرات هماتوکریت و محتوای پروتئین پلاسما تغییر کند. علاوه بر این، ممکن است جریان خون واقعی کمتر از جریان تنظیمشده باشد، که منجر به ضریب فیلتراسیون واقعی بالاتر میشود، زیرا ضریب فیلتراسیون (یا جایگزینی) ثبتشده با جریان خون تنظیمشده، هماهنگ میشود.
در ضریبهای فیلتراسیون بالا، آب بیشتری از پلاسما استخراج میشود و حجم همرفت افزایش مییابد، که منجر به افزایش غلظت خون در داخل صافی میشود. در روش پست دیلوشن، حداکثر ضریب فیلتراسیون با افزایش فشار ترانسممبران (TMP) محدود میشود. افزایش TMP ناشی از غلظت خون است، که ممکن است باعث لختهشدن خون، تغییر عملکرد غشا و افزایش فشار ورودی به فیلتر شود. این پارامترها در طول درمان تغییر میکنند و ممکن است با تغییر در نرخ اولترافیلتراسیون خالص (به عنوان مثال، با پروفایلهای اولترافیلتراسیون شخصیشده) تقویت شوند. از این رو، تحمل برای یک ضریب فیلتراسیون مشخص ممکن است در طول درمان تغییر کند.
TMP باعث به صدا در آمدن آلارمها و وقفه در دیالیز شود ، که زمان کلی دیالیز را کاهش میدهد. حجم همرفت کل با فراوانی آلارمهای TMP در طول همودیافیلتراسیون پست دیلوشن، مرتبط است. این مشکل ممکن است با تنظیمات خودکار دستگاه که از درمانهای کنترلشده با TMP استفاده میکنند، کاهش یابد. رویکرد دیگر تطبیق خودکار نرخ جریان جایگزینی، با تغییرات در ویسکوزیته خون است، که بر اساس ارزیابی TMP و فشار انتقالی توسط پمپ خون پریستالتیک یا بر اساس ارزیابی ضریب نفوذپذیری هیدرولیکی کلی سیستم دیالیز (نرخ جریان اولترافیلتراسیون ÷ TMP) انجام میشود.
آنتیکوآگولاسیون:
مشابه با همودیالیز روتین، آنتیکوآگولاسیون برای همودیافیلتراسیون، شامل، دوز استاندارد هپارین است که به صورت بولوس، در ابتدای درمان دیالیز تجویز میشود، با دوز اضافی در وسط درمان یا تزریق مداوم در طول درمان . با این حال، همودیافیلتراسیون، معمولاً نیاز به دوز بالاتری از آنتیکوآگولانت نسبت به همودیالیز معمولی دارد.
ما از همان دوز آنتیکوآگولاسیون برای همودیافیلتراسیون استفاده میکنیم که برای همودیالیز استاندارد تجویز میشود. بر اساس تجربیات ، دوز آنتیکوآگولانتی که تجویز میشود، چه هپارین غیرتقسیمشده و چه LMWH، در بیماران تحت درمان با HDF آنلاین پست دیلوشن، به میزان حدود 10 تا 20 درصد بیشتر از بیماران همودیالیزی است . تزریق LMWH در لاین خون خروجی به نظر مؤثرترین روش است
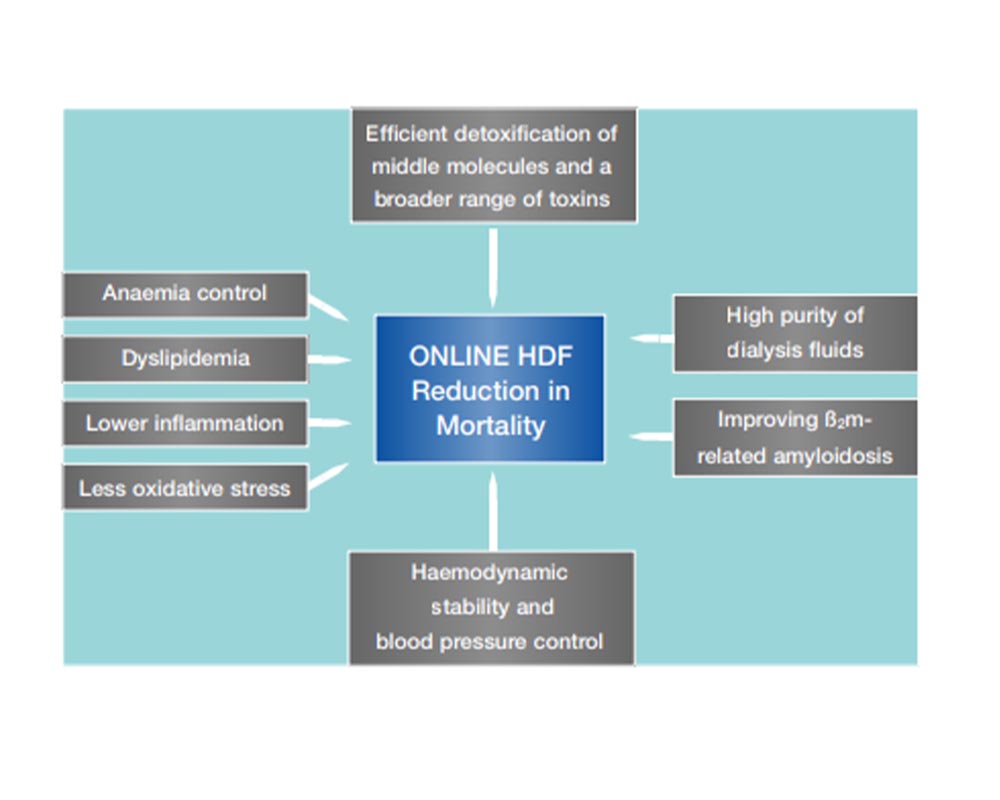
مزایا ی HDF آنلاین در مقایسه با سایر روش ها
پاکسازی بهینهتر مواد محلول:
همودیافیلتراسیون آنلاین قابلیت پاکسازی بهتر مواد با وزن مولکولی متوسط را نسبت به همودیالیز فراهم میکند. این مسئله برای کاهش سطح سموم اورمیک و بتا2-میکروگلوبولین بسیار اهمیت دارد. p-cresol (108 Da) ، یک سم اورمیک مهم است که باعث آسیب به تکثیر سلولهای اندوتلیال میشود. با OL-HDF حذف p-cresol بهطور قابلتوجهی نسبت به HD با صافی های های فلاکس افزایش مییابد.
بهبود در وضعیت قلبیعروقی:
مطالعات نشان دادهاند که استفاده از HDF آنلاین ممکن است، به بهبود وضعیت قلبیعروقی بیماران کمک کند و بهطور کلی کیفیت زندگی آنان را افزایش دهد.
کاهش عوارض حین درمان :
کاهش موارد گرفتگیهای عضلانی، آریتمی و سردر در این روش گزارش شده است . همچنین وقوع اپیزودهای هیپوتنشن و هیپرتنشن در روش همودیافیلتریشن، که بدلیل اثر مفید تعادل حرارتی منفی (بدلیل تزریق مایع جایگزین نسبتا خنک)، غلظت بالای سدیم مایع جایگزین و یا حذف واسطه های وازودیلاتور نسبت داده می شوند؛ بهطور قابلتوجهی کمتر از دیالیز استاندارد بود.
بهبود کفایت دیالیز:
همودیافیلتراسیون آنلاین کفایت دیالیز ( KT/V ) را تا 31% افزایش می دهد.
کاهش التهاب:
با توجه به اینکه HDF آنلاین شامل مایع جایگزین استریل و بدون تبزا است، احتمال التهاب و واکنشهای سیستم ایمنی به مواد تزریقشده کاهش مییابد.این مهم با کاهش مدیاتورهای التهابی مانند لپتین و سایتوکین ها، انجام میشود.
حفظ طولانی تر و بهتر باقیمانده عملکرد کلیه(residual function):
که بدلیل کاهش التهاب و جلوگیری از حملات ایسکمیک کلیوی ناشی از افت فشار خون حین دیالیز است.
بهبود آنمی و مصرف اریتروپویتین:
حذف بهتر مواد مهار کننده اریتروپویتین و کاهش التهاب، منجر به بهبود آنمی بیمار می شود.
بهبود تغذیه و بهبود اشتها
بهبود دیس لیپیدمی
کاهش آمیلوئیدوز وابسته به بتا 2 میکروگلوبولین
کاهش مرگ و میر ناشی از تمامی علل به ویژه مرگ و میر ناشی از بیماریهای قلبی - عروقی
چالشهای درمان با همودیافیلتریشن
هزینه و تجهیزات خاص:
تجهیزات مورد نیاز برای اجرای HDF آنلاین، از لحاظ هزینه و پیچیدگی، بیشتر از دستگاههای همودیالیز معمولی است. همچنین، تجهیزات فیلتراسیون اضافی و کنترل کیفیت مورد نیاز است. اجرای یک برنامه همودیافیلتراسیون آنلاین، نیازمند سرمایهگذاری مالی در تجهیزات، سازماندهی و آموزش است. با این حال، هنگامی که این روش به درمان روتین تبدیل شود، هزینه آن در بیشتر مناطق احتمالاً با هزینههای همودیالیز با صافی های های فلاکس، مشابه خواهد بود.
نیاز به آموزش و تخصص:
کادر درمانی نیاز به آموزشهای خاص دارند تا بتوانند HDF آنلاین را بهدرستی انجام دهند و مشکلات احتمالی در طول درمان را مدیریت کنند.
فناوریهای نوین:
پیشرفتهای فناوری شامل فیلترهای جدید با کارایی بالاتر و سیستمهای نظارتی خودکار، که امکان کنترل دقیقتر و بهینهسازی پروتکلهای درمانی را فراهم میآورند.
خطرات احتمالی درمان با روش همودیافیلتریشن:
همودیافیلتریشن نیاز به تزریق مقادیر زیادی مایع دارد. خطر احتمالی، انتقال عفونت یا ایجاد واکنشهای التهابی، در صورتی که مایع تزریقی کاملاً پاک نباشد وجود دارد. علاوه بر این، نرخ بالای اولترافیلتراسیون میتواند منجر به از دست رفتن مواد مغذی و سایر مواد مرتبط و همچنین فعال شدن اندوتلیوم یا سلولهای خونی در طول درمان شود.
با این حال، مطالعات انجام شده در مورد HDF هیچ نگرانی ایمنی نشان ندادهاند، به شرطی که HDF طبق توصیهها انجام شود. مکانیسمهای التهابی نشان داده نشدهاند که فعال شوند و به نظر نمیرسد عفونتهای بیشتری رخ دهد. در واقع، برخی مطالعات نشان میدهند که نشانگرهای التهابی در طول HDF پایینتر هستند برخی دادهها نیز نشان میدهند که فعالسازی پلاکتها و انعقاد در HDF بیشتر از همودیالیز استاندارد است.
گرفتگی صافی: در روشهای تزریق پس از صافی، احتمال گرفتگی صافی افزایش مییابد که نیاز به مراقبت و نظارت دقیقتری دارد.
موارد منع نسبی برای HDF پست دیلوشن:
معمولا HDF پست دیلوشن ترجیح داده میشود. اما ممکن است برای بیمارانی که در معرض خطر بالای خونریزی هستند یا خون با ویسکوزیته بالا دارند، غیرعملی باشد:
• از آنجا که همودیافیلتریشن پست دیلوشن، نیاز به آنتیکواگولاسیون بیشتری نسبت به همودیالیز معمولی دارد، خطر بالای خونریزی ممکن است اجرای این روش را غیرممکن کند. در مقابل، همودیالیز یا همودیافیلتریشن پره دیلوشن ، میتواند بدون آنتیکواگولاسیون یا با حداقل آن انجام شود.
• وجود شرایطی که ویسکوزیته خون را افزایش میدهد (مانند هماتوکریت بالا، کریوگلوبولینمی، گاموپاتیها) نیز ممکن است همودیافیلتراسیون پست دیلوشن را پیچیدهتر کند. در همودیافیلتراسیون پست دیلوشن، نرخ بالای اولترافیلتراسیون، باعث افزایش قابلتوجهی در هماتوکریت و غلظت پروتئین سرم میشود، زیرا خون از صافی عبور میکند؛ این امر ویسکوزیته خون را افزایش میدهد. افزایش بیشتر ویسکوزیته، ممکن است موجب ایجاد رسوب در غشاء و افزایش غیرقابلکنترل در فشار ترانسممبران (TMP) شود.
همودیافیلتراسیون پره دیلوشن، ممکن است برای کاهش یا جلوگیری از آنتیکواگولاسیون و کاهش TMP بالا در بیمارانی که ویسکوزیته خون بالاتری دارند، استفاده شود. با این حال، نرخ پاکسازی در پره دیلوشن نسبت به پست دیلوشن پایینتر است و اکثر آزمایشهای بالینی که از مزایای همودیافیلتراسیون گزارش دادهاند از جایگزینی حجم پست دیلوشن استفاده کردهاند .
نرم افزار دیاسیس و درمان HDF:
نرمافزار دیاسیس (Diasys) نقش مهمی در بهبود و مدیریت دقیقتر درمانهای همودیافیلتراسیون (HDF) دارد. این نرمافزار به عنوان یک سیستم جامع برای کنترل و مانیتورینگ فرآیند دیالیز به ویژه HDF طراحی شده و به ارائهدهندگان خدمات درمانی و پزشکان کمک میکند تا اطلاعات بیمار را به دقت بررسی و تصمیمگیریهای بهتری برای درمان بگیرند.
نقشهای کلیدی نرمافزار دیاسیس در درمان HDF:
مانیتورینگ و کنترل دقیق:
نرمافزار دیاسیس امکان مانیتورینگ مداوم پارامترهای حیاتی بیمار و تنظیمات دستگاه HDF را فراهم میکند. این دادهها به پزشکان اجازه میدهد تا به صورت دقیق از وضعیت بیمار مطلع شوند و بهینهترین تنظیمات و مدالیته را برای درمان انتخاب کنند.
مدیریت دوز داروها و مواد:
با کمک دیاسیس، میزان دقیق دوز داروهای مرتبط با HDF مانند هپارین، تنظیم شده و کنترل میشود. این نرمافزار به پزشکان کمک میکند تا خطاهای احتمالی در دوز دارو را کاهش داده و ایمنی بیمار را تضمین کنند.
تحلیل دادهها و بهبود نتایج درمانی:
دیاسیس توانایی تحلیل دادههای بیمار را دارد و با تحلیلهای پیشرفته میتواند به پزشکان در تشخیص مشکلات و انتخاب بهترین روش درمانی کمک کند. همچنین به تیم درمانی امکان میدهد تا به راحتی تاریخچه درمان بیمار را پیگیری و روند بهبود را ارزیابی کنند.
کاهش خطرات:
یکی از مهمترین مزایای نرمافزار دیاسیس این است که از طریق مانیتورینگ لحظهبهلحظه، میتواند خطرات احتمالی مانند افت فشار خون یا مشکلات دیگری که ممکن است در حین درمان HDF رخ دهد، شناسایی کند و اقدامات پیشگیرانه لازم را پیشنهاد دهد.
ارتباط بین بیمارستان و مراکز دیالیز:
نرمافزار دیاسیس با ایجاد ارتباط مداوم بین تیم پزشکی بیمار و مراکز دیالیز، اطلاعات را بهصورت لحظهای منتقل میکند و از این طریق به بهبود هماهنگیها و ارائه خدمات درمانی بهتر کمک میکند.
نرمافزار دیاسیس به پزشکان و پرستاران این امکان را میدهد تا فرآیند HDF را به صورت هوشمند و با کمترین میزان خطا مدیریت کنند و با استفاده از دادههای دقیق و لحظهای، کیفیت درمان و زندگی بیماران را بهبود بخشند.
نتیجهگیری
همودیافیلتریشن یک روش پیشرفته در درمان نارسایی کلیه است که با مکانیسمهای بیولوژیکی خاص و پروتکلهای دقیق میتواند به بهبود کیفیت زندگی و کاهش عوارض در بیماران کمک کند. استفاده مؤثر از این روش نیازمند همکاری نزدیک بین پرستاران و پزشکان و آموزش مناسب در زمینه تجهیزات و پروتکلهای درمانی است.
همودیافیلتراسیون با کارایی بالا (ol-HDF) بهعنوان کارآمدترین روش جایگزینی کلیوی، برای بیماران مبتلا به بیماری مزمن کلیوی در مرحله ۵، (CKD-5) اثبات شده است. با ترکیب پاکسازیهای، انتشار ( دیفیوژن )و همرفت ( کانوکشن )، ol-HDF بالاترین نرخ حذف سموم اورمیک مولکولهای کوچک و متوسط را ارائه میدهد.
همچنین با استفاده از مایع دیالیز فوقخالص( ultra pure ) و غشاهای مصنوعی سازگار با خون، ol-HDF سازگاری سیستم دیالیز با خون را بهطور قابلتوجهی بهبود میبخشد. مطالعات بالینی نشان میدهند، که استفاده منظم از ol-HDF تمایل به کاهش بیماریهای مرتبط با دیالیز دارد. مطالعات بزرگ جمعیتی نیز نشان دادهاند که بقا در بیماران CKD-5 که تحت درمان با HDF قرار گرفتهاند، بهطور چشمگیری بهبود یافته است.
تحقیقات جدید در مورد HDF:
بهروزرسانی کلینیکهای دیالیز در آمریکا بهمنظور پشتیبانی از فناوری همودیافیلتراسیون (HDF) ضروری است تا امکان استفاده گسترده از این روش فراهم شود. شواهد علمی رو به افزایشی نشان میدهند که همودیافیلتراسیون نسبت به همودیالیز استاندارد، مزایای قابلتوجهی برای بیماران نیازمند دیالیز فراهم میکند. طبق چندین مطالعه که در هفته کلیه انجمن نفرولوژی آمریکا ۲۰۲۴ در سن دیگو ارائه شد، همودیافیلتراسیون نسبت به همودیالیز همچنان نتایج امیدوارکنندهای را نشان میدهد و مزایایی چون کاهش مرگومیر، کاهش بستریشدن در بیمارستان و بهبود کیفیت زندگی بیماران دارد.
با این حال، نیاز به مطالعات بیشتری وجود دارد تا به وضوح مشخص شود که آیا بیماران با ویژگیهای بالینی خاص میتوانند از HDF بهجای HD بهره بیشتری ببرند یا خیر.
کاهش مرگومیر:
دکتر پیتر جی. بلانکستین از مرکز پزشکی دانشگاه اوترخت، هلند، در یکی از ارائههای شفاهی خود گزارش داد که همودیافیلتراسیون با دوز بالا، مرگومیر ناشی از هر علتی را در مقایسه با همودیالیز تا ۱۶ درصد کاهش میدهد.
این نتیجه بر اساس متاآنالیزی از پنج کارآزمایی تصادفیسازیشده به دست آمده و شامل دادههای ۲۰۷۰ بیمار همودیالیزی و ۲۰۸۳ بیمار همودیافیلتراسیون بود. پس از یک دوره میانگین ۳۰ ماهه، نرخ مرگومیر در گروه HDF برابر با ۲۳.۳ درصد و در گروه HD برابر با ۲۷.۲ درصد بود. این نتایج نشان میدهند که افزایش حجم همرفتی در HDF با کاهش خطر مرگومیر همراه است.
کاهش بستریشدن در بیمارستان:
دکتر یان ژانگ و همکارانش از Fresenius Medical Care، با بررسی دادههای ۷۸,۶۰۸ بیمار در کلینیکهای NephroCare اروپا در سالهای ۲۰۱۹ تا ۲۰۲۲، نشان دادند که بیمارانی که HDF دریافت میکنند، در مقایسه با HD، با ۱۷ درصد کاهش در خطر بستریشدن و ۹ درصد کاهش در بستری طولانیمدت مواجهاند. در میان بیمارانی که HDF با حجم همرفتی بالاتری دریافت میکردند، میزان بستریشدن به طور قابلتوجهی کاهش یافته بود.
بهبود کیفیت زندگی:
نتایج کارآزمایی CONVINCE که در هفته کلیه و نشریه Kidney International منتشر شد، نشان میدهند که همودیافیلتراسیون با دوز بالا (۲۳ لیتر یا بیشتر) میتواند کیفیت زندگی بیماران را نسبت به همودیالیز به طور قابلتوجهی حفظ کند. در حوزههای عملکرد شناختی، عملکرد فیزیکی و مشارکت اجتماعی، کاهش نمرات در گروه HDF کندتر بود و حاکی از این است که HDF میتواند بخشی از یک رویکرد جامع برای بهبود کیفیت زندگی بیماران باشد.
ضرورت اجرای HDF در ایالات متحده:
اگرچه HDF با دوز بالا بهعنوان گزینهای درمانی در اروپا پذیرفته شده است، اما در آمریکا هنوز استفاده گسترده ندارد. دکتر ژانگ معتقد است که برای گسترش استفاده از HDF در آمریکا، نیاز به هماهنگی عوامل مختلفی شامل : سرمایهگذاری در زیرساختها، مانند بهروزرسانی کلینیکهای دیالیز برای پشتیبانی از این فناوری ، افزایش آگاهی و آموزش نفرولوژیستها و ارائهدهندگان دیالیز در مورد مزایای HDF و سیاستگذاریهای مناسب برای اطمینان از هماهنگی ساختارهای بازپرداخت (reimbursement frameworks) ، برای حمایت از این روش درمانی ،وجود دارد.
منابع:
American Society of Nephrology Kidney Week
Ronco C, et al. "Hemodiafiltration: A Review of the Evidence." Blood Purification, 2015
Himmelfarb J, et al. "The Role of Hemodiafiltration in the Treatment of Chronic Kidney Disease." Clinical Journal of the American Society of Nephrology, 2016
Online hemodiafiltration:treatment optimization and effects on biochemical parameters
همودیافیلتراسیون (HDF) چیست و چگونه کار میکند؟
همودیافیلتراسیون (HDF) یک روش پیشرفته دیالیز است که ترکیبی از فیلتراسیون و دیالیز همزمان برای حذف موثرتر مواد زائد از خون بیمار را فراهم میکند.
چه تفاوتی بین HDF و همودیالیز معمولی وجود دارد؟
در HDF، توکسینهای مولکولی بزرگتر نسبت به همودیالیز معمولی بهتر حذف میشوند و این روش به بهبود کیفیت زندگی و کاهش عوارض مرتبط با دیالیز کمک میکند.
آیا همودیافیلتراسیون برای همه بیماران کلیوی مناسب است؟
استفاده از HDF به شرایط خاص بیماران و نظر پزشک بستگی دارد. این روش برای برخی بیماران با شرایط خاص توصیه میشود.
آیا HDF عوارض جانبی دارد؟
عوارض جانبی این روش کمتر از همودیالیز معمولی است. با این حال، مانند هر روش درمانی دیگر، عوارض نادری مثل افت فشار خون ممکن است رخ دهد.
هزینه همودیافیلتراسیون چقدر است؟
هزینه HDF به تجهیزات مورد نیاز و مراکز درمانی بستگی دارد. این روش در مقایسه با همودیالیز معمولی کمی گرانتر است، اما برخی بیمهها ممکن است آن را پوشش دهند.
چگونه میتوان به دستگاههای HDF دسترسی داشت؟
دستگاههای HDF در مراکز درمانی پیشرفته موجود هستند و هر ساله به تعداد بیشتری از این مراکز افزوده میشود.
آیا استفاده از HDF به افزایش طول عمر بیماران کمک میکند؟
مطالعات نشان میدهد که بیماران تحت HDF کیفیت زندگی بهتری دارند و نرخ بقا نیز در مقایسه با همودیالیز معمولی بهبود یافته است.





