گرافت شریانی-وریدی چیست؟ تعریف کامل، کاربردها و مزایا


گرافت شریانی-وریدی: راز نجاتبخش برای بیماران همودیالیز
مقدمه
گرافت شریانی-وریدی (Arterio-Venous Graft) یا (AVG) یکی از روشهای حیاتی در درمان بیماران همودیالیزی است. این روش، که بهمنظور ایجاد یک دسترسی دائمی و مطمئن به سیستم گردش خون برای دیالیز طراحی شده است، نقشی کلیدی در مدیریت نارسایی کلیه ایفا میکند. در این مقاله، به تعریف کامل گرافت شریانی-وریدی، نحوه عملکرد آن، مزایا و معایب، و کاربردهای مختلف آن خواهیم پرداخت.
مفاهیم کلیدی:
• "گرافت شریانی-وریدی چیست؟"
• "نحوه عملکرد گرافت شریانی-وریدی"
• "مزایا و معایب گرافت شریانی-وریدی"
• "مقایسه گرافت شریانی-وریدی و فیستول"
• "مراقبتهای پس از کاشت گرافت دیالیز"
• "عوارض گرافت شریانی-وریدی و درمان آنها"
تعریف گرافت شریانی-وریدی
گرافت شریانی-وریدی یک لوله مصنوعی یا بیولوژیکی است که بهمنظور ایجاد دسترسی عروقی بین یک شریان و یک ورید در بدن کاشته میشود. این لوله بهطور معمول از جنس پلاستیک یا مواد زیستی ساخته میشود و برای فراهم کردن دسترسی به جریان خون برای دیالیز استفاده میشود.
تعریف علمی و فنی گرافت:
گرافت شریانی-وریدی بهعنوان یک اتصال مصنوعی بین شریان و ورید عمل میکند تا خون بهطور مستقیم به دستگاه دیالیز هدایت شود. این روش بهویژه برای بیمارانی که نمیتوانند از فیستول شریانی-وریدی استفاده کنند، مناسب است.
کاربردها و اهمیت گرافت:
گرافت شریانی-وریدی در مواردی که رگهای طبیعی بیمار مناسب نیستند یا به دلایل پزشکی خاص نمیتوان از فیستول استفاده کرد، مورد استفاده قرار میگیرد. این روش بهویژه برای بیماران با مشکلات عروقی یا کسانی که نیاز به دسترسی فوری به خون دارند، حیاتی است.
نحوه عملکرد گرافت شریانی-وریدی
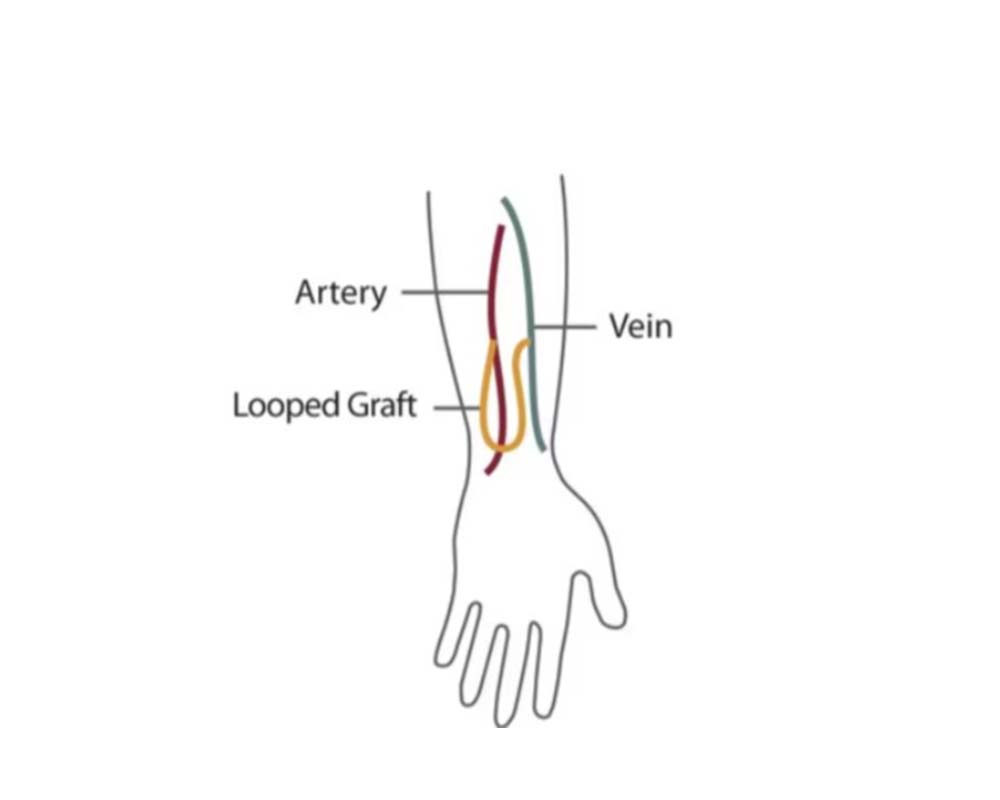
گرافت شریانی-وریدی با اتصال یک شریان به ورید، بهطور مصنوعی مسیر خون را برای دیالیز فراهم میکند. عملکرد صحیح گرافت بهویژه برای موفقیت درمان دیالیز و کاهش عوارض احتمالی بسیار مهم است.
فرآیند نصب گرافت:
• آمادهسازی بیمار: پیش از جراحی، بیمار تحت معاینههای پزشکی و آزمایشهای لازم قرار میگیرد.
• جراحی: جراح با استفاده از بیحسی موضعی یا عمومی، گرافت را در محل مشخص شده در بدن بیمار نصب میکند.
• اتصال شریان و ورید: گرافت بهطور مستقیم به شریان و ورید متصل میشود تا خون بهطور موثر به دستگاه دیالیز هدایت شود.
عملکرد گرافت در دیالیز:
در طول فرآیند دیالیز، دو سوزن در گرافت قرار میگیرند؛ یکی برای برداشت خون و دیگری برای بازگرداندن خون تصفیهشده به بدن. این روش بهطور مداوم جریان خون را به دستگاه دیالیز فراهم میکند.
مزایا و معایب گرافت شریانی-وریدی
هر روش درمانی دارای مزایا و معایب خاص خود است و گرافت شریانی-وریدی نیز از این قاعده مستثنی نیست. در این بخش، به بررسی این جوانب خواهیم پرداخت.
مزایا:
• دسترسی سریع: گرافت شریانی-وریدی میتواند بهسرعت برای دیالیز آماده شود، برخلاف فیستول که نیاز به زمان بیشتری دارد.
• مناسب برای بیمارانی با رگهای نامناسب: این روش برای بیمارانی که رگهای طبیعی آنها برای فیستول مناسب نیست، کاربردی است.
معایب:
• خطر عفونت و لختهشدن: احتمال بروز عفونت و لختهشدن در گرافتها بیشتر است.
• طول عمر کمتر: گرافتها معمولاً طول عمر کمتری نسبت به فیستول دارند و ممکن است نیاز به تعویض داشته باشند.
مقایسه گرافت شریانی-وریدی با فیستول و کاتتر
مقایسه گرافت شریانی-وریدی با سایر روشهای دسترسی عروقی مانند فیستول و کاتتر میتواند به انتخاب روش مناسبتر برای بیمار کمک کند.
فیستول شریانی-وریدی:
• مزایا: طول عمر بیشتر و کاهش خطر عفونت.
• معایب: نیاز به زمان بیشتری برای آماده شدن.
کاتتر:
• مزایا: دسترسی فوری بدون نیاز به جراحی.
• معایب: خطر بالاتر عفونت و طول عمر کوتاهتر.
مقایسه و انتخاب:
• گرافت: مناسب برای بیمارانی که نیاز به دسترسی سریعتر دارند، اما ممکن است با مشکلاتی مانند عفونت مواجه شوند.
• فیستول: مناسب برای بیمارانی که بهدنبال یک روش با طول عمر بیشتر هستند و میتوانند برای بلوغ آن صبر کنند.
• کاتتر: مناسب برای شرایط اضطراری و زمانی که نیاز به دسترسی فوری وجود دارد.
عوارض احتمالی گرافت شریانی-وریدی
عوارض گرافت شریانی-وریدی میتواند بر کیفیت زندگی بیمار تأثیر بگذارد و نیاز به مدیریت و پیگیری مستمر دارد.
عفونت:
عفونتهای محل گرافت میتواند منجر به قرمزی، تورم، و حتی تب شود و در برخی موارد نیاز به درمان دارویی یا جراحی دارد.
لختهشدن:
لختهشدن در گرافت میتواند باعث انسداد جریان خون و مشکلات جدیتر شود. درمانهای خاصی برای پیشگیری و مدیریت لختهها وجود دارد.
تنگی رگ:
تنگی در رگهای متصل به گرافت میتواند جریان خون را کاهش دهد و نیاز به اقداماتی برای باز کردن یا تعویض گرافت داشته باشد.
مراقبتهای پس از کاشت گرافت
مراقبتهای صحیح پس از جراحی گرافت میتواند به افزایش طول عمر آن و پیشگیری از عوارض کمک کند.
مراقبتهای بهداشتی:
محل گرافت باید همواره تمیز نگه داشته شود و از تماسهای غیرضروری با آن اجتناب شود.
نظارت بر علائم:
بیماران باید به هرگونه تغییر در محل گرافت مانند تورم، درد، یا تغییر رنگ توجه کنند و در صورت مشاهده علائم غیرعادی به پزشک مراجعه کنند.
پیروی از نکات ایمنی:
از فعالیتهایی که میتواند به گرافت آسیب برساند، مانند بلند کردن اشیاء سنگین، باید خودداری کرد.
نتیجهگیری فصل اول:
گرافت شریانی-وریدی یکی از روشهای مؤثر و ضروری در درمان همودیالیز است که بهمنظور ایجاد دسترسی دائمی به خون برای دیالیز طراحی شده است. با وجود مزایا و معایب خاص خود، این روش میتواند برای بیمارانی که به دلیل مشکلات عروقی یا نیاز فوری به دیالیز با محدودیتهایی مواجه هستند، بسیار مفید واقع شود. مراقبت مناسب و پیگیریهای پزشکی مستمر میتواند به بهبود کیفیت زندگی بیماران و افزایش طول عمر گرافت کمک کند.
کدام نوع گرافت شریانی-وریدی برای دیالیز شما مناسبتر است؟
در این فصل، انواع گرافتهای دیالیز، تفاوتها، و نکات مهم برای انتخاب بهترین گرافت را بررسی کنید. برای بهبود نتایج درمان و انتخاب بهینه گرافت، با ما همراه باشید.
مقدمه
در فرآیند دیالیز، انتخاب گرافت شریانی-وریدی مناسب نقش حیاتی در موفقیت درمان و کیفیت زندگی بیمار دارد. گرافتهای شریانی-وریدی (Arteriovenous Grafts) بهطور خاص برای ایجاد یک راه اتصال مناسب بین شریان و ورید بهمنظور انجام دیالیز طراحی شدهاند. اما با توجه به تنوع این گرافتها، انتخاب بهترین نوع برای هر بیمار میتواند چالشبرانگیز باشد. در این مقاله، به بررسی انواع مختلف گرافتهای شریانی-وریدی، تفاوتهای آنها، و نکات مهم در انتخاب گرافت مناسب خواهیم پرداخت.
مفاهیم کلیدی:
• گرافت شریانی-وریدی دیالیز
• انواع گرافتهای شریانی-وریدی
• تفاوت گرافتهای دیالیز
• بهترین گرافت برای دیالیز
• مقایسه گرافتهای شریانی-وریدی
• مواد مورد استفاده در گرافتهای دیالیز
• انتخاب گرافت مناسب دیالیز
• گرافتهای مصنوعی vs زیستی
• گرافت دیالیز و عوارض آن
انواع گرافتهای شریانی-وریدی
گرافتهای مصنوعی
-
پلاستیک: گرافتهای پلاستیکی معمولاً از مواد مصنوعی مانند پلیاستر یا پلیاورتان ساخته میشوند. این نوع گرافتها بهطور گستردهای در دیالیز استفاده میشوند و معمولاً دارای دوام و استحکام بالایی هستند.
-
سیلیکون: گرافتهای سیلیکونی بهخاطر خاصیت انعطافپذیری و عدم تحریک بافت بدن، گزینهای مناسب برای بیماران با حساسیت بالا هستند.
گرافتهای زیستی
-
گرافتهای حیوانی: این نوع گرافتها از بافتهای حیوانی مانند گاو یا خوک ساخته میشوند و بهخاطر ویژگیهای زیستی و تطابق بالای آنها با بافت انسانی، میتوانند گزینه مناسبی باشند.
-
گرافتهای انسانی: گرافتهای انسانی که از بافتهای اهدا شده تهیه میشوند، ممکن است از نظر تطابق با بدن بیمار مزایای بیشتری داشته باشند، اما در دسترس بودن آنها محدود است.
تفاوت گرافتهای مختلف همودیالیز
دوام و طول عمر گرافت:
-
گرافتهای مصنوعی: معمولاً دارای طول عمر کمتری نسبت به گرافتهای زیستی هستند و ممکن است نیاز به تعویض زودهنگام داشته باشند.
-
گرافتهای زیستی: ممکن است دوام بیشتری داشته باشند و عملکرد بهتری در طولانیمدت ارائه دهند.
خطرات و عوارض گرافت:
-
گرافتهای مصنوعی: ممکن است خطرات بیشتری از جمله لخته شدن و عفونت را به همراه داشته باشند.
-
گرافتهای زیستی: با توجه به تطابق بالاتر، خطرات عوارض کمتری دارند، اما ممکن است با چالشهای تأمین و انطباق مواجه شوند.
هزینه گرافت شریانی-وریدی:
-
گرافتهای مصنوعی: معمولاً هزینه کمتری دارند و بهراحتی در دسترس هستند.
-
گرافتهای زیستی: هزینه بالاتری دارند و ممکن است در مقایسه با گرافتهای مصنوعی محدودیتهای بیشتری داشته باشند.
مقایسه انواع گرافت شریانی-وریدی
پلاستیک vs. سیلیکون:
-
پلاستیک: استحکام و دوام بالا، اما ممکن است موجب تحریک بافت شود.
-
سیلیکون: انعطافپذیری و عدم تحریک، اما ممکن است نیاز به تعویض زودتر داشته باشد.
حیوانی vs. انسانی:
-
حیوانی: تطابق بالا با بافت انسانی، اما ممکن است با مشکلات ایمنی و تأمین مواجه شود.
-
انسانی: بهترین تطابق با بافت بدن بیمار، اما در دسترس بودن محدود است.
بهترین نوع گرافت برای دیالیز
انتخاب بهترین نوع گرافت بستگی به عوامل مختلفی دارد از جمله نیازهای خاص بیمار، وضعیت سلامت عمومی، و قابلیت تأمین و دسترسی به گرافت. برای انتخاب مناسبترین گرافت، باید موارد زیر را در نظر گرفت:
تطابق با بدن بیمار:
- بررسی نیازهای خاص بیمار و انتخاب گرافتی که بهترین تطابق را با بدن داشته باشد.
دسترسپذیری و هزینه:
- ارزیابی هزینه و دسترسپذیری گرافتها و انتخاب گزینهای که از نظر اقتصادی و عملیاتی مناسب باشد.
مدیریت عوارض:
- انتخاب گرافتی که کمترین خطر عوارض را داشته و بتواند با مشکلات بهطور مؤثر مدیریت کند.
مواد مورد استفاده در گرافتها
پلاستیک و پلیمرها:
- مواد مصنوعی مانند پلیاستر و پلیاورتان که بهطور گسترده در گرافتهای پلاستیکی استفاده میشوند.
سیلیکون:
- مواد سیلیکونی که بهخاطر ویژگیهای خاص خود در گرافتها مورد استفاده قرار میگیرد.
بافتهای زیستی:
- بافتهای حیوانی و انسانی که بهطور خاص برای تطابق با بافت انسانی طراحی شدهاند.
انتخاب گرافت مناسب در دیالیز
انتخاب گرافت مناسب باید بر اساس نیازهای خاص بیمار، وضعیت سلامت و مشاوره با پزشک متخصص انجام شود. توجه به مزایا و معایب هر نوع گرافت و ارزیابی دقیق گزینهها میتواند به دستیابی به بهترین نتایج در درمان دیالیز کمک کند.
نتیجهگیری فصل دوم:
در انتخاب گرافت شریانی-وریدی برای دیالیز، شناخت انواع مختلف گرافتها و ویژگیهای آنها بسیار مهم است. با توجه به تفاوتهای موجود، مشاوره با پزشک و بررسی نیازهای خاص بیمار میتواند به انتخاب مناسبترین گرافت و بهبود نتایج درمان کمک کند.
مکانیزم شگفتانگیز گرافت شریانی-وریدی که زندگی بیماران را نجات میدهد
در این فصل، نحوه عملکرد گرافت شریانی-وریدی در فرآیند همودیالیز را بررسی کردهایم. با آشنایی با فرآیند عملکرد گرافت و نقش آن در تصفیه خون، به درک بهتری از تأثیر آن بر درمان دیالیز خواهید رسید. اطلاعات جامع و دقیق برای انتخاب و استفاده از گرافت شریانی-وریدی.
مفاهیم کلیدی :
• نحوه عملکرد گرافت شریانی-وریدی
• گرافت شریانی-وریدی چگونه کار میکند؟
• مکانیزم عملکرد گرافتهای دیالیز
• فرآیند عملکرد گرافت در دیالیز
• نحوه انتقال خون از طریق گرافت شریانی-وریدی
• نقش گرافت شریانی-وریدی در همودیالیز
• عملکرد گرافت شریانی-وریدی در تصفیه خون
مقدمه:
در درمان دیالیز، گرافت شریانی-وریدی نقش حیاتی در فرآیند همودیالیز دارد. این گرافت به عنوان یک واسط بین شریان و ورید عمل میکند و به دستگاه دیالیز اجازه میدهد تا خون را به طور مؤثر از بدن بیمار به بیرون منتقل کرده و دوباره به بدن برگرداند. در این مقاله، به بررسی دقیق نحوه عملکرد گرافت شریانی-وریدی، فرآیند عملکرد آن در دیالیز، و نقش آن در فیلتراسیون خون خواهیم پرداخت.
گرافت شریانی-وریدی چگونه کار میکند؟
گرافت شریانی-وریدی یک لوله مصنوعی است که به طور جراحی بین یک شریان و یک ورید قرار میگیرد. هدف از ایجاد این اتصال، فراهم کردن یک مسیر ثابت و قابل اعتماد برای جریان خون است تا دستگاه دیالیز بتواند خون را از بدن بیمار به بیرون برده و دوباره به بدن برگرداند.
مراحل اصلی عملکرد گرافت شریانی-وریدی:
جراحی ایجاد گرافت:
ابتدا یک لوله مصنوعی که معمولاً از پلیاستر یا پلیاورتان ساخته شده، جراحی شده و بین یک شریان و یک ورید متصل میشود.
انتقال خون:
خون از طریق شریان به سمت گرافت جریان پیدا میکند. گرافت به عنوان یک لوله انتقال خون عمل کرده و آن را به ورید مقصد هدایت میکند.
تصفیه خون:
خون از طریق گرافت به دستگاه دیالیز منتقل میشود، جایی که فرآیند تصفیه خون انجام میشود و سپس خون تصفیهشده دوباره به بدن بیمار برمیگردد.
فرآیند عملکرد گرافت در دیالیز
گرافت شریانی-وریدی به عنوان یک راه ارتباطی حیاتی برای دستگاه دیالیز عمل میکند. فرآیند عملکرد آن به شرح زیر است:
ورود خون به گرافت:
خون از طریق شریان به گرافت وارد میشود. این خون تحت فشار بالای شریانی وارد لوله گرافت میشود.
انتقال به دستگاه دیالیز:
خون از طریق گرافت به دستگاه دیالیز منتقل میشود. دستگاه دیالیز خون را از طریق فیلترها تصفیه کرده و مواد زائد و سموم را از آن جدا میکند.
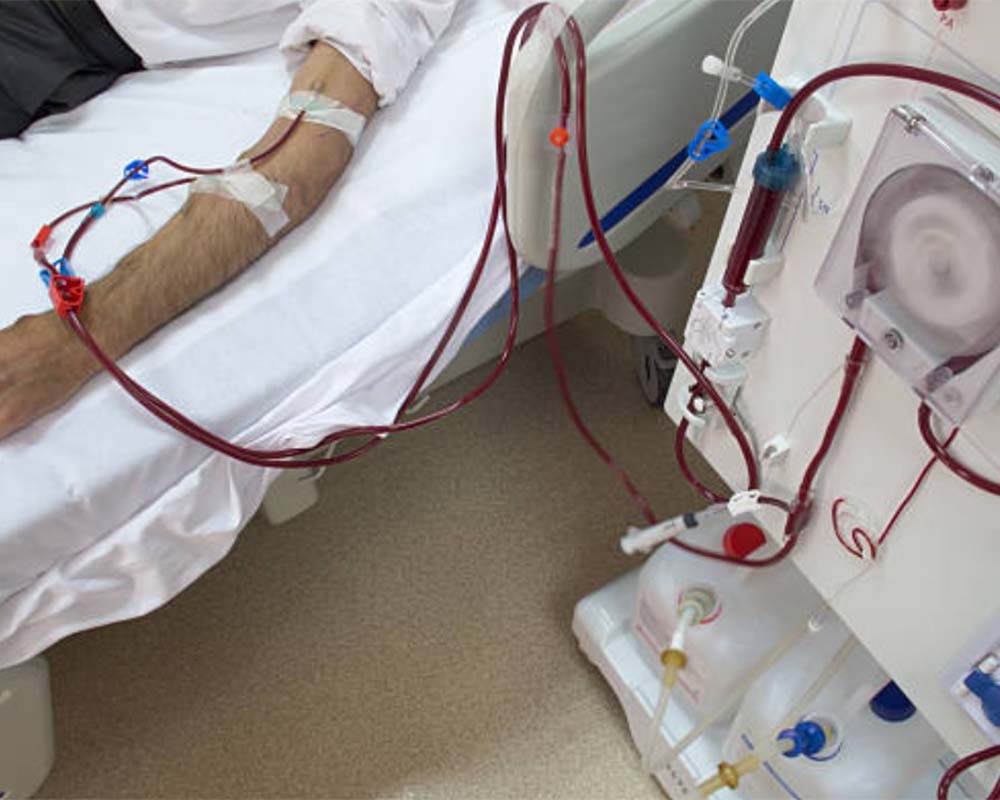
بازگشت خون به بدن:
پس از تصفیه، خون از دستگاه دیالیز به ورید خروجی گرافت بازگشته و از آنجا به بدن بیمار منتقل میشود.
مکانیزم عملکرد گرافتهای دیالیز
گرافتهای شریانی-وریدی به دلیل طراحی خاص خود میتوانند به طور مؤثری جریان خون را مدیریت کنند. مکانیزم عملکرد آنها شامل موارد زیر است:
کنترل جریان خون:
گرافتها طراحی شدهاند تا جریان خون را با فشار مناسب مدیریت کنند. این به جلوگیری از انسداد و ایجاد جریان خون یکنواخت کمک میکند.
پایداری و دوام:
گرافتها از مواد مقاوم در برابر فشار و ضربه ساخته شدهاند که باعث میشود تا در برابر آسیبهای فیزیکی و شیمیایی مقاوم باشند.
پیشگیری از لخته شدن:
برای جلوگیری از لخته شدن خون در داخل گرافت، داروهای ضدلخته معمولاً تجویز میشود و گرافتها به طور منظم نظارت میشوند.
نحوه انتقال خون از طریق گرافت:
انتقال خون از طریق گرافت شریانی-وریدی به طور مستقیم به دستگاه دیالیز و سپس به بدن بیمار صورت میگیرد. نحوه انتقال خون به شرح زیر است:
خروج خون از بدن:
خون از طریق شریان به گرافت وارد میشود. فشار بالای شریانی باعث میشود که خون به راحتی وارد گرافت شود.
عبور از گرافت:
خون از طریق لوله گرافت به سمت ورید هدایت میشود. طراحی داخلی گرافت به گونهای است که خون به راحتی و بدون مشکل از آن عبور کند.
ورود به دستگاه دیالیز:
خون پس از عبور از گرافت، به دستگاه دیالیز منتقل میشود، جایی که فیلتر شده و دوباره به بدن بیمار بازمیگردد.
عملکرد گرافت در فیلتراسیون خون:
یکی از وظایف اصلی گرافت شریانی-وریدی، فراهم کردن جریان خون کافی برای دستگاه دیالیز است. عملکرد آن در فیلتراسیون خون به شرح زیر است:
تأمین جریان خون:
گرافت خون را با فشار مناسب و حجم کافی به دستگاه دیالیز منتقل میکند که برای فیلتراسیون مؤثر ضروری است.
افزایش کارایی دیالیز:
با تأمین جریان خون یکنواخت و پایدار، گرافت به دستگاه دیالیز کمک میکند تا عملکرد بهینهای داشته باشد و مواد زائد و سموم را به طور مؤثر از خون جدا کند.
کاهش فشار در دستگاه دیالیز:
گرافت به دستگاه دیالیز این امکان را میدهد که با فشار کمتری کار کند و به این ترتیب عمر دستگاه را افزایش میدهد و نیاز به تنظیمات مداوم را کاهش میدهد.
نقش گرافت شریانی-وریدی در همودیالیز:
گرافت شریانی-وریدی در همودیالیز نقش حیاتی دارد. این گرافت به عنوان یک راه ارتباطی میان خون و دستگاه دیالیز عمل میکند و به بهبود کیفیت درمان دیالیز کمک میکند.
تأمین جریان خون پایدار:
گرافت امکان تأمین جریان خون ثابت و پایدار به دستگاه دیالیز را فراهم میکند که برای عملکرد صحیح دیالیز ضروری است.
کمک به تصفیه مؤثر خون:
با فراهم کردن جریان خون مناسب، گرافت کمک میکند تا دستگاه دیالیز بتواند خون را به طور مؤثر تصفیه کند و به بیماران کمک میکند تا سموم و مواد زائد را از بدن خود حذف کنند.
کاهش خطر عوارض:
استفاده از گرافت شریانی-وریدی میتواند به کاهش خطرات عوارضی مانند لخته شدن خون و انسداد کمک کند، که میتواند تأثیرات منفی بر درمان دیالیز داشته باشد.
نتیجهگیری فصل سوم:
گرافت شریانی-وریدی با فراهم کردن یک مسیر ثابت و قابل اعتماد برای جریان خون، نقش اساسی در فرآیند همودیالیز دارد. با طراحی ویژه و عملکرد مؤثر خود، گرافتها به دستگاه دیالیز کمک میکنند تا خون را به طور مؤثر تصفیه کرده و به بیماران کمک میکنند تا از درمان دیالیز بهرهمند شوند. انتخاب مناسبترین نوع گرافت و نظارت دقیق بر عملکرد آن میتواند تأثیر زیادی بر موفقیت درمان و کیفیت زندگی بیمار داشته باشد.
گرافت شریانی-وریدی یا فیستول؟ کدام گزینه برای شما مناسب است؟
در این فصل، مقایسهای جامع بین گرافت شریانی-وریدی و فیستول شریانی-وریدی برای درمان دیالیز ارائه شده است. با بررسی مزایا و معایب هر کدام و تحلیل نیازهای خاص بیمار، به شما کمک میکنیم تا بهترین گزینه را برای دیالیز خود انتخاب کنید.
مفاهیمم کلیدی
• مقایسه گرافت شریانی-وریدی و فیستول شریانی-وریدی
• مزایا و معایب گرافت و فیستول دیالیز
• انتخاب بین گرافت شریانی-وریدی و فیستول شریانی-وریدی
• چرا گرافت شریانی-وریدی؟
• فیستول شریانی-وریدی در مقابل گرافت شریانی-وریدی
• گرافت شریانی-وریدی یا فیستول: کدام بهتر است؟
• نکات مهم برای انتخاب گرافت یا فیستول دیالیز
مقدمه:
در درمان دیالیز، انتخاب میان گرافت شریانی-وریدی و فیستول شریانی-وریدی تصمیمی حیاتی است که میتواند تأثیر زیادی بر کیفیت زندگی بیمار و موفقیت درمان داشته باشد. هر کدام از این روشها ویژگیها، مزایا و معایب خاص خود را دارند که باید با توجه به نیازهای فردی بیمار و مشاوره با پزشک متخصص انتخاب شوند. در این مقاله، به بررسی مقایسهای بین عملکرد گرافت و فیستول، مزایا و معایب هر کدام، و دلایل انتخاب یکی بر دیگری خواهیم پرداخت.
فواید گرافت و فیستول در دیالیز
گرافت شریانی-وریدی
ویژگیها و مزایا:
1.سرعت و راحتی نصب:
گرافتها معمولاً سریعتر نصب میشوند و میتوانند برای بیماران با شرایط خاص که ایجاد فیستول دشوار است، گزینهای مناسب باشند.
2.زمان آمادهسازی کوتاهتر:
نسبت به فیستول، گرافتها میتوانند به سرعت آماده استفاده شوند و زمان کمتری برای بهبود نیاز دارند.
3.گزینه برای بیماران با مشکلات عروقی:
گرافتها برای بیمارانی که فیستول به دلیل مشکلات عروقی مناسب نیست، قابل استفاده است.
معایب:
-
خطر لخته شدن: گرافتها ممکن است با مشکلاتی مانند لخته شدن خون مواجه شوند که نیاز به مصرف داروهای ضدلخته دارد.
-
طول عمر کوتاهتر: معمولاً نسبت به فیستول، گرافتها طول عمر کمتری دارند و ممکن است نیاز به تعویض زودتر داشته باشند.
-
خطر عفونت: به دلیل استفاده از مواد مصنوعی، خطر عفونت در گرافتها ممکن است بیشتر باشد.
فیستول شریانی-وریدی
ویژگیها و مزایا:
1.طول عمر طولانیتر:
فیستولها بهطور طبیعی با بدن هماهنگ میشوند و معمولاً طول عمر بیشتری نسبت به گرافتها دارند.
2.خطر کمتر عفونت و لخته شدن:
به دلیل استفاده از بافتهای طبیعی، خطر عفونت و لخته شدن در فیستولها کمتر است.
3.بهرهوری بالاتر:
فیستولها معمولاً عملکرد بهتری در انتقال خون و تصفیه آن دارند و میتوانند به دستگاه دیالیز کمک کنند تا بهتر عمل کند.
معایب:
-
زمان آمادهسازی طولانیتر: فیستولها ممکن است نیاز به زمان بیشتری برای آماده شدن داشته باشند و روند بهبود طولانیتری را طی کنند.
-
مشکلات احتمالی: ممکن است مشکلاتی مانند تنگی یا آسیب به بافتهای اطراف ایجاد شود که نیاز به نظارت منظم دارد.
-
چالشهای جراحی: ایجاد فیستول نیاز به جراحیهای دقیق و مراقبتهای ویژه دارد که ممکن است برای برخی بیماران چالشبرانگیز باشد.
کدام بهتر است: گرافت یا فیستول؟
فاکتورهای تأثیرگذار
1.وضعیت عروقی بیمار:
اگر بیمار دارای مشکلات عروقی یا انسداد در رگها باشد، گرافت ممکن است گزینه بهتری باشد زیرا نصب آن سریعتر و سادهتر است.
2.زمان آمادگی:
اگر نیاز به آمادهسازی سریع برای دیالیز وجود داشته باشد، گرافت به دلیل زمان آمادهسازی کوتاهتر ممکن است انتخاب مناسبی باشد.
3.مدت زمان درمان:
برای بیمارانی که نیاز به درمان طولانیمدت دارند، فیستول به دلیل طول عمر بیشتر و کاهش خطرات عفونت و لخته شدن ممکن است بهتر عمل کند.
مزایا و معایب گرافت در مقابل فیستول
گرافت شریانی-وریدی
مزایا:
• نصب سریع و راحتتر
• گزینه مناسب برای بیماران با مشکلات عروقی
• آمادهسازی کوتاهتر
معایب:
• طول عمر کوتاهتر
• خطر بالاتر لخته شدن و عفونت
• نیاز به نظارت دقیق و مصرف داروهای ضدلخته
فیستول شریانی-وریدی
مزایا:
• طول عمر طولانیتر
• خطر کمتر عفونت و لخته شدن
• عملکرد بهتر در انتقال خون
معایب:
• زمان آمادهسازی طولانیتر
• نیاز به جراحی و مراقبتهای ویژه
• مشکلات احتمالی مانند تنگی یا آسیب به بافتهای اطراف
چرا گرافت شریانی-وریدی؟
در برخی موارد، گرافت شریانی-وریدی به دلیل مزایای خاص خود نسبت به فیستول، انتخاب بهتری است. به ویژه برای بیمارانی که به دلیل وضعیت عروقی نامناسب یا نیاز به آمادهسازی سریع نیاز به گزینهای دیگر از فیستول دارند، گرافتها میتوانند راهحل مناسبی باشند.
آیا فیستول بهتر از گرافت است؟
برای اکثر بیماران، فیستول شریانی-وریدی به دلیل طول عمر بیشتر و کاهش خطرات عفونت و لخته شدن گزینه مطلوبتری است. با این حال، هر بیمار نیازهای خاص خود را دارد و ممکن است در برخی موارد گرافت شریانی-وریدی بهترین گزینه باشد.
فیستول یا گرافت: انتخاب درست کدام است؟
انتخاب بین فیستول و گرافت باید بر اساس نیازهای فردی بیمار، وضعیت سلامت و مشاوره با پزشک متخصص انجام شود. بررسی مزایا و معایب هر دو گزینه و تطابق آن با وضعیت بیمار، میتواند به اتخاذ تصمیم مناسب کمک کند.
نتیجهگیری فصل چهارم:
انتخاب بین گرافت شریانی-وریدی و فیستول شریانی-وریدی باید با دقت انجام شود و به نیازها و شرایط خاص هر بیمار توجه شود. در حالی که فیستول شریانی-وریدی به دلیل طول عمر بیشتر و کاهش خطرات عفونت و لخته شدن بهطور کلی گزینهای ترجیحی است، گرافت شریانی-وریدی میتواند در شرایط خاص و برای بیمارانی که به سرعت نیاز به دیالیز دارند، مناسبتر باشد.
10 نکته طلایی برای مراقبت از گرافت شریانی – وریدی و جلوگیری از عوارض
با رعایت 10 نکته طلایی برای مراقبت از گرافت شریانی-وریدی، میتوانید به جلوگیری از عوارض و بهبود سریعتر کمک کنید. در این مفصل، روشهای مراقبت، کاهش خطر عفونت و بهبود عملکرد گرافت را بررسی کردهایم.
مفاهیم کلیدی:
• مراقبت از گرافت شریانی-وریدی
• روشهای مراقبت از گرافت پس از کاشت
• نکات مهم برای مراقبت از گرافت
• کاهش خطر عفونت در گرافت شریانی-وریدی
• بهبود سریعتر با مراقبت صحیح گرافت
• نحوه شستشو و مراقبت از گرافت
• راههای جلوگیری از عوارض گرافت شریانی-وریدی
گرافت شریانی-وریدی یکی از اجزای کلیدی در درمان دیالیز است که برای اطمینان از عملکرد صحیح و جلوگیری از مشکلات و عوارض به مراقبت ویژه نیاز دارد. مراقبت مناسب از گرافت میتواند به افزایش طول عمر آن، کاهش خطر عفونت، و بهبود کیفیت زندگی بیمار کمک کند. در این مقاله، به بررسی نکات مهم برای مراقبت از گرافت شریانی-وریدی و روشهای جلوگیری از عوارض احتمالی خواهیم پرداخت.
چگونه از گرافت شریانی-وریدی مراقبت کنیم؟
مراقبت صحیح از گرافت شریانی-وریدی شامل چندین مرحله اساسی است که باید به دقت دنبال شود. این مراحل به حفظ عملکرد مناسب گرافت و جلوگیری از مشکلات کمک میکنند.
1.نظارت منظم: برای اطمینان از عملکرد صحیح گرافت، باید بهطور منظم توسط پزشک متخصص معاینه شود. نظارت منظم میتواند به شناسایی زودهنگام مشکلات و عوارض کمک کند.
2.تمیز نگهداشتن ناحیه: ناحیه اطراف گرافت باید بهطور مرتب تمیز و خشک نگهداشته شود. استفاده از مواد ضدعفونیکننده برای پیشگیری از عفونت ضروری است.
3.پرهیز از فشار و ضربه: باید از وارد کردن فشار یا ضربه به ناحیه گرافت خودداری کرد. این اقدامات میتواند به آسیب دیدن گرافت یا ایجاد مشکلاتی مانند انسداد منجر شود.
4.استفاده از داروهای تجویزی: پزشک ممکن است داروهای خاصی برای جلوگیری از لخته شدن خون یا عفونت تجویز کند. این داروها باید بهطور دقیق طبق دستور پزشک مصرف شوند.
5.رعایت بهداشت دست: شستشوی مکرر و صحیح دستها قبل از لمس ناحیه گرافت به جلوگیری از عفونت کمک میکند.
روشهای مراقبت از گرافت پس از کاشت
پس از کاشت گرافت شریانی-وریدی، رعایت روشهای خاص مراقبتی بسیار مهم است تا از بروز عوارض جلوگیری شود و گرافت به درستی عمل کند.
-
مراقبت از زخم: زخم جراحی باید بهطور منظم بررسی شود و از آن مراقبت شود. در صورت بروز علائم عفونت مانند قرمزی، تورم یا ترشحات، باید سریعاً با پزشک تماس گرفت.
-
نظارت بر عملکرد گرافت: هرگونه تغییر در جریان خون یا علائم غیرعادی مانند درد یا تورم باید به پزشک گزارش شود.
-
اجتناب از فعالیتهای سنگین: در هفتههای اول پس از کاشت، از انجام فعالیتهای فیزیکی سنگین باید خودداری کرد. فعالیتهای شدید میتواند به آسیب به گرافت منجر شود.
-
بررسی منظم فشار خون: فشار خون باید بهطور منظم کنترل شود. فشار خون بالا میتواند به آسیب به گرافت منجر شود.
نکات مهم برای مراقبت از گرافت
-
پرهیز از استفاده از مواد شیمیایی: از استفاده از مواد شیمیایی قوی یا داروهای بدون نسخه در ناحیه گرافت باید خودداری کرد.
-
تغذیه مناسب: مصرف یک رژیم غذایی متعادل و مناسب به حفظ سلامت عمومی و بهبود زخم کمک میکند.
-
پوشاندن مناسب: در صورت نیاز به پوشاندن ناحیه گرافت، باید از پوششهای استریل و تمیز استفاده کرد.
-
کنترل سطح قند خون: در بیماران دیابتی، کنترل قند خون برای جلوگیری از عوارض مربوط به بهبود زخم ضروری است.
کاهش خطر عفونت در گرافت
عفونت یکی از مشکلات رایج مرتبط با گرافت شریانی-وریدی است که میتواند به عوارض جدی منجر شود. برای کاهش خطر عفونت، اقدامات زیر توصیه میشود:
-
استفاده از تکنیکهای استریل: هنگام تغییر پانسمان یا دست زدن به ناحیه گرافت، باید از تکنیکهای استریل استفاده کرد.
-
آنتیبیوتیکها: در صورت تجویز، داروهای آنتیبیوتیک باید بهطور کامل و طبق دستور پزشک مصرف شوند.
-
کنترل علائم: هرگونه علائم عفونت مانند تب، قرمزی یا درد باید بهطور فوری به پزشک گزارش شود.
-
پایش دورهای: پایش دورهای ناحیه گرافت به شناسایی زودهنگام علائم عفونت کمک میکند.
بهبود سریعتر با مراقبت صحیح گرافت
مراقبت صحیح از گرافت شریانی-وریدی میتواند به بهبود سریعتر و کاهش عوارض کمک کند. با رعایت نکات زیر، میتوان روند بهبودی را تسریع کرد:
-
رعایت دستورات پزشک: دنبال کردن دقیق دستورالعملهای پزشک برای مراقبت از گرافت به تسریع بهبود کمک میکند.
-
مراقبت از تغذیه: تغذیه مناسب و مصرف ویتامینها و مواد معدنی میتواند به روند بهبود زخم کمک کند.
-
استراحت کافی: استراحت کافی و اجتناب از فعالیتهای فیزیکی سنگین به فرآیند بهبود کمک میکند.
-
پایش منظم: انجام بررسیهای منظم پزشکی به شناسایی و درمان سریع مشکلات و عوارض احتمالی کمک میکند.
نحوه شستشو و مراقبت از گرافت
شستشو و مراقبت صحیح از ناحیه گرافت نقش کلیدی در جلوگیری از عفونت و حفظ عملکرد صحیح آن دارد. مراحل زیر باید دنبال شوند:
-
شستشو با آب و صابون: ناحیه اطراف گرافت باید با آب و صابون ملایم شسته شود. از استفاده از مواد شیمیایی قوی یا الکل خودداری کنید.
-
خشک کردن ناحیه: پس از شستشو، ناحیه گرافت باید به آرامی با پارچه تمیز و نرم خشک شود.
-
پوشاندن مناسب: استفاده از پانسمان استریل برای پوشاندن ناحیه گرافت ضروری است تا از ورود باکتریها جلوگیری شود.
-
بررسی روزانه: ناحیه گرافت باید بهطور روزانه بررسی شود تا علائم عفونت یا مشکلات دیگر شناسایی و درمان شوند.
نتیجهگیری فصل پنجم:
مراقبت صحیح از گرافت شریانی-وریدی برای اطمینان از عملکرد مؤثر آن و جلوگیری از عوارض مهم است. با رعایت نکات و روشهای صحیح مراقبت، میتوان به بهبود سریعتر و کاهش خطرات احتمالی کمک کرد. مشاوره منظم با پزشک متخصص و پایش دقیق ناحیه گرافت به حفظ سلامت و کیفیت زندگی بیمار کمک خواهد کرد.
عوارض خطرناک گرافت شریانی-وریدی که هر بیمار باید بداند!
در این فصل، به بررسی عوارض شایع و خطرات گرافت شریانی-وریدی، روشهای پیشگیری از مشکلات و نحوه جلوگیری از عفونت پرداختهایم. با درک این عوارض و رعایت نکات مراقبتی، سلامت و کیفیت زندگی خود را حفظ کنید.
مفاهیم کلیدی:
• عوارض گرافت شریانی-وریدی
• خطرات گرافت شریانی-وریدی
• پیشگیری از مشکلات گرافت شریانی-وریدی
• عوارض طولانیمدت استفاده از گرافت
• لختهشدن در گرافت شریانی-وریدی
• جلوگیری از عفونت گرافت شریانی-وریدی
• مشکلات رایج گرافت شریانی-وریدی
مقدمه:
گرافت شریانی-وریدی یکی از گزینههای رایج برای ایجاد دسترسی مناسب در درمان دیالیز است، اما مانند هر روش پزشکی دیگری، میتواند با عوارض و مشکلاتی همراه باشد. در این مقاله، به بررسی عوارض شایع، خطرات، و روشهای پیشگیری از مشکلات مرتبط با گرافت شریانی-وریدی خواهیم پرداخت. با درک این عوارض و رعایت نکات پیشگیری، میتوانید به حفظ سلامت و بهبود کیفیت زندگی خود کمک کنید.
عوارض شایع گرافت در دیالیز
گرافت شریانی-وریدی، بهویژه در درمان دیالیز، ممکن است با عوارض شایعی همراه باشد. شناسایی این عوارض به موقع و اقدام به درمان آنها میتواند به حفظ عملکرد گرافت و بهبود سلامت بیمار کمک کند.
-
عفونت: یکی از عوارض شایع گرافت، عفونت است که میتواند به دلیل ورود باکتریها به ناحیه گرافت ایجاد شود. علائم عفونت شامل قرمزی، تورم، درد و تب است.
-
لختهشدن خون: لختهشدن خون در گرافت میتواند باعث انسداد و کاهش کارایی آن شود. این مشکل ممکن است به دلیل جریان خون نادرست یا عدم مصرف داروهای ضدلخته بهوجود آید.
-
انسداد: انسداد در گرافت میتواند به دلیل تجمع خون، لختهها یا رسوبات ایجاد شود. این مشکل ممکن است نیاز به جراحی یا درمانهای دیگر داشته باشد.
-
زخم: زخم در ناحیه گرافت میتواند بهدلیل جراحی یا آسیبهای خارجی ایجاد شود. زخمهای باز میتوانند به عفونت و دیگر مشکلات منجر شوند.
-
مشکلات عروقی: گرافت ممکن است بهدلیل فشار خون بالا یا مشکلات دیگر عروقی با مشکلاتی مواجه شود، که نیاز به بررسی و درمان دارد.
خطرات گرافت شریانی-وریدی
گرافت شریانی-وریدی بهطور کلی یک روش مؤثر برای دسترسی در دیالیز است، اما ممکن است با خطرات خاصی همراه باشد که باید بهدقت مورد بررسی قرار گیرند.
-
خطر عفونت: یکی از بزرگترین خطرات گرافت، احتمال عفونت است که میتواند بهطور جدی به سلامت بیمار آسیب برساند.
-
لختهشدن خون: لختهشدن خون در گرافت میتواند به انسداد آن منجر شود و کارایی دیالیز را کاهش دهد.
-
خونریزی: در برخی موارد، ممکن است خونریزی در ناحیه گرافت بهوجود آید که نیاز به درمان فوری دارد.
-
پاسخهای التهابی: بدن ممکن است به گرافت پاسخهای التهابی نشان دهد که میتواند به آسیب به بافتها و کاهش عملکرد گرافت منجر شود.
-
مشکلات مکانیکی: مشکلات مکانیکی مانند آسیب به گرافت یا نشت خون میتواند نیاز به جراحی یا درمانهای دیگر داشته باشد.
پیشگیری از مشکلات گرافت
پیشگیری از مشکلات گرافت میتواند به حفظ عملکرد صحیح آن و کاهش خطر عوارض کمک کند. در اینجا چندین روش برای پیشگیری از مشکلات گرافت آورده شده است:
-
رعایت بهداشت: حفظ بهداشت دقیق در ناحیه گرافت و استفاده از تکنیکهای استریل میتواند به جلوگیری از عفونت کمک کند.
-
مصرف داروهای ضدلخته: استفاده منظم از داروهای ضدلخته طبق دستور پزشک میتواند به کاهش خطر لختهشدن خون در گرافت کمک کند.
-
پایش منظم: بررسیهای منظم توسط پزشک و نظارت دقیق بر عملکرد گرافت به شناسایی زودهنگام مشکلات و درمان آنها کمک میکند.
-
پرهیز از فعالیتهای سنگین: خودداری از انجام فعالیتهای فیزیکی سنگین میتواند به جلوگیری از آسیب به گرافت کمک کند.
-
کنترل فشار خون: نظارت و کنترل فشار خون به جلوگیری از مشکلات عروقی و کاهش فشار بر گرافت کمک میکند.
عوارض طولانیمدت استفاده از گرافت
استفاده طولانیمدت از گرافت شریانی-وریدی ممکن است با عوارض خاصی همراه باشد که به بررسی و درمان منظم نیاز دارد.
-
کاهش کارایی: با گذشت زمان، عملکرد گرافت ممکن است کاهش یابد و نیاز به جایگزینی یا جراحی مجدد داشته باشد.
-
عوارض عروقی: مشکلات عروقی مانند تنگی یا انسداد ممکن است با استفاده طولانیمدت از گرافت ایجاد شود.
-
خطر عفونت مزمن: عفونتهای مزمن ممکن است به مشکلات جدیتر مانند عفونتهای سیستمیک منجر شوند.
-
آسیب به بافتها: استفاده طولانیمدت ممکن است به آسیب به بافتهای اطراف گرافت منجر شود که نیاز به درمان دارد.
لختهشدن در گرافت: چه باید کرد؟
لختهشدن خون در گرافت یکی از مشکلات رایج است که میتواند به انسداد و کاهش کارایی گرافت منجر شود. در صورت مشاهده علائم لختهشدن، اقدامات زیر باید انجام شود:
-
مصرف داروهای ضدلخته: داروهای ضدلخته طبق دستور پزشک میتوانند به حل لختهها و بهبود جریان خون کمک کنند.
-
پایش منظم: نظارت منظم بر عملکرد گرافت و آزمایشهای دورهای میتواند به شناسایی و درمان زودهنگام لختهها کمک کند.
-
درمانهای پزشکی: در برخی موارد، ممکن است نیاز به درمانهای پزشکی خاص مانند جراحی یا روشهای تشخیصی پیشرفته برای برطرف کردن لختهها باشد.
چگونه از عفونت گرافت جلوگیری کنیم؟

جلوگیری از عفونت گرافت نیازمند رعایت نکات بهداشتی و مراقبتی ویژه است. اقدامات زیر میتواند به جلوگیری از عفونت کمک کند:
-
رعایت بهداشت دقیق: حفظ بهداشت دقیق ناحیه گرافت و استفاده از پانسمان استریل برای پیشگیری از عفونت ضروری است.
-
استفاده از آنتیبیوتیکها: در صورت تجویز، مصرف کامل داروهای آنتیبیوتیک بهطور مؤثر میتواند به جلوگیری از عفونت کمک کند.
-
کنترل علائم عفونت: هرگونه علائم عفونت باید بهطور فوری به پزشک گزارش شود تا درمان به موقع آغاز شود.
-
پایش دورهای: انجام پایشهای منظم پزشکی برای شناسایی و درمان عفونتهای احتمالی به جلوگیری از مشکلات جدی کمک میکند.
نتیجهگیری فصل ششم:
عوارض گرافت شریانی-وریدی میتواند تأثیرات جدی بر کیفیت زندگی بیمار داشته باشد، اما با رعایت نکات پیشگیری و مراقبتهای مناسب، میتوان به کاهش این عوارض کمک کرد. آگاهی از مشکلات شایع و خطرات مرتبط با گرافت، و اجرای روشهای مؤثر پیشگیری و درمان، میتواند به حفظ سلامت و بهبود عملکرد گرافت کمک کند.
راز افزایش طول عمر گرافت شریانی-وریدی که پزشکان به ندرت به شما میگویند!
آیا میدانید چگونه میتوانید طول عمر گرافت شریانی-وریدی خود را افزایش دهید؟ در این فصل، به بررسی عوامل مؤثر در دوام گرافت و روشهای افزایش طول عمر آن پرداختهایم.
مفاهیم کلیدی:
• طول عمر گرافت شریانی-وریدی
• افزایش طول عمر گرافت شریانی-وریدی
• عوامل مؤثر در طول عمر گرافت شریانی-وریدی
• گرافتهای دائمی و موقتی
• چقدر طول میکشد تا گرافت شریانی-وریدی آماده شود؟
• طول عمر گرافت در دیالیز
• روشهای افزایش دوام گرافت شریانی-وریدی
مقدمه:
گرافت شریانی-وریدی یکی از اجزای اساسی در درمان دیالیز است که نقش مهمی در تسهیل جریان خون به دستگاه دیالیز ایفا میکند. اما یکی از نگرانیهای اصلی بیماران و پزشکان، طول عمر و دوام این گرافتها است. در این مقاله، به بررسی عوامل مؤثر در طول عمر گرافت شریانی-وریدی، روشهای افزایش دوام آن، و نکات کلیدی برای حفظ عملکرد بهینه گرافت خواهیم پرداخت.
چقدر طول میکشد تا گرافت شریانی-وریدی آماده شود؟
فرآیند آمادهسازی گرافت شریانی-وریدی بهطور معمول چندین مرحله دارد که شامل جراحی و زمان لازم برای بهبود است.
1.جراحی کاشت گرافت:
در ابتدا، گرافت شریانی-وریدی بهوسیله جراحی در بدن بیمار کاشته میشود. این جراحی معمولاً تحت بیهوشی عمومی یا موضعی انجام میشود و ممکن است بهطور متوسط 1 تا 2 ساعت طول بکشد.
2.زمان بهبود اولیه:
پس از جراحی، ناحیه گرافت نیاز به زمان برای بهبود دارد. این مدت زمان معمولاً بین 2 تا 4 هفته است. در این مدت، بافتها به گرافت پیوند خورده و جریان خون به تدریج بهبود مییابد.
3.نظارت و بررسی:
پس از بهبود اولیه، گرافت بهطور منظم توسط پزشک معاینه میشود تا از عملکرد صحیح آن اطمینان حاصل شود. این مرحله میتواند شامل آزمایشهای دورهای و بررسیهای بالینی باشد.
طول عمر گرافت در دیالیز
طول عمر گرافت شریانی-وریدی به عوامل مختلفی بستگی دارد و میتواند از چند ماه تا چند سال متغیر باشد. عوامل مؤثر در طول عمر گرافت شامل موارد زیر است:
-
کیفیت گرافت: استفاده از مواد با کیفیت بالا و تکنیکهای جراحی مناسب میتواند به طول عمر بیشتر گرافت کمک کند.
-
شرایط بیمار: وضعیت عمومی سلامت بیمار، از جمله فشار خون، قند خون و وضعیت عروقی، میتواند تأثیر زیادی بر طول عمر گرافت داشته باشد.
-
مراقبت و نگهداری: رعایت دقیق نکات مراقبتی پس از جراحی و نظارت منظم بر عملکرد گرافت میتواند به افزایش دوام آن کمک کند.
-
عوامل ژنتیکی و فردی: برخی از ویژگیهای ژنتیکی و فردی نیز میتوانند بر طول عمر گرافت تأثیر بگذارند.
گرافتها چه مدت دوام میآورند؟
مدت زمان دوام گرافت شریانی-وریدی میتواند متغیر باشد و به عواملی همچون نوع گرافت، کیفیت جراحی، و وضعیت سلامتی بیمار بستگی دارد.
-
گرافتهای شریانی-وریدی معمولی: در شرایط ایدهآل، گرافتهای شریانی-وریدی معمولی میتوانند بین 2 تا 5 سال دوام بیاورند. با این حال، برخی از گرافتها ممکن است بهطور سریعتر نیاز به تعویض داشته باشند.
-
گرافتهای با کیفیت بالا: استفاده از گرافتهای با کیفیت بالاتر و انجام جراحیهای تخصصی میتواند به افزایش دوام و طول عمر گرافت کمک کند.
-
عوامل مؤثر در دوام: عوامل مانند مصرف داروهای ضدلخته، نظارت منظم، و رعایت نکات بهداشتی میتوانند به طول عمر گرافت کمک کنند.
افزایش طول عمر گرافت
افزایش طول عمر گرافت شریانی-وریدی نیازمند رعایت نکات و اقدامات خاصی است که میتواند به حفظ عملکرد بهینه گرافت و جلوگیری از مشکلات کمک کند.
-
مراقبت دقیق: رعایت دقیق نکات مراقبتی از جمله تمیز نگهداشتن ناحیه گرافت، استفاده از داروهای ضدلخته، و کنترل منظم فشار خون میتواند به افزایش دوام گرافت کمک کند.
-
پایش منظم: انجام معاینههای دورهای توسط پزشک و نظارت بر عملکرد گرافت به شناسایی زودهنگام مشکلات و درمان آنها کمک میکند.
-
پرهیز از فعالیتهای سنگین: اجتناب از فعالیتهای فیزیکی سنگین و رعایت توصیههای پزشک در مورد فعالیتهای روزمره به حفظ سلامت گرافت کمک میکند.
-
رعایت رژیم غذایی مناسب: مصرف یک رژیم غذایی متعادل و مناسب به حفظ سلامت عمومی و بهبود وضعیت گرافت کمک میکند.
گرافتهای دائمی و موقتی
گرافتهای شریانی-وریدی به دو دسته دائمی و موقتی تقسیم میشوند، که هر یک ویژگیها و طول عمر خاص خود را دارند.
-
گرافتهای دائمی: این گرافتها برای استفاده طولانیمدت طراحی شدهاند و معمولاً دوام بیشتری دارند. آنها برای بیماران با نیاز به دیالیز مداوم مناسب هستند.
-
گرافتهای موقتی: این نوع گرافتها برای استفاده کوتاهمدت و در موارد خاصی مانند دیالیز اضطراری استفاده میشوند. طول عمر این گرافتها بهطور معمول کمتر از گرافتهای دائمی است.
عوامل مؤثر در طول عمر گرافت
طول عمر گرافت شریانی-وریدی تحت تأثیر عوامل مختلفی قرار دارد که شامل موارد زیر میشود:
-
کیفیت مواد گرافت: استفاده از مواد با کیفیت بالا میتواند به افزایش طول عمر گرافت کمک کند.
-
تکنیک جراحی: انجام جراحی با تکنیکهای مناسب و حرفهای میتواند به بهبود دوام گرافت کمک کند.
-
وضعیت سلامتی بیمار: وضعیت عمومی سلامتی بیمار از جمله فشار خون و قند خون میتواند بر طول عمر گرافت تأثیر بگذارد.
-
مراقبتهای پس از جراحی: رعایت دقیق نکات مراقبتی و نظارت منظم بر عملکرد گرافت به حفظ سلامت آن و افزایش طول عمر آن کمک میکند.
نتیجهگیری فصل هفتم:
طول عمر گرافت شریانی-وریدی به عوامل مختلفی بستگی دارد و میتواند از چند ماه تا چند سال متغیر باشد. با رعایت نکات مراقبتی و انجام اقدامات مناسب، میتوان به افزایش دوام و عملکرد بهینه گرافت کمک کرد. آگاهی از عوامل مؤثر در طول عمر گرافت و رعایت نکات کلیدی میتواند به حفظ سلامت و بهبود کیفیت زندگی بیماران دیالیزی کمک کند.
گرافت شریانی-وریدی برای بیماران دیابتی: چالشها و راهکارها
آیا بیماران دیابتی میتوانند از گرافت شریانی-وریدی استفاده کنند؟ در این فصل، چالشها و راهکارهای مرتبط با استفاده از گرافت برای بیماران دیابتی، مشکلات خاص، و نکات کلیدی برای انتخاب بهترین گرافت را بررسی کردهایم.
مفاهیم کلیدی:
• گرافت شریانی-وریدی برای بیماران دیابتی
• مشکلات دیابتیها با گرافت شریانی-وریدی
• دیابت و گرافت شریانی-وریدی
• مناسبترین گرافتها برای بیماران دیابتی
• دیابت و افزایش خطر عفونت گرافت
• انتخاب بهترین گرافت برای بیماران دیابتی
• چالشهای گرافت شریانی-وریدی در بیماران دیابتی
مقدمه:
بیماری دیابت یکی از چالشهای عمدهای است که میتواند بر کیفیت و نتیجه درمانهای مختلف تأثیر بگذارد. در میان این درمانها، استفاده از گرافت شریانی-وریدی برای بیماران دیابتی میتواند نیازمند توجه ویژهای باشد. در این مقاله، به بررسی چالشها و راهکارهای مرتبط با استفاده از گرافت شریانی-وریدی برای بیماران دیابتی خواهیم پرداخت و نکات کلیدی برای انتخاب و مدیریت مناسب گرافت را بررسی خواهیم کرد.
آیا بیماران دیابتی میتوانند از گرافت استفاده کنند؟
بیماران دیابتی میتوانند از گرافت شریانی-وریدی برای درمان دیالیز استفاده کنند، اما نیاز به مدیریت دقیقتری دارند. دیابت میتواند تأثیرات زیادی بر عملکرد گرافت داشته باشد، بنابراین مهم است که برای بهبود نتایج و کاهش عوارض، مراقبتهای ویژهای صورت گیرد.
-
پیشرفت تکنولوژیهای پزشکی: با پیشرفتهای اخیر در زمینه پزشکی، گرافتهای شریانی-وریدی بهطور خاص برای بیماران دیابتی طراحی شدهاند تا مشکلات مرتبط با دیابت را کاهش دهند.
-
مراقبتهای ویژه: بیماران دیابتی باید تحت نظارت دقیق پزشکان خود قرار بگیرند تا از بروز مشکلات ناشی از دیابت در گرافت جلوگیری شود.
دیابت و گرافت شریانی-وریدی
دیابت میتواند بر عملکرد گرافت شریانی-وریدی تأثیرات منفی بگذارد. برخی از تأثیرات دیابت بر گرافت شامل موارد زیر است:
-
اختلالات عروقی: دیابت میتواند به ایجاد اختلالات عروقی و کاهش کیفیت دیوارههای عروقی منجر شود که میتواند بر عملکرد گرافت تأثیر بگذارد.
-
پرفیوژن ضعیف: بیماران دیابتی ممکن است به دلیل مشکلات در گردش خون، دچار پرفیوژن ضعیف در ناحیه گرافت شوند که میتواند عملکرد آن را کاهش دهد.
-
زمان بهبودی طولانیتر: دیابت ممکن است زمان بهبودی پس از جراحی را طولانیتر کند، بهویژه در ناحیه گرافت.
مشکلات دیابتیها با گرافت
بیماران دیابتی با مشکلات خاصی هنگام استفاده از گرافت شریانی-وریدی مواجه هستند. شناسایی و مدیریت این مشکلات میتواند به بهبود عملکرد گرافت و کاهش عوارض کمک کند.
-
عفونتهای مکرر: بیماران دیابتی به دلیل سیستم ایمنی ضعیفتر ممکن است بیشتر در معرض عفونتهای گرافت قرار بگیرند.
-
لختهشدن خون: دیابت میتواند خطر لختهشدن خون در گرافت را افزایش دهد که میتواند به انسداد و کاهش عملکرد گرافت منجر شود.
-
پاسخهای التهابی: دیابت ممکن است باعث افزایش پاسخهای التهابی در ناحیه گرافت شود که میتواند به آسیب بافتی و مشکلات دیگر منجر شود.
-
زخمهای بهبود نایافته: بیماران دیابتی ممکن است با زخمهای بهبود نایافته در ناحیه گرافت مواجه شوند که میتواند به مشکلات بیشتری منجر شود.
مناسبترین گرافتها برای بیماران دیابتی
انتخاب نوع مناسب گرافت شریانی-وریدی برای بیماران دیابتی میتواند به کاهش مشکلات و افزایش عملکرد گرافت کمک کند. در اینجا به برخی از انواع مناسب گرافتها برای بیماران دیابتی اشاره میکنیم:
-
گرافتهای مصنوعی: گرافتهای مصنوعی ممکن است برای بیماران دیابتی که دچار اختلالات عروقی هستند، مناسبتر باشند. این گرافتها معمولاً مقاومت بیشتری به مشکلات عروقی دارند.
-
گرافتهای طبیعی: اگر وضعیت عروقی بیمار مناسب باشد، استفاده از گرافتهای طبیعی ممکن است گزینه بهتری باشد. این گرافتها معمولاً با بافتهای بدن سازگاری بیشتری دارند.
-
گرافتهای ترکیبی: در برخی موارد، گرافتهای ترکیبی که از مواد مختلف تشکیل شدهاند، ممکن است به بهبود عملکرد گرافت کمک کنند و مشکلات مرتبط با دیابت را کاهش دهند.
دیابت و افزایش خطر عفونت گرافت
بیماران دیابتی به دلیل سیستم ایمنی ضعیفتر ممکن است بیشتر در معرض خطر عفونت گرافت قرار بگیرند. برای کاهش این خطر، اقدامات زیر پیشنهاد میشود:
-
رعایت بهداشت دقیق: حفظ بهداشت دقیق ناحیه گرافت و استفاده از تکنیکهای استریل در جراحی و مراقبتهای بعدی بسیار مهم است.
-
مصرف آنتیبیوتیکها: در برخی موارد، استفاده از داروهای آنتیبیوتیک مطابق با دستور پزشک میتواند به پیشگیری از عفونت کمک کند.
-
پایش منظم: انجام بررسیهای منظم توسط پزشک برای شناسایی و درمان زودهنگام عفونتهای احتمالی بسیار مهم است.
انتخاب بهترین گرافت برای بیماران دیابتی
انتخاب بهترین نوع گرافت شریانی-وریدی برای بیماران دیابتی به شرایط خاص هر بیمار بستگی دارد. در اینجا چند نکته برای انتخاب بهترین گرافت ارائه میشود:
-
مشاوره با پزشک متخصص: مشاوره با پزشک متخصص و ارزیابی وضعیت عروقی و عمومی بیمار میتواند به انتخاب مناسبترین نوع گرافت کمک کند.
-
ارزیابی نوع دیابت و وضعیت عروقی: در نظر گرفتن نوع دیابت (نوع 1 یا نوع 2) و وضعیت عروقی بیمار در انتخاب گرافت مناسب بسیار مهم است.
-
توجه به تجربه بیمار: تجربه قبلی بیمار با انواع مختلف گرافت و عملکرد آنها میتواند به انتخاب بهتر گرافت کمک کند.
-
رعایت نکات بهداشتی و مراقبتی: رعایت نکات بهداشتی و مراقبتی پس از جراحی برای بیماران دیابتی اهمیت ویژهای دارد و میتواند به بهبود عملکرد گرافت کمک کند.
نتیجهگیری فصل هشتم:
استفاده از گرافت شریانی-وریدی برای بیماران دیابتی میتواند با چالشها و مشکلات خاصی همراه باشد، اما با انتخاب مناسب نوع گرافت، رعایت نکات مراقبتی و پیشگیری از عفونتها، میتوان به افزایش عملکرد و دوام گرافت کمک کرد. آگاهی از چالشها و راهکارهای مدیریت آنها به بهبود کیفیت زندگی بیماران دیابتی و موفقیت درمان دیالیز کمک میکند.
آیا روشهای جایگزین گرافت شریانی-وریدی بهتر هستند؟
در این فصل، به بررسی روشهای جایگزین، مقایسه گرافت با این روشها، و پیشرفتهای جدید در زمینه دسترسی عروقی پرداختهایم.
مفاهیم کلیدی
• روشهای جایگزین گرافت شریانی-وریدی
• گزینههای دسترسی عروقی بدون گرافت
• مقایسه گرافت شریانی-وریدی با روشهای جایگزین
• پیشرفتهای جدید در روشهای دسترسی عروقی
• استفاده از کاتتر به جای گرافت شریانی-وریدی
• فیستول شریانی-وریدی در مقایسه با گرافت
• جایگزینهای مناسب برای گرافت شریانی-وریدی
مقدمه:
در درمان همودیالیز، انتخاب مناسبترین روش دسترسی عروقی میتواند تأثیر زیادی بر کیفیت و نتیجه درمان داشته باشد. گرافت شریانی-وریدی یکی از گزینههای رایج است، اما روشهای جایگزین دیگری نیز وجود دارد که ممکن است به عنوان گزینههای بهتر در برخی شرایط مطرح شوند. در این مقاله به بررسی روشهای جایگزین گرافت شریانی-وریدی خواهیم پرداخت و مقایسهای جامع میان گرافت و این روشها ارائه خواهیم کرد.
روشهای جایگزین گرافت در همودیالیز
روشهای جایگزین برای گرافت شریانی-وریدی میتوانند در شرایط مختلف مورد استفاده قرار گیرند. این روشها به دلیل مزایا و ویژگیهای خاص خود ممکن است در برخی بیماران بهتر عمل کنند.
فیستول شریانی-وریدی (Arteriovenous Fistula):
-
تعریف و کاربرد: فیستول شریانی-وریدی، اتصالی است که به طور مستقیم بین یک شریان و یک ورید ایجاد میشود. این روش معمولاً اولین انتخاب برای دسترسی عروقی در دیالیز است.
-
مزایا: طول عمر بیشتر، کاهش خطر عفونت، و هزینههای کمتر در مقایسه با گرافتها.
کاتتر مرکزی (Central Catheter):
-
تعریف و کاربرد: کاتتر مرکزی در وریدهای بزرگ، مانند ورید ژگولار یا ورید زیرکلاویکولر قرار میگیرد و برای دیالیز موقت یا در مواقعی که دسترسی عروقی مناسب وجود ندارد، استفاده میشود.
-
مزایا: نصب آسان و سریع، مناسب برای شرایط اضطراری.
-
معایب: افزایش خطر عفونت و لختهشدن، معمولاً برای استفاده طولانیمدت توصیه نمیشود.
آیا جایگزینی برای گرافت وجود دارد؟
بله، جایگزینهای متعددی برای گرافت شریانی-وریدی وجود دارد که هرکدام مزایا و محدودیتهای خاص خود را دارند. این جایگزینها میتوانند به عنوان روشهای مکمل یا جایگزین برای گرافت شریانی-وریدی در نظر گرفته شوند.
-
فیستول شریانی-وریدی: به عنوان روش اصلی و محبوب در دسترسی عروقی برای دیالیز استفاده میشود، با طول عمر بیشتر و عوارض کمتر نسبت به گرافت.
-
کاتتر مرکزی: برای دسترسی موقت یا در شرایط خاص استفاده میشود، اما نیاز به نظارت دقیق و مراقبتهای ویژه دارد.
گزینههای دسترسی عروقی بدون گرافت
اگر گرافت شریانی-وریدی به هر دلیلی مناسب نباشد، گزینههای زیر برای دسترسی عروقی بدون استفاده از گرافت وجود دارد:
-
فیستول شریانی-وریدی: روش انتخابی برای بیماران با شرایط عروقی مناسب و عدم نیاز فوری به دیالیز است.
-
کاتتر مرکزی: مناسب برای شرایط اضطراری یا زمانی که فیستول یا گرافت مناسب نباشد.
-
ترانسپلاسیون شریانی: در برخی موارد خاص، روشهای نوآورانه مانند ترانسپلاسیون شریانی نیز مورد بررسی قرار میگیرند.
مقایسه گرافت با روشهای جایگزین
در مقایسه گرافت شریانی-وریدی با روشهای جایگزین، عوامل مختلفی باید مدنظر قرار گیرد:
طول عمر و دوام:
-
گرافت شریانی-وریدی: طول عمر متوسطی دارد و ممکن است در معرض عوارضی مانند انسداد و عفونت قرار گیرد.
-
فیستول شریانی-وریدی: به طور کلی طول عمر بیشتری دارد و مشکلات کمتری نسبت به گرافتها ایجاد میکند.
عوارض و مشکلات:
-
گرافت شریانی-وریدی: احتمال عوارضی مانند عفونت، لختهشدن و انسداد وجود دارد.
-
کاتتر مرکزی: افزایش خطر عفونت و لختهشدن وجود دارد و معمولاً برای استفاده طولانیمدت توصیه نمیشود.
سهولت نصب و استفاده:
-
گرافت شریانی-وریدی: نیاز به جراحی برای نصب دارد و ممکن است با مشکلاتی همراه باشد.
-
فیستول شریانی-وریدی: نصب اولیه ممکن است زمانبر باشد، اما طول عمر و عملکرد بهتری دارد.
پیشرفتهای جدید در روشهای دسترسی عروقی
پیشرفتهای جدید در زمینه روشهای دسترسی عروقی شامل موارد زیر است:
-
مواد جدید برای گرافتها: توسعه مواد جدید با ویژگیهای بهبود یافته برای کاهش عوارض و افزایش دوام گرافتها.
-
فنآوریهای نوین: استفاده از فنآوریهای نوین مانند دستگاههای تصویربرداری پیشرفته برای انتخاب دقیقتر محل نصب گرافت یا فیستول.
-
روشهای جراحی کمتر تهاجمی: پیشرفت در روشهای جراحی کمتر تهاجمی که میتواند به کاهش عوارض و بهبود نتایج کمک کند.
استفاده از کاتتر به جای گرافت
کاتتر میتواند به عنوان جایگزین موقت برای گرافت شریانی-وریدی مورد استفاده قرار گیرد، به ویژه در شرایط اضطراری یا زمانی که دیگر گزینهها در دسترس نیستند.
-
مزایای کاتتر: نصب سریع و آسان، مناسب برای استفاده موقت.
-
معایب کاتتر: خطر بالای عفونت و لختهشدن، نیاز به نظارت دقیق.
نتیجهگیری فصل نهم:
روشهای جایگزین برای گرافت شریانی-وریدی میتوانند گزینههای مفیدی باشند، بهویژه برای بیمارانی که گرافت مناسب نیست یا به مشکلات خاصی دچار هستند. انتخاب روش مناسب به شرایط خاص بیمار، نیازهای درمانی و ترجیحات شخصی بستگی دارد. آگاهی از مزایا، معایب و پیشرفتهای جدید در این روشها میتواند به بهبود نتایج درمانی و کیفیت زندگی بیماران کمک کند.
گرافتهای قابل انحلال: آینده دسترسی عروقی در دیالیز!
گرافتهای قابل انحلال میتوانند آینده دسترسی عروقی را متحول کنند. در این فصل، به بررسی گرافتهای زیستی، مزایای آنها و نوآوریهای پزشکی خواهیم پرداخت.
مفاهیم کلیدی:
• گرافتهای قابل انحلال در دیالیز
• مزایای گرافتهای زیستی برای دیالیز
• مقایسه گرافتهای زیستی و مصنوعی
• آینده دسترسیهای عروقی در دیالیز
• نوآوریهای پزشکی در گرافتهای زیستی
• مشکلات گرافتهای مصنوعی
• تحقیقات در زمینه گرافتهای قابل انحلال
مقدمه:
در دنیای پزشکی، دسترسی عروقی برای بیماران دیالیزی یکی از مسائل حیاتی است. با پیشرفتهای روزافزون در فناوریهای پزشکی، نوع جدیدی از گرافتها تحت عنوان "گرافتهای قابل انحلال" به بازار آمدهاند که میتوانند به طرز چشمگیری به بهبود کیفیت زندگی بیماران دیالیزی کمک کنند. این مقاله به بررسی گرافتهای قابل انحلال، مزایا و معایب آنها، و آینده دسترسیهای عروقی در دیالیز خواهد پرداخت.
معرفی گرافتهای قابل انحلال در دیالیز
گرافتهای قابل انحلال، به عنوان یک نوآوری در درمان دیالیز، برای ایجاد دسترسی عروقی مورد استفاده قرار میگیرند. این نوع گرافتها به گونهای طراحی شدهاند که پس از برطرف شدن نیاز به دیالیز، به طور طبیعی در بدن حل شوند.
1.تعریف و عملکرد:
-
گرافتهای قابل انحلال معمولاً از مواد زیستی ساخته میشوند که به مرور زمان و تحت تأثیر شرایط فیزیولوژیکی بدن تجزیه میشوند.
-
این گرافتها در ابتدا به عنوان یک کانال عروقی عمل میکنند و پس از تکمیل درمان، به تدریج حل میشوند.
گرافتهای زیستی و نوآوریهای پزشکی
گرافتهای زیستی نوعی از گرافتها هستند که از مواد طبیعی ساخته شدهاند. این نوع گرافتها به دلیل خواص خاص خود، مانند سازگاری با بافتهای بدن و تجزیهپذیری، به عنوان گزینهای مناسب برای دیالیز در نظر گرفته میشوند.
مواد سازنده:
-
مواد زیستی مانند کلاژن و پلیمرهای طبیعی معمولاً برای ساخت گرافتهای زیستی استفاده میشوند.
-
این مواد به راحتی با بافتهای بدن تعامل میکنند و خطر واکنشهای آلرژیک را کاهش میدهند.
نوآوریها:
- با پیشرفت تکنولوژی، روشهای جدیدی برای تولید این گرافتها ابداع شده که به افزایش کیفیت و عملکرد آنها کمک میکند.
آیا گرافتهای قابل انحلال وجود دارند؟
بله، گرافتهای قابل انحلال به تدریج در حال ورود به بازار پزشکی هستند. این گرافتها برای بیمارانی که به دیالیز نیاز دارند، طراحی شدهاند و میتوانند مزایای زیادی ارائه دهند.
1.تحقیقات جاری:
-
مطالعات مختلفی در حال انجام است تا عملکرد و ایمنی این گرافتها مورد بررسی قرار گیرد.
-
نتایج اولیه نشان میدهد که این گرافتها میتوانند عوارض جانبی کمتری نسبت به گرافتهای سنتی داشته باشند.
مزایای گرافتهای زیستی برای دیالیز
گرافتهای زیستی دارای مزایای متعددی هستند که میتواند به بهبود کیفیت زندگی بیماران دیالیزی کمک کند.
تجزیهپذیری:
- گرافتهای زیستی به طور طبیعی در بدن تجزیه میشوند و نیازی به جراحیهای اضافی برای حذف آنها نیست.
کاهش خطر عفونت:
- با کاهش زمان حضور مواد مصنوعی در بدن، خطر عفونت نیز کاهش مییابد.
سازگاری با بافت:
- این گرافتها به خوبی با بافتهای طبیعی بدن سازگار میشوند و احتمال واکنشهای آلرژیک را کاهش میدهند.
گرافتهای زیستی در مقایسه با گرافتهای مصنوعی
مقایسه بین گرافتهای زیستی و مصنوعی میتواند به روشن شدن مزایای هر کدام کمک کند.
عمر و دوام:
-
گرافتهای مصنوعی ممکن است مدت زمان بیشتری در بدن باقی بمانند، اما به دلیل عدم تجزیهپذیری، ممکن است عوارض بیشتری ایجاد کنند.
-
گرافتهای زیستی ممکن است در مدت کوتاهتری تجزیه شوند، اما خطرات عوارض جانبی کمتری دارند.
عوارض جانبی:
-
گرافتهای مصنوعی ممکن است عوارضی مانند لختهشدن و عفونت را بیشتر ایجاد کنند.
-
گرافتهای زیستی به دلیل تجزیهپذیری و سازگاری بهتر با بدن، احتمال کمتری برای ایجاد عوارض دارند.
آینده دسترسیهای عروقی: گرافتهای زیستی
آینده دسترسیهای عروقی در دیالیز با توجه به پیشرفتهای فناوری و تحقیقاتی که در زمینه گرافتهای زیستی انجام میشود، بسیار روشن به نظر میرسد.
تحقیقات آینده:
-
تحقیقات در زمینه مواد جدید و طراحی گرافتها در حال انجام است تا کارایی و ایمنی این روشها افزایش یابد.
-
به زودی ممکن است شاهد گرافتهای جدیدی باشیم که عملکرد بهتری دارند و به طور کلی کیفیت زندگی بیماران را بهبود میبخشند.
پیشرفتهای تکنولوژیکی:
- با پیشرفتهای جدید در فناوریهای پزشکی، ممکن است روشهای نوینی برای ساخت و نصب گرافتهای زیستی به بازار بیاید که بتواند تجربهای بهتر برای بیماران فراهم کند.
نتیجهگیری فصل دهم:
گرافتهای قابل انحلال و زیستی نمایانگر آیندهای روشن برای دسترسیهای عروقی در دیالیز هستند. این گرافتها نه تنها میتوانند کیفیت زندگی بیماران را بهبود بخشند، بلکه خطرات و عوارض مرتبط با گرافتهای مصنوعی را نیز کاهش دهند. با ادامه تحقیقات و نوآوریها در این زمینه، به احتمال زیاد شاهد پیشرفتهای بیشتری خواهیم بود که میتواند آینده دیالیز را متحول کند.
جراحی گرافت شریانی-وریدی: همه چیز درباره این فرآیند پیچیده!
آیا به دنبال اطلاعات دقیق درباره جراحی گرافت شریانی-وریدی هستید؟ در این فصل مراحل، خطرات و انتظارات از این فرآیند پیچیده را کشف کنید.
مفاهیم کلیدی:
• مراحل کاشت گرافت شریانی-وریدی
• فرآیند جراحی گرافت در دیالیز
• خطرات جراحی گرافت شریانی-وریدی
• آمادهسازی قبل از جراحی گرافت
• انتظارات از جراحی گرافت
• لختهشدن خون در گرافت شریانی-وریدی
عفونت پس از جراحی گرافت
مقدمه:
در دنیای پزشکی، کاشت گرافت شریانی-وریدی یکی از مراحل حیاتی برای بیماران دیالیزی است. این فرآیند، که به منظور ایجاد یک دسترسی عروقی مناسب برای دیالیز انجام میشود، میتواند به بهبود کیفیت زندگی بیماران کمک کند. در این مقاله به بررسی مراحل کاشت گرافت، فرآیند جراحی، آمادهسازی، انتظارات و خطرات این جراحی خواهیم پرداخت.
مراحل کاشت گرافت شریانی-وریدی
کاشت گرافت شریانی-وریدی یک فرآیند چند مرحلهای است که نیاز به دقت و تخصص بالایی دارد. مراحل اصلی شامل موارد زیر است:
انتخاب بیمار:
- پیش از هر چیز، پزشک باید بیمار را ارزیابی کند و از لحاظ پزشکی تصمیم بگیرد که آیا بیمار برای این جراحی مناسب است یا خیر.
آزمایشات لازم:
- بیمار ممکن است نیاز به انجام آزمایشات خون و تصویربرداری برای ارزیابی وضعیت عروقی داشته باشد.
آمادهسازی قبل از جراحی:
- بیمار باید نکات خاصی را رعایت کند، مانند عدم مصرف برخی داروها و پرهیز از غذا قبل از جراحی.
انجام جراحی:
- جراحی در اتاق عمل و تحت بیهوشی عمومی یا موضعی انجام میشود.
فرآیند جراحی گرافت در دیالیز
فرآیند جراحی گرافت شریانی-وریدی به چند بخش اصلی تقسیم میشود:
بیهوشی:
- بسته به شرایط بیمار، بیهوشی عمومی یا موضعی انتخاب میشود.
ایجاد برش:
- جراح برشهایی در ناحیهای که گرافت کاشته خواهد شد ایجاد میکند.
اتصال عروق:
- گرافت به یک شریان و یک ورید متصل میشود تا جریان خون به درستی برقرار شود.
بستن برش:
- پس از اتمام کار، برشها با بخیه بسته میشوند.
زمانبندی و آمادهسازی برای جراحی گرافت
تعیین تاریخ جراحی:
- معمولاً تاریخ جراحی پس از انجام تمامی آزمایشات و مشاورههای لازم تعیین میشود.
آمادهسازی فیزیکی:
- بیمار باید به خوبی استراحت کند و از مصرف الکل و سیگار پرهیز کند.
آموزشهای لازم:
- پزشک به بیمار نکات لازم برای روز جراحی را آموزش میدهد، از جمله زمان خوردن و نوشیدن و عدم مصرف داروها.
چه انتظاری از جراحی گرافت دارید؟
بسیاری از بیماران ممکن است نگران مراحل جراحی باشند. در اینجا چند نکته را برای درک بهتر فرآیند ارائه میدهیم:
درد و ناراحتی:
- بیمار ممکن است پس از جراحی احساس درد و ناراحتی کند، اما معمولاً با داروهای مسکن قابل کنترل است.
مدت زمان بهبودی:
- بهبودی کامل ممکن است چند هفته طول بکشد، اما بسیاری از بیماران میتوانند به سرعت به فعالیتهای روزمره خود بازگردند.
پیشرفتهای پزشکی:
- با توجه به پیشرفتهای اخیر در جراحیهای عروقی، خطرات و عوارض جراحی کاهش یافته است.
گرافتها چگونه در بدن کاشته میشوند؟
گرافتها به عنوان یک کانال عروقی مصنوعی در بدن قرار میگیرند. این فرآیند شامل مراحل زیر است:
انتخاب محل مناسب:
- جراح باید محل مناسبی برای کاشت گرافت انتخاب کند که شامل شریان و ورید باشد.
پیوستن گرافت:
- گرافت به شریان و ورید متصل میشود و جریان خون به سمت دیالیز فراهم میشود.
تست عملکرد:
- پس از کاشت گرافت، پزشک باید اطمینان حاصل کند که گرافت به درستی کار میکند.
جراحی گرافت: خطرات و چالشها
هر جراحی خطراتی دارد و جراحی گرافت شریانی-وریدی نیز از این قاعده مستثنی نیست. برخی از خطرات شامل:
عفونت:
- یکی از بزرگترین خطرات پس از جراحی، عفونت در محل جراحی است.
لختهشدن خون:
- خطر لختهشدن خون در گرافت وجود دارد که میتواند باعث اختلال در عملکرد آن شود.
مشکلات عروقی:
- گاهی ممکن است عروق متصل به گرافت به درستی کار نکنند و نیاز به مداخله بیشتر داشته باشند.
نتیجهگیری فصل یازدهم:
کاشت گرافت شریانی-وریدی یک فرآیند پیچیده است که نیاز به تخصص و دقت دارد. با آگاهی از مراحل مختلف جراحی و خطرات آن، بیماران میتوانند به راحتی با این فرآیند کنار بیایند و به بهبود کیفیت زندگی خود امیدوار باشند.
داستان حیرتانگیز گرافتهای شریانی-وریدی: از آغاز تا امروز
با ما همراه باشید تا تاریخچه و پیشرفتهای گرافتهای شریانی-وریدی را بررسی کنیم و ببینیم چگونه این فناوری به استاندارد دیالیز تبدیل شده است.
مفاهیم کلیدی:
• تاریخچه گرافتهای شریانی-وریدی
• پیشرفتهای تاریخی در گرافت
• نوآوریهای علمی در گرافت شریانی-وریدی
• سیر تکامل گرافتها در پزشکی
• گرافتها و استانداردهای دیالیز
• مواد ساخت گرافتهای شریانی-وریدی
مقدمه:
گرافتهای شریانی-وریدی به عنوان یک عنصر حیاتی در درمان بیماران دیالیزی به شمار میروند. تاریخچه استفاده از این گرافتها نمایانگر پیشرفتهای چشمگیری در علم پزشکی و تکنولوژی است که به بهبود کیفیت زندگی بیماران کمک کرده است. در این مقاله به بررسی تاریخچه گرافتها، پیشرفتهای تاریخی، نوآوریهای علمی و سیر تکاملی آنها در پزشکی میپردازیم.
تاریخچه گرافتهای شریانی-وریدی در همودیالیز
استفاده از گرافتهای شریانی-وریدی به اوایل دهه 1960 برمیگردد. در این زمان، پزشکان به دنبال راهی بودند تا دسترسی عروقی مؤثری برای بیماران دیالیزی ایجاد کنند. گرافتها به عنوان یک راهحل جایگزین برای فیستولهای عروقی مطرح شدند.
سالهای اولیه و نوآوریها
-
1960-1970: اولین گرافتها از مواد طبیعی مانند رگهای انسانی یا دامها ساخته میشدند.
-
1970: با پیشرفتهای تکنولوژیک، گرافتهای مصنوعی نیز به بازار عرضه شدند.
پیشرفتهای تاریخی در استفاده از گرافت
از زمان معرفی گرافتها، پیشرفتهای قابل توجهی در کیفیت و عملکرد آنها صورت گرفته است. این پیشرفتها شامل بهبود مواد اولیه، طراحی بهینه و تکنیکهای جراحی نوین است.
تحول در مواد ساخت گرافت
-
مواد زیستی: گرافتهای زیستی که از بافتهای انسانی یا دامها ساخته شدهاند، به عنوان گزینهای مناسب برای کاهش عوارض جانبی معرفی شدند.
-
پلیمرها و مواد مصنوعی: در دهههای اخیر، استفاده از پلیمرها و مواد مصنوعی با کیفیت بالا باعث افزایش دوام و کارایی گرافتها شده است.
اولین بار چه زمانی از گرافت استفاده شد؟
استفاده از گرافتهای شریانی-وریدی برای اولین بار در سالهای 1960 به صورت گسترده شروع شد. این دوره، دوران طلایی برای نوآوری در روشهای دیالیز بود و پزشکان متوجه شدند که گرافتها میتوانند به عنوان یک راه حل مؤثر برای ایجاد دسترسی عروقی عمل کنند.
گرافتها چگونه به استاندارد دیالیز تبدیل شدند؟
گرافتها به مرور زمان به یکی از استانداردهای اصلی در دسترسی عروقی برای دیالیز تبدیل شدند. این روند به دلایل زیر اتفاق افتاد:
-
افزایش نیاز به دیالیز: با افزایش تعداد بیماران مبتلا به نارسایی کلیه، نیاز به روشهای مؤثرتر و قابل اعتمادتر برای دسترسی عروقی افزایش یافت.
-
پیشرفت در تکنیکهای جراحی: جراحان با پیشرفتهای تکنیکی و بهبود روشهای جراحی، توانستند گرافتها را با موفقیت بیشتری در بیماران کاشت کنند.
-
تحقیقات بالینی: تحقیقات بالینی و تجربیات بالینی نشان داد که گرافتها عملکرد بهتری نسبت به روشهای قدیمیتر دارند.
نوآوریهای علمی در حوزه گرافت شریانی-وریدی
نوآوریهای علمی در زمینه گرافتهای شریانی-وریدی به بهبود کیفیت و کارایی آنها کمک کرده است. برخی از این نوآوریها شامل:
-
مواد پیشرفته: استفاده از مواد جدید و ترکیبات زیستی به بهبود طول عمر و عملکرد گرافتها کمک کرده است.
-
فناوریهای نوین جراحی: استفاده از روشهای مینیمالیستی و تکنیکهای جراحی پیشرفته، عوارض جراحی را کاهش داده و بهبودی بیماران را تسریع کرده است.
سیر تکامل گرافتها در پزشکی
سیر تکامل گرافتها نشاندهنده پیشرفت مداوم در علم پزشکی است. از گرافتهای ابتدایی با مواد طبیعی تا گرافتهای پیشرفته با فناوریهای نوین، این روند نشاندهنده تلاش مستمر برای بهبود درمان بیماران دیالیزی است.
چشمانداز آینده
آینده گرافتهای شریانی-وریدی به شدت وابسته به پیشرفتهای علمی و تکنولوژیکی است. تحقیقات در زمینه مواد جدید، تکنیکهای جراحی و روشهای درمانی نوین میتواند به افزایش کارایی و کاهش عوارض جانبی گرافتها کمک کند.
نتیجهگیری فصل دوازدهم:
تاریخچه استفاده از گرافتهای شریانی-وریدی نمایانگر پیشرفتهای چشمگیری در درمان بیماران دیالیزی است. با نگاهی به گذشته، میتوانیم درک بهتری از نوآوریها و چالشهایی که در این زمینه وجود داشتهاند، پیدا کنیم. این داستان حیرتانگیز نشاندهنده تلاش مستمر پزشکان و محققان برای بهبود کیفیت زندگی بیماران است.
گرافتهای مصنوعی یا طبیعی: کدام یک برای همودیالیز بهتر است؟
با ما همراه باشید تا تفاوتها و مزایای گرافتهای طبیعی و مصنوعی را در همودیالیز بررسی کنیم و بهترین گزینه را برای درمان خود انتخاب کنید.
مفاهیم کلیدی:
• تفاوت گرافتهای طبیعی و مصنوعی
• مزایای گرافتهای زیستی در همودیالیز
• انتخاب بهترین گرافت برای دیالیز
• گرافتهای مصنوعی: خطرات و مزایا
• آینده گرافتهای زیستی در پزشکی
• مواد تشکیلدهنده گرافتهای شریانی-وریدی
مقدمه:
گرافتهای شریانی-وریدی نقش بسیار مهمی در درمان بیماران دیالیزی ایفا میکنند. انتخاب بین گرافتهای مصنوعی و طبیعی میتواند تأثیر زیادی بر کیفیت درمان و تجربه بیمار داشته باشد. در این مقاله، به بررسی تفاوتهای کلیدی بین این دو نوع گرافت، مزایا و معایب هر کدام، و نکات مهم در انتخاب بهترین نوع گرافت برای همودیالیز میپردازیم.
گرافتهای طبیعی در مقایسه با گرافتهای مصنوعی
گرافتهای طبیعی
گرافتهای طبیعی معمولاً از بافتهای خود بیمار یا بافتهای اهدا شده از انسان یا حیوانات تهیه میشوند. این نوع گرافتها به طور کلی دارای ویژگیهای زیر هستند:
-
زیستسازگاری بالا: بدن معمولاً به گرافتهای طبیعی بهتر واکنش نشان میدهد و خطر عفونت و پس زدن را کاهش میدهد.
-
قدرت و انعطافپذیری: بافتهای طبیعی معمولاً دارای ویژگیهای فیزیکی مشابه با رگهای خونی خود بیمار هستند.
گرافتهای مصنوعی
گرافتهای مصنوعی معمولاً از مواد پلیمری یا ترکیبات مصنوعی ساخته میشوند. ویژگیهای این نوع گرافتها شامل:
-
در دسترس بودن: گرافتهای مصنوعی معمولاً به راحتی در دسترس هستند و میتوانند به سرعت مورد استفاده قرار گیرند.
-
تنوع: این نوع گرافتها در انواع و اشکال مختلفی وجود دارند که امکان انتخاب را برای جراحان فراهم میکند.
مزایا و معایب گرافتهای زیستی و مصنوعی
مزایای گرافتهای طبیعی
- کاهش خطر عفونت: با توجه به سازگاری بیشتر با بافتهای بدن، خطر عفونت در گرافتهای طبیعی کمتر است.
- پاسخ بهتر به درمان: بدن معمولاً واکنش مثبتتری به گرافتهای طبیعی نشان میدهد.
معایب گرافتهای طبیعی
-
دسترسپذیری محدود: گرافتهای طبیعی ممکن است در دسترس نباشند و نیاز به جراحی اضافی برای برداشت بافت داشته باشند.
-
خطر پسزدن: در برخی موارد، بدن ممکن است به گرافتهای طبیعی واکنش منفی نشان دهد.
مزایای گرافتهای مصنوعی
-
دسترسپذیری: گرافتهای مصنوعی به راحتی در دسترس هستند و میتوانند در زمانهای ضروری استفاده شوند.
-
تنوع: انواع مختلفی از گرافتهای مصنوعی وجود دارد که میتوانند به نیازهای خاص بیماران پاسخ دهند.
معایب گرافتهای مصنوعی
- خطر عفونت بیشتر: گرافتهای مصنوعی ممکن است خطر عفونت و پس زدن بیشتری داشته باشند.
- سازگاری کمتر: بدن ممکن است به گرافتهای مصنوعی واکنش منفی نشان دهد.
انتخاب بهترین نوع گرافت برای همودیالیز
انتخاب گرافت مناسب برای همودیالیز بستگی به چندین عامل دارد، از جمله:
• شرایط بیمار: وضعیت عمومی بیمار، تاریخچه پزشکی و نیازهای خاص او میتواند تأثیرگذار باشد.
• تجربه جراح: تجربه و مهارت جراح در انتخاب نوع گرافت نیز مهم است.
• نوع دیالیز: نوع دیالیز (همودیالیز یا دیالیز صفاقی) ممکن است بر انتخاب نوع گرافت تأثیر بگذارد.
گرافت زیستی: آیا آینده پزشکی است؟
گرافتهای زیستی به دلیل ویژگیهای مثبت خود، مانند کاهش خطر عفونت و سازگاری بهتر با بافتهای بدن، به عنوان یک گزینه جذاب در آینده پزشکی شناخته میشوند. تحقیقات نشان میدهد که این نوع گرافتها میتوانند به عنوان یک راهحل مؤثر در درمان بیماران دیالیزی عمل کنند.
تفاوت مواد تشکیلدهنده گرافتها
گرافتهای طبیعی
-
بافتهای خود بیمار: از بافتهای خود بیمار (مثل رگهای خونی) برای گرافت استفاده میشود.
-
بافتهای اهدا شده: از بافتهای اهدا شده از دیگران یا حیوانات نیز میتوان بهره برد.
گرافتهای مصنوعی
-
پلیمرها: معمولاً از پلیمرهای پزشکی برای ساخت گرافتهای مصنوعی استفاده میشود.
-
ترکیبات خاص: برخی گرافتها از ترکیبات خاصی ساخته میشوند که باعث افزایش سازگاری و کاهش خطر عفونت میشود.
گرافتهای مصنوعی و طبیعی: چه تفاوتهایی دارند؟
در نهایت، تفاوتهای اصلی بین گرافتهای طبیعی و مصنوعی به شرح زیر است:
-
منبع مواد: گرافتهای طبیعی از بافتهای زنده ساخته میشوند، در حالی که گرافتهای مصنوعی از مواد مصنوعی تولید میشوند.
-
سازگاری: گرافتهای طبیعی معمولاً سازگاری بیشتری با بدن دارند.
-
خطر عفونت: گرافتهای طبیعی خطر عفونت کمتری دارند، در حالی که گرافتهای مصنوعی ممکن است با این خطر بیشتری همراه باشند.
نتیجهگیری فصل سیزدهم:
انتخاب بین گرافتهای مصنوعی و طبیعی برای همودیالیز بستگی به شرایط فردی بیمار، تجربه جراح و نوع دیالیز دارد. هر کدام از این گرافتها مزایا و معایب خاص خود را دارند و در نهایت، تصمیم نهایی باید با مشورت پزشک و بر اساس نیازهای خاص بیمار اتخاذ شود.
گرافتهای هوشمند: آیا انقلاب جدیدی در همودیالیز در راه است؟
با پیشرفتهای جدید در گرافتهای شریانی-وریدی آشنا شوید و ببینید چگونه نوآوریها میتوانند به بهبود درمانهای همودیالیزی کمک کنند.
مفاهیم کلیدی:
• نوآوریهای گرافتهای شریانی-وریدی
• گرافتهای هوشمند در همودیالیز
• تکنولوژیهای جدید در گرافتهای عروقی
• آینده گرافتهای دیالیز
• مزایای گرافتهای نوین
• نوآوریهای زیستی در درمانهای همودیالیزی
مقدمه:
در دنیای پزشکی، نوآوریهای مداوم به بهبود کیفیت درمان و افزایش امید به زندگی بیماران کمک میکنند. در این راستا، گرافتهای شریانی-وریدی و تکنولوژیهای جدید مرتبط با آنها نقش بسیار مهمی دارند. این مقاله به بررسی نوآوریها در حوزه گرافتها، از جمله گرافتهای هوشمند، تکنولوژیهای جدید و آینده آنها در درمانهای همودیالیزی میپردازد.
گرافتهای نوین در درمانهای همودیالیزی
گرافتهای نوین به عنوان راهحلهایی مؤثر برای بیماران دیالیزی شناخته میشوند. این گرافتها با استفاده از مواد پیشرفته و طراحیهای جدید به تولید میرسند و به کاهش مشکلات ناشی از عفونت و کاهش زمان بهبودی کمک میکنند. گرافتهای نوین به بهبود جریان خون و افزایش کارایی دیالیز کمک میکنند.
مزایای گرافتهای نوین
-
کاهش عفونت: با استفاده از مواد ضدباکتری و تکنیکهای طراحی جدید، احتمال عفونت در گرافتهای نوین کاهش یافته است.
-
پاسخ بهتر به درمان: این گرافتها به دلیل ویژگیهای زیستسازگار، به خوبی با بدن بیمار هماهنگ میشوند.
-
افزایش عمر گرافت: گرافتهای نوین با طراحی مناسب، میتوانند عمر طولانیتری داشته باشند و نیاز به تعویض را کاهش دهند.
تکنولوژیهای جدید در گرافتهای عروقی
تکنولوژیهای جدید در طراحی و تولید گرافتهای عروقی تغییرات قابل توجهی را به ارمغان آوردهاند. از جمله این تکنولوژیها میتوان به موارد زیر اشاره کرد:
-
پوششدار: این نوع گرافتها با استفاده از پوششهای خاص طراحی شدهاند که میتوانند خطر عفونت را کاهش دهند و به بهبود جریان خون کمک کنند.
-
مواد زیستی: استفاده از مواد زیستی در تولید گرافتها باعث افزایش سازگاری و کاهش واکنشهای منفی بدن میشود.
-
تکنولوژیهای نانو: با استفاده از نانو تکنولوژی، میتوان ویژگیهای جدیدی به گرافتها اضافه کرد، از جمله افزایش قدرت و کاهش وزن.
آینده گرافتهای شریانی-وریدی
آینده گرافتهای شریانی-وریدی به نوآوریهای علمی و تکنولوژیکی بستگی دارد. با پیشرفتهای اخیر در زمینه مواد زیستی و طراحیهای جدید، انتظار میرود که گرافتهای جدید کارایی و ایمنی بیشتری داشته باشند. همچنین، با توجه به افزایش نیاز به درمانهای دیالیزی، توسعه گرافتهای شریانی-وریدی به عنوان یک اولویت در تحقیقات پزشکی به شمار میآید.
گرافتهای هوشمند: نوآوری در دسترسی عروقی
گرافتهای هوشمند به عنوان یک نوآوری جدید در حوزه پزشکی شناخته میشوند. این گرافتها میتوانند به طور خودکار اطلاعاتی از وضعیت خود ارائه دهند و در نتیجه به پزشکان کمک کنند تا مشکلات را در زمان مناسب تشخیص دهند. ویژگیهای کلیدی گرافتهای هوشمند عبارتند از:
-
سنسورهای داخلی: این گرافتها دارای سنسورهایی هستند که میتوانند پارامترهای حیاتی مانند فشار خون و جریان خون را اندازهگیری کنند.
-
اتصال به سیستمهای پزشکی: اطلاعات جمعآوری شده میتواند به سیستمهای پزشکی متصل شود و به پزشکان در تجزیه و تحلیل وضعیت بیمار کمک کند.
-
پیشبینی مشکلات: با تحلیل دادهها، گرافتهای هوشمند میتوانند مشکلات احتمالی را پیشبینی کرده و به بیمار و پزشک هشدار دهند.
نوآوریهای زیستی در گرافتهای دیالیز
نوآوریهای زیستی در زمینه گرافتهای دیالیز به سرعت در حال پیشرفت هستند. این نوآوریها شامل استفاده از مواد جدید و طراحیهای پیشرفته است که میتوانند به کاهش مشکلات ناشی از عفونت و بهبود کارایی دیالیز کمک کنند. برخی از این نوآوریها شامل:
-
گرافتهای خودترمیم: این نوع گرافتها قابلیت خودترمیمی دارند و در صورت آسیب، میتوانند بهبود یابند.
-
مکانیسمهای ویژه: برخی از گرافتها با مکانیسمهای خاص طراحی شدهاند که به بهبود جریان خون و کاهش لخته شدن کمک میکند.
آینده همودیالیز: گرافتهای پیشرفته
آینده همودیالیز به طور مستقیم به پیشرفتهای در زمینه گرافتها بستگی دارد. با ظهور گرافتهای هوشمند و تکنولوژیهای نوین، به نظر میرسد که درمانهای همودیالیزی بهبود قابل توجهی خواهند داشت. از جمله چشماندازهای آینده میتوان به:
-
افزایش کارایی دیالیز: با گرافتهای پیشرفته، بیماران ممکن است به نتایج بهتری در درمانهای خود دست یابند.
-
کاهش عوارض جانبی: با استفاده از گرافتهای هوشمند و زیستی، مشکلات ناشی از عفونت و لخته شدن کاهش خواهد یافت.
-
پیشرفت در مراقبتهای پزشکی: اطلاعات جمعآوری شده توسط گرافتهای هوشمند میتواند به پزشکان در بهبود مراقبتهای پزشکی کمک کند.
چگونه گرافت هوشمند کار میکند؟
گرافتهای هوشمند با استفاده از تکنولوژیهای پیشرفته طراحی شدهاند تا به بهبود عملکرد و نظارت بر سلامت بیماران کمک کنند. در زیر به نحوه کارکرد این گرافتها اشاره میشود:
سنسورهای داخلی
گرافتهای هوشمند دارای سنسورهایی هستند که میتوانند پارامترهای حیاتی مانند فشار خون، جریان خون و دما را اندازهگیری کنند. این سنسورها به طور مداوم دادهها را جمعآوری میکنند و به سیستم مرکزی ارسال میکنند.
تحلیل دادهها
دادههای جمعآوری شده توسط سنسورها به یک واحد پردازش مرکزی منتقل میشوند. این واحد میتواند به صورت محلی در گرافت یا به یک سرور ابری متصل باشد. با استفاده از الگوریتمهای پیشرفته، دادهها تجزیه و تحلیل میشوند تا به پزشکان و بیماران اطلاعات مفیدی ارائه دهند.
نظارت و هشدار
با تحلیل دادهها، گرافتهای هوشمند قادر به شناسایی تغییرات غیرطبیعی در پارامترهای حیاتی هستند. در صورت شناسایی هر گونه مشکلی، گرافت میتواند هشدارهایی به بیمار یا پزشک ارسال کند، که به آنها کمک میکند تا به موقع اقدام کنند.
بهبود درمان
اطلاعات بهدستآمده از گرافتهای هوشمند میتواند به پزشکان در تصمیمگیریهای بالینی کمک کند. این دادهها میتوانند شامل الگوهای عملکرد گرافت، عوارض جانبی احتمالی و نیازهای درمانی بیمار باشند.
ارتباط با دستگاههای دیگر
گرافتهای هوشمند میتوانند با سایر دستگاههای پزشکی و سیستمهای نظارتی ارتباط برقرار کنند، که این امر به بهبود مدیریت و درمان بیمار کمک میکند.
گرافت هوشمند چگونه نصب میشود؟
نصب گرافتهای هوشمند مشابه فرآیند نصب گرافتهای سنتی است، اما با توجه به تکنولوژیهای پیشرفته و سنسورهای داخلی، ممکن است برخی مراحل اضافی وجود داشته باشد. در اینجا مراحل کلی نصب گرافت هوشمند را توضیح میدهیم:
آمادهسازی بیمار
-
مشاوره پزشکی: قبل از جراحی، بیمار با پزشک مشاوره میکند تا شرایط سلامتی و نیازهای درمانی بررسی شوند.
-
آزمایشهای اولیه: انجام آزمایشهای خونی و تصویربرداری برای اطمینان از صحت سلامت عروق و نواحی مورد نظر.
انتخاب محل جراحی
- نقاط مناسب: پزشک محل مناسب برای نصب گرافت را انتخاب میکند، معمولاً در بازوی بیمار، جایی که عروق بزرگتری وجود دارد.
جراحی
-
بیهوشی: بیمار تحت بیهوشی عمومی یا محلی قرار میگیرد.
-
برش: پزشک برشی در پوست ایجاد میکند تا به عروق دسترسی پیدا کند.
-
نصب گرافت: گرافت هوشمند در ناحیه مورد نظر قرار داده میشود. سنسورهای داخلی به دقت در موقعیت مناسب قرار میگیرند.
اتصال سنسورها
-
نصب سنسورها: سنسورهای داخلی گرافت به عروق متصل میشوند و اطمینان حاصل میشود که به درستی کار میکنند.
-
آزمایش عملکرد: پزشک عملکرد سنسورها و سیستمهای داخلی را بررسی میکند تا از صحت کارکرد آنها اطمینان حاصل کند.
بستن برش
-
دوخت: پس از نصب، برش با بخیه یا چسب پزشکی بسته میشود.
-
پانسمان: ناحیه جراحی پانسمان میشود تا از عفونت جلوگیری شود.
نظارت و پیگیری
-
نظارت پس از عمل: بیمار در بیمارستان برای نظارت بر وضعیت گرافت و سنسورها باقی میماند.
-
پیگیری: پس از ترخیص، بیمار باید به صورت منظم به پزشک مراجعه کند تا وضعیت گرافت و عملکرد سنسورها مورد بررسی قرار گیرد.
آیا گرافتهای هوشمند ایمن هستند؟
گرافتهای هوشمند بهعنوان یک نوآوری در زمینه دسترسی عروقی، مزایای زیادی دارند، اما مانند هر فناوری پزشکی دیگری، ایمنی آنها نیز بستگی به چندین عامل دارد. در زیر به برخی از جنبههای ایمنی گرافتهای هوشمند اشاره میشود:
طراحی و مواد
-
مواد زیستسازگار: اکثر گرافتهای هوشمند از مواد زیستسازگار ساخته میشوند که با بافتهای بدن سازگاری دارند و خطر واکنشهای آلرژیک یا عفونت را کاهش میدهند.
-
نقش سنسورها: سنسورهای داخلی به گونهای طراحی شدهاند که در شرایط مختلف عروقی عملکرد مناسبی داشته باشند.
نظارت مداوم
-
دادههای لحظهای: گرافتهای هوشمند اطلاعات لحظهای از وضعیت عروق و عملکرد گرافت ارائه میدهند، که میتواند به تشخیص سریع مشکلات کمک کند.
-
هشدارها: در صورت شناسایی هر گونه تغییر غیرطبیعی، این سیستمها میتوانند هشدار دهند و به بیمار یا پزشک اطلاع دهند.
کاهش عوارض جانبی
-
پیشگیری از عفونت: با نظارت مداوم بر وضعیت گرافت، میتوان به طور سریعتر از عفونتها یا عوارض جانبی جلوگیری کرد.
-
کاهش لختهشدن: اطلاعات بهدستآمده میتواند به پزشکان کمک کند تا در صورت نیاز اقدامهای لازم را انجام دهند و از لختهشدن خون جلوگیری کنند.
بررسیهای بالینی
- آزمایشات بالینی: قبل از استفاده عمومی، گرافتهای هوشمند تحت آزمایشات بالینی قرار میگیرند تا ایمنی و اثربخشی آنها تأیید شود.
مراقبتهای پس از عمل
- نظارت پزشکی: بیماران باید به طور منظم تحت نظر پزشک باشند تا هرگونه مشکل احتمالی سریعاً شناسایی و درمان شود.
گرافت های هوشمند تجاری سازی شده
چندین نمونه از گرافتهای هوشمند تجاریسازی شده و به تأیید رسیدهاند. این گرافتها معمولاً در زمینه درمان بیماریهای مزمن و دیالیز استفاده میشوند. در زیر به چند نمونه اشاره میکنم:
گرافتهای زیستی هوشمند
- برخی از شرکتها گرافتهای زیستی را توسعه دادهاند که دارای سنسورهای داخلی برای نظارت بر جریان خون و وضعیت عروق هستند. این گرافتها میتوانند اطلاعات مهمی را به پزشکان ارائه دهند.
گرافتهای عروقی با تکنولوژی پیشرفته
- برخی از گرافتها از تکنولوژیهای پیشرفتهای مانند حسگرها و الکترونیکهای پیشرفته برای جمعآوری و تجزیه و تحلیل دادهها استفاده میکنند. این گرافتها در تحقیقات بالینی و برخی مراکز درمانی استفاده میشوند.
کاتترهای هوشمند
- کاتترهای هوشمند که میتوانند عملکرد خود را نظارت کنند و اطلاعاتی درباره فشار و جریان خون ارائه دهند، نیز بهعنوان نمونههایی از تکنولوژیهای مشابه به گرافتهای هوشمند در نظر گرفته میشوند.
تأییدهای پزشکی
- این گرافتها معمولاً تحت تأیید سازمانهای نظارتی مانند FDA در ایالات متحده یا CE در اروپا قرار میگیرند تا ایمنی و اثربخشی آنها تأیید شود.
گرافتهای هوشمند تایید شده:
VasQ و Vascular Solutions
- توضیحات: این سیستمها شامل گرافتهای عروقی با سنسورهای داخلی هستند که به نظارت بر جریان خون و فشار کمک میکنند. این محصولات در برخی بیمارستانها و مراکز درمانی مورد استفاده قرار میگیرند.
Smart Dialysis Catheters
- توضیحات: برخی کاتترهای دیالیز هوشمند به سنسورهایی مجهز هستند که میتوانند اطلاعاتی درباره فشار و جریان خون ارائه دهند. این کاتترها به پزشکان کمک میکنند تا وضعیت بیماران را بهتر نظارت کنند.
LifeFlow
- توضیحات: این سیستم شامل گرافتهای هوشمند است که به نظارت بر وضعیت عروق و ارائه دادههای مرتبط به پزشکان کمک میکند. این فناوری بهطور خاص برای بیماران دیالیزی طراحی شده است.
IntraVascular Pressure Sensors
- توضیحات: این سنسورها میتوانند در گرافتهای عروقی نصب شوند و به نظارت بر فشار داخلی و جریان خون کمک کنند. این اطلاعات میتوانند بهطور مستقیم به پزشکان ارسال شوند.
نتیجهگیری فصل چهاردم:
نوآوریها در حوزه گرافتها به عنوان یک نقطه عطف در درمان بیماران دیالیزی به شمار میروند. از گرافتهای نوین تا تکنولوژیهای هوشمند، این تحولات میتوانند به بهبود کیفیت درمان و افزایش کیفیت زندگی بیماران کمک کنند.به طور کلی، گرافتهای هوشمند میتوانند ایمن و موثر باشند، به شرط آنکه در شرایط کنترل شده و تحت نظارت پزشکی استفاده شوند. همچنین، اطلاعرسانی و آموزش مناسب برای بیماران درباره نحوه استفاده و مراقبت از گرافتهای هوشمند نیز اهمیت زیادی دارد.
اگرچه برخی از این محصولات هنوز در مراحل تحقیق و توسعه قرار دارند، اما گرافتهای هوشمند و سیستمهای مرتبط بهطور فزایندهای در حال ورود به بازار هستند و بهبودهای قابل توجهی در درمان بیماریهای مزمن، به ویژه در زمینه دیالیز، ایجاد میکنند. برای اطلاعات دقیقتر و بهروزتر، مراجعه به منابع معتبر و وبسایتهای تولیدکنندگان توصیه میشود.گرافتهای هوشمند با ارائه دادههای لحظهای و نظارت مداوم بر وضعیت بیمار، میتوانند بهبود قابل توجهی در درمان بیماران دیالیزی ایجاد کنند و از عوارض جانبی جلوگیری نمایند. این نوآوریها نه تنها کیفیت زندگی بیماران را افزایش میدهند بلکه به پزشکان نیز در ارائه مراقبتهای بهتر کمک میکنند.
گرافت شریانی – وریدی از نگاه آمار:
مقدمه:
در حال حاضر، گرافتهای شریانی-وریدی (AVF) و گرافتهای مصنوعی (AVG) در بیماران همودیالیزی اهمیت زیادی دارند. در اینجا آمار و اطلاعات مربوط به وضعیت این گرافتها در بیماران همودیالیزی در ایران و جهان را به همراه منابع معتبر ارائه میدهم.
وضعیت گرافتهای شریانی-وریدی (AVF)
-
درجه موفقیت: طبق تحقیقات، حدود 70-80% از گرافتهای شریانی-وریدی در سال اول پس از نصب موفقیتآمیز هستند.
-
عمر متوسط: عمر متوسط AVF حدود 2 تا 3 سال است، اما در برخی بیماران میتواند بیشتر باشد.
-
عوارض: حدود 20-30% از بیماران دچار عوارضی مانند انسداد یا عفونت میشوند.
وضعیت گرافتهای مصنوعی (AVG)
-
درجه موفقیت: نسبت موفقیت گرافتهای مصنوعی در سال اول حدود 60-70% است.
-
عمر متوسط: عمر متوسط AVG معمولاً بین 1.5 تا 2.5 سال است.
-
عوارض: نرخ عوارض در AVG نسبت به AVF بیشتر است و میتواند به 30-40% برسد.
وضعیت در ایران
وضعیت گرافتهای شریانی-وریدی در ایران
-
گرافت شریانی-وریدی (AVF): حدود 53%
-
گرافتهای مصنوعی (AVG): حدود 1-2%
-
کاتترهای موقت و دائم: حدود 45%
این آمار نشاندهنده چالشها و روندهای خاص در زمینه دیالیز در ایران است. آمار دقیقتر میتواند به تصمیمگیریهای بالینی و برنامهریزیهای بهداشتی کمک کند.
آمار جهانی
-
جمعیت جهانی: طبق گزارشات جهانی، بیش از 2 میلیون نفر در سراسر جهان از دیالیز استفاده میکنند که 70% از آنها از AVF استفاده میکنند.
-
نرخ مورتالیتی: بیماران همودیالیزی دارای نرخ مورتالیتی بالایی هستند، که حدود 20-25% در 5 سال اول درمان میباشد.
منابع معتبر
1.National Kidney Foundation (NKF)
2.American Society of Nephrology
4.پژوهشهای داخلی: مقالات منتشرشده در مجلات علمی داخلی ایران، مانند "مجله علمی پزشکی ایران" و "مجله دیالیز ایران". این اطلاعات و آمار میتواند به درک بهتر وضعیت گرافتهای شریانی-وریدی و چالشهای موجود در درمان بیماران همودیالیزی کمک کند. برای جزئیات بیشتر، مطالعه مقالات علمی و منابع معتبر توصیه میشود.
خلاصه مطالعات درباره گرافت شریانی – وریدی:
در زیر خلاصهای از مطالعات معتبر در خصوص گرافتهای شریانی-وریدی مصنوعی (AVG) و یافتههای کلیدی آنها به همراه منابع ذکر شده است:
مطالعه روی نتایج بالینی AVG
- خلاصه: این مطالعه به بررسی نتایج بالینی و عوارض گرافتهای مصنوعی در بیماران همودیالیزی پرداخت. نتایج نشان داد که نرخ موفقیت در سال اول حدود 60-70% است و عوارضی مانند انسداد و عفونت شایعترین مشکلات هستند.
منبع:
مقایسه AVG و AVF
- خلاصه: این مطالعه مقایسهای نشان داد که گرافتهای مصنوعی بهطور کلی با نرخ عوارض بالاتری نسبت به گرافتهای شریانی-وریدی طبیعی (AVF) همراه هستند. علاوه بر این، عمر AVG به طور متوسط کمتر از AVF است.
منبع:
Allon, M., & Robbin, M. L. (2002)
عوامل تأثیرگذار بر عملکرد AVG
- خلاصه: این مطالعه نشان داد که عوامل مختلفی از جمله سن، دیابت و کیفیت خون بر عملکرد AVG تأثیر میگذارند و میتواند بهبودهای قابل توجهی در نتایج بالینی ایجاد کند.
منبع:
تحلیل عوارض AVG
- خلاصه: این مطالعه به تحلیل عوارض مختلف AVG پرداخته و نشان داد که خطر عفونت و انسداد میتواند بهطور قابل توجهی بر طول عمر گرافت تأثیر بگذارد.
منبع:
نتیجهگیری فصل شانزدهم:
مطالعات مذکور به تأثیرات مختلف AVG بر روی بیماران دیالیزی و عوارض مرتبط با آن اشاره دارند. این اطلاعات میتواند به پزشکان در انتخاب بهترین روش دسترسی عروقی کمک کند. برای اطلاعات دقیقتر، مراجعه به مقالات ذکر شده توصیه میشود.
پرونده الکترونیک دیاسیس در مدیریت دسترسی عروقی AVG
بکارگیری سیستم دیاسیس میتواند به بهبود مدیریت دسترسی عروقی AVG و ارتقاء کیفیت زندگی بیماران دیالیزی کمک کند. اطلاعات بیشتر را در این فصل بیابید.
مقدمه
در دنیای پزشکی، بهویژه در زمینه دیالیز، مدیریت دسترسی عروقی یک جنبه کلیدی برای موفقیت درمان و بهبود کیفیت زندگی بیماران است. سیستمهای پرونده الکترونیک مانند دیاسیس (DIASYS) میتوانند به طور قابل توجهی به بهبود این مدیریت کمک کنند. در این مقاله، به بررسی تأثیر بکارگیری دیاسیس در مدیریت دقیق و بهینه دسترسی عروقی گرافتهای شریانی-وریدی (AVG) میپردازیم.
نظارت و ثبت اطلاعات دقیق
یکی از ویژگیهای کلیدی دیاسیس، امکان ثبت و نگهداری اطلاعات بهروز و دقیق از وضعیت گرافتها و دسترسیهای عروقی است. این اطلاعات شامل:
-
جریان خون و فشار: بررسی منظم جریان خون و فشار داخل گرافت به پیشگیری از مشکلاتی مانند انسداد کمک میکند.
-
عوارض و عفونتها: ثبت عوارض بهوجود آمده، به تیم پزشکی این امکان را میدهد که به سرعت واکنش نشان دهند و تدابیر لازم را اتخاذ کنند.
تجزیه و تحلیل دادهها
دیاسیس با بهرهگیری از الگوریتمهای پیشرفته، میتواند دادههای ثبتشده را تجزیه و تحلیل کند و الگوهای قابل توجهی را شناسایی کند. این اطلاعات میتوانند به بهبود تصمیمگیریهای بالینی و برنامهریزی درمان کمک کنند:
- شناسایی مشکلات زودهنگام: با تجزیه و تحلیل دادهها، پزشکان میتوانند به مشکلات قبل از بروز آنها پی ببرند و اقدامهای پیشگیرانه انجام دهند.
ارتقاء هماهنگی تیم پزشکی
دیاسیس به تیمهای پزشکی این امکان را میدهد که به اطلاعات بیمار بهصورت همزمان دسترسی داشته باشند و در نتیجه، هماهنگی بهتری را در فرایند درمان ایجاد کنند:
- اشتراکگذاری اطلاعات: اعضای مختلف تیم میتوانند بهراحتی اطلاعات را به اشتراک بگذارند و با یکدیگر همکاری کنند، که این امر باعث بهبود کیفیت مراقبت میشود.
بهبود کیفیت زندگی بیماران
با بهبود مدیریت دسترسی عروقی، بیماران میتوانند از درمانهای با کیفیت بالاتر و بدون عوارض ناشی از گرافتهای نامناسب بهرهمند شوند. دیاسیس با ارائه دادههای دقیق و قابل اعتماد، به تیمهای درمانی کمک میکند تا بهترین گزینههای درمانی را برای هر بیمار انتخاب کنند.
نتیجهگیری فصل 17:
استفاده از سیستم پرونده الکترونیک دیاسیس در مدیریت دسترسی عروقی AVG میتواند تأثیر قابل توجهی بر روی کیفیت درمان و زندگی بیماران داشته باشد. با نظارت دقیق، تجزیه و تحلیل دادهها، و ارتقاء هماهنگی تیم پزشکی، دیاسیس به پزشکان این امکان را میدهد که بهترین مراقبت را ارائه دهند.

اگر شما یا کسی که میشناسید به اطلاعات بیشتری در خصوص سیستم دیاسیس و مدیریت دسترسی عروقی نیاز دارید، با ما تماس بگیرید. تیم ما آماده است تا به سوالات شما پاسخ دهد و راهنماییهای لازم را ارائه کند.
برای اطلاعات بیشتر تماس بگیرید.




