رازهای مدیریت مایعات و راهکارهای کلیدی در بیماران دیالیز
مقدمه:
Kt/V از دیرباز استاندارد اندازه گیری کفایت دیالیز بوده است. با این حال درکفایت همودیالیز ، بعید است که دستیابی به Kt/V به تنهایی قابل قبول باشد. میزان مرگ و میر، بستری شدن در بیمارستان یا کیفیت زندگی، نیز از عوامل موثر هستند. از آنجایی که علل عمده مرگ و میر و بستری شدن در بیمارستان در,ESRD علل قلبی و عروقی هستند و اغلب به اضافه حجم مایعات مربوط می شوند، هدف از این فصل بررسی ارزیابی وضعیت مایعات در بیمار همودیالیز (HD) و نیز به عنوان ابزار و تکنیک هایی که ممکن است برای بیمار ارائه شده و مورد استفاده قرار گیرد. اولترافیلتراسیون ایمن و آموزش تعادل مایعات از این ابزارها و تکنیک ها هستند.
بدن انسان از چربی، مواد جامد بدون چربی و آب تشکیل شده است. از وزن کل بدن، حدود 60٪ آب است. محتوای مایعات بدن با سن، جنس، وضعیت سلامتی، میزان چربی و ماهیچه متفاوت است. بخش های اصلی مایعات در بدن عبارتند از:
مایع درون سلولی (ICF)
مایع خارج سلولی (ECF) ،که عمدتاً از
مایع بینابینی:
مایع اطراف سلول ها
مایع داخل عروقی:
پلاسمای موجود در سیستم قلبی - عروقی
فضای داخل سلولی (IC) تقریباً شامل:
3/2 از حجم کل سیالات بدن
حجم خارج سلولی (EC) تقریباً شامل:
3/1 از حجم کل سیالات بدن، که تبادل مداوم آب و املاح بین آنها وجود دارد. حجم مایعات بدن پس از انتقال فیزیولوژیکی اصول، به عنوان بخشی از مکانیسم های نظارتی برای حفظ ثبات محیط داخلی، یعنی برای رسیدن به هموستاز عمل می کند.
طی فرآیند دیالیز، مایع مستقیماً از بدن خارج می شود. فضای داخل عروقی از طریق اولترافیلتراسیون مطابق با فرمولStarling ، با کاهش فشار داخل عروقی و با افزایش فشار اسمزی کلوئیدی داخل عروقی باعث جابجایی مایعات داخل عروقی و فضای بینابینی می شود که تا حدودی مایعاتی را که در طول اولترافیلتراسیون از طریق دیالیز حذف می شود را جبران می کند. با این حال، در بیشتر موارد، پر شدگی مجدد از فضای بینابینی به فضای داخل عروقی کامل نخواهد بود و حجم خون کاهش خواهد یافت. بنابراین هیپوولمی داخل عروقی ممکن است زمانی رخ دهد که از فضای بینابینی مایع بیش از حد اولترافیلتره شده است.
مکانیسم های متعددی، عمدتا مرتبط با دیالیز و همچنین عوامل مرتبط با بیمار، برحفظ حجم خون و در نتیجه ثبات همودینامیک در طول دیالیز تاثیر می گذارد. همودیالیز (HD)جایگزین عملکردهای دفعی کلیه می شود. HD قادر به حذف مواد زائد، حذف مایعات اضافی، تنظیم تعادل اسید و باز و تنظیم الکترولیت ها می شود. مهمترین مساله ای که کارکنان بالینی در یک واحد دیالیز با آن مواجه هستند، وضعیت هیدراتاسیون و ارزیابی حذف مایعات بدن بیمار است. حذف مایعات اضافی از بدن بیمار، مدیریت مایعات در طول همودیالیز و کنترل UF بیمار از موارد مهم در این زمینه هستند. یکی از مهمترین اهداف ,HD دستیابی به وضعیت مناسب مایعات، بدون عوارض است.
وزن خشک: (Dry Weight)

مفهومی مهم در مدیریت مایعات بیماران همودیالیز است. تعاریف زیادی ازDW وجود دارد. چند نمونه از آنها عبارتند از:
-
کمترین وزنی که بیمار بدون آن می تواند بدون وجود اورلود مایعات، علائم افت فشار خون را تحمل کند.
-
زمانی که حجم مایعات بیمار بهینه است و بیمار اوولمیک و فشار خون طبیعی است.
-
وزن پس از دیالیز که بیمار در آن قرار دارد و تا دیالیز بعدی بدون استفاده از داروهای کاهنده فشار خون، علیرغم برگشت مایعات، فشار خون بیمار طبیعی باقی بماند.
-
کمترین وزن قابل تحمل پس از دیالیز، که درآن حداقل علائم یا نشانه های هیپوولمی یا هیپرولمی وجود دارد.
وزن هدف بعد از دیالیز(Target Weight):
وزن هدف پس از دیالیز TW باید در حد یا نزدیک به وزن خشک تخمینی بیمار باشد.
دلیل:
مایعات اضافی که بین جلسات دیالیز جمع می شود باید در طول همودیالیز به راحتی حذف شوند. با اولترافیلتراسیون (UF)و تخمین نادرست TW و یا DW پیامدهای قابل توجهی بر عوارض دیالیز دارد و موجب عوارض طولانی مدت قلبی - عروقی می شود. ارزیابی نادرست این وزن ممکن است منجر به دهیدراتاسیون یا هیدراتاسیون بیش از حد در بیماران دیالیزی شود.
وضعیت مایعات بیمار، تأثیر زیادی بر روی تغییرات در حجم خون (BV) در طول دیالیز دارد، که می تواند وضعیت هیدراتاسیون فضای بینابینی وقتی بیمار دهیدراته است را توضیح دهد. زیرا خروج مایع بینابینی، سبب می شود حجم خون دوباره جایگزین شود. همچنین زمانی که فشارهیدرواستاتیک پایین است و در مقابل، فشار بینابینی در بیماران هیپرولمیک بالا است و هنگامی که مایع در طول دیالیز برداشته می شود، باعث تغییر حجم فضای داخل عروقی می شود. باید توجه داشت که بیمار در غیاب علائم بالینی افزایش حجم، ممکن است افزایش مایعات بیش از حد به عنوان مثال هیدراتاسیون خاموش داشته باشد.
تخمین وزن خشک بالاتر از وزن:
مطالعات نشان داده است که حداقل 80 درصد کل فشار خون در بیماران دیالیزی به دلیل هیپرولمی مزمن است. علل شایع عوارض و مرگ و میر در بیماران دیالیز، بیماری های قلبی عروقی و سکته مغزی هستند که به نوبه خود با نشانه های افزایش حجم مرتبط هستند. نشانه های افزایش حجم عبارتند از:
فشار خون بالا، اختلال عملکرد بطن چپ و هیپرتروفی بطن چپ.
تخمین وزن خشک پایین تر از وزن:
اغلب زمانی اتفاق میافتد که تنظیم وزن خشک با شکست مواجه شود. افزایش اولترافیلتراسیون در طول همودیالیز، هم در بیمار چاق و هم در بیماران لاغر اتفاق می افتد که ممکن است قبلاً فشارخون پایدار داشتند، ولی در حال حاضر دچار افت فشار خون می شوند.
(TW)یا وزن هدف ممکن است کمی بالاتر از تخمین DW در بیماران با برون ده ادراری قابل توجه، تعیین شود. افت فشار خون در طول دیالیز ممکن است باعث شود عملکرد باقیمانده کلیه (RRF) سریعتر کاهش یابد. بسیاری از پزشکان، ترجیح می دهند عملکرد کلیه بیماران حفظ شود تا اینکه در پایان دیالیز، بیماران به زیر وزن خشک خود دست یابند. اهمیت حفظ RRF در دیالیز صفاقی مورد بحث نیست. مطالعات نشان داد که RRF را می توان در همودیالیز حفظ کرد و از دست دادن RRF یک پیش بینی کننده قوی برای مرگ و میر بیماران است.
به طور منظم و سیستمیک DW بیمار را ارزیابی کنید:
دلیل:
در صورت تغییر در شرایط مختلف بیمار به عنوان مثال بیماری اخیر که منجر به از دست دادن توده عضلانی بیمار شده است، کاهش اوره بیمار و افزایش اشتها که منجر به افزایش توده عضلانی و چربی، یعنی افزایش در وزن بدن، به مایع اضافی مربوط نمی شود. بستری شدن در بیمارستان، استرس های فعلی و تعطیلات اخیر را نیز در نظر بگیرید.
دلایل تنظیم وزن:
دستیابی به DW واقعی ممکن است بصورت کاهش تدریجی باشد. وزن هدف پس از دیالیز در حالی که به دقت برای پایش افت فشار خون ناشی از هیپوولمی بررسی می شود، معمولاً یک فرآیند گام به گام در چندین مرحله است ممکن است تا زمانی که شواهدی از اضافه بار مایعات وجود نداشته باشد، به طول انجامد. کاهش وزن هدف پس از دیالیز، تا شروع علائم کاهش فشار خون، ممکن است منجر به بهبود قابل توجه در فشار خون بالا و کاهش هیپرتروفی بطن چپ شود.
وضعیت هیدراتاسیون بیماران را از طریق بالینی ارزیابی کنید:
دلیل:
معاینه فیزیکی همیشه باید بعنوان اولین مبنای ارزیابی در بیماران دیالیزی، انجام شود. ارزیابی ها باید طبق پروتکل مرکز دیالیز انجام شود. متأسفانه بیماران همودیالیزی اغلب دارای عوارض جانبی هستند که می تواند علائم وضعیت مایعات بدن بیماران را دچار ابهام کند. نارسایی قلبی می تواند منجر به فشار خون پایین در یک بیمار با اورلود شدید شود. در حالی که نقص در سیستم رنین-آنژیوتانسین می تواند منجر به فشار خون بالا در بیمار دهیدراته شود. بسیاری از بیماران مبتلا به اورلود دارای علائم واضح ادم، مشکل تنفسی، عفونت یا کم خونی، تنگی نفس نیستند.
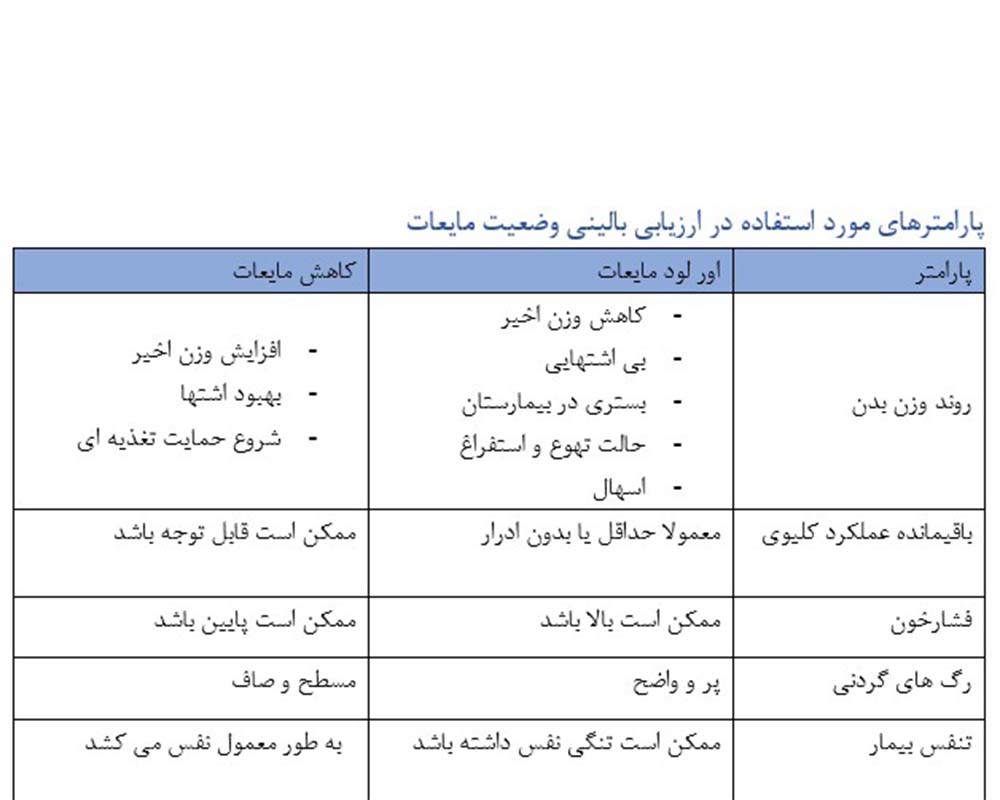
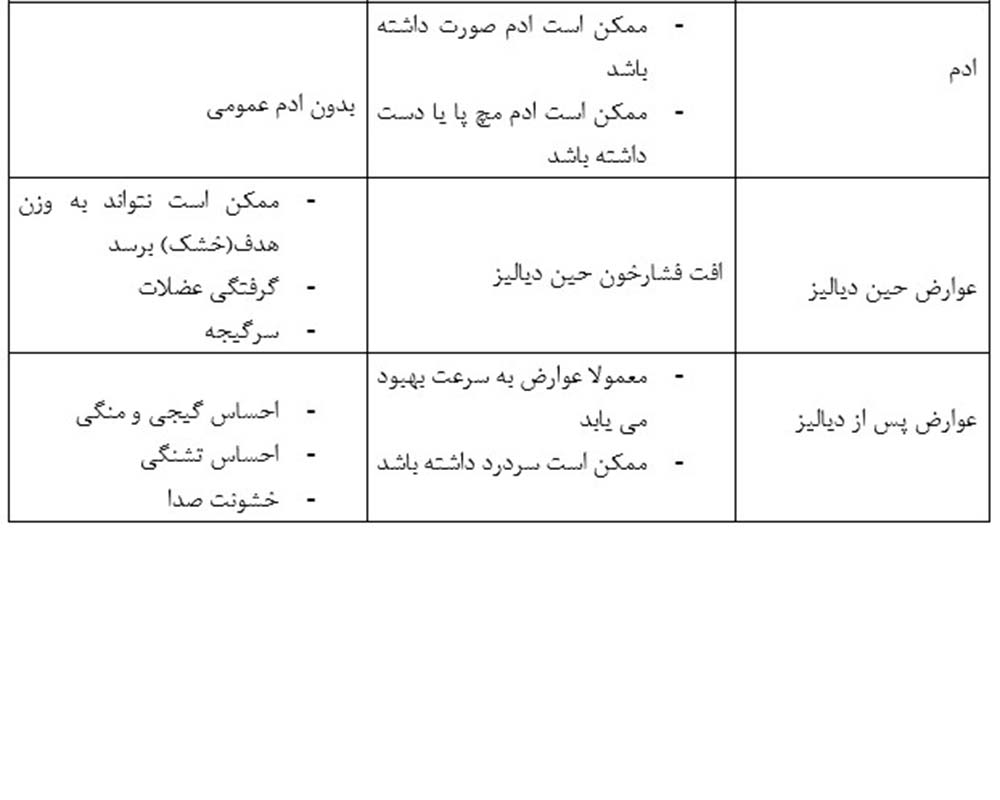
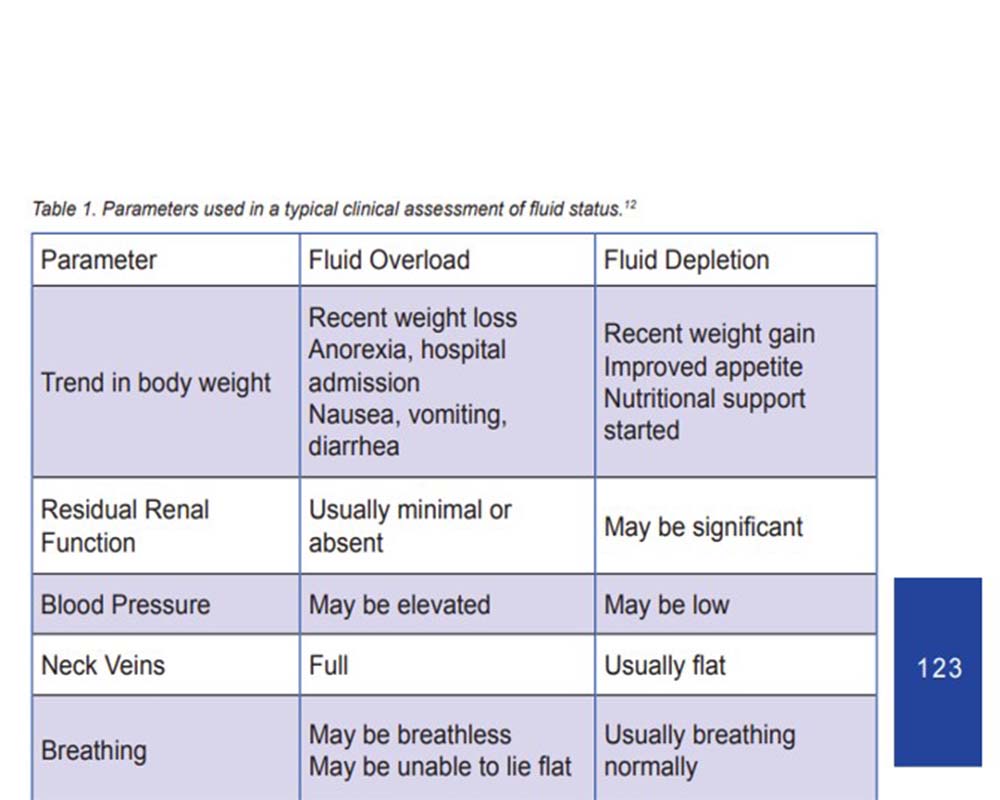
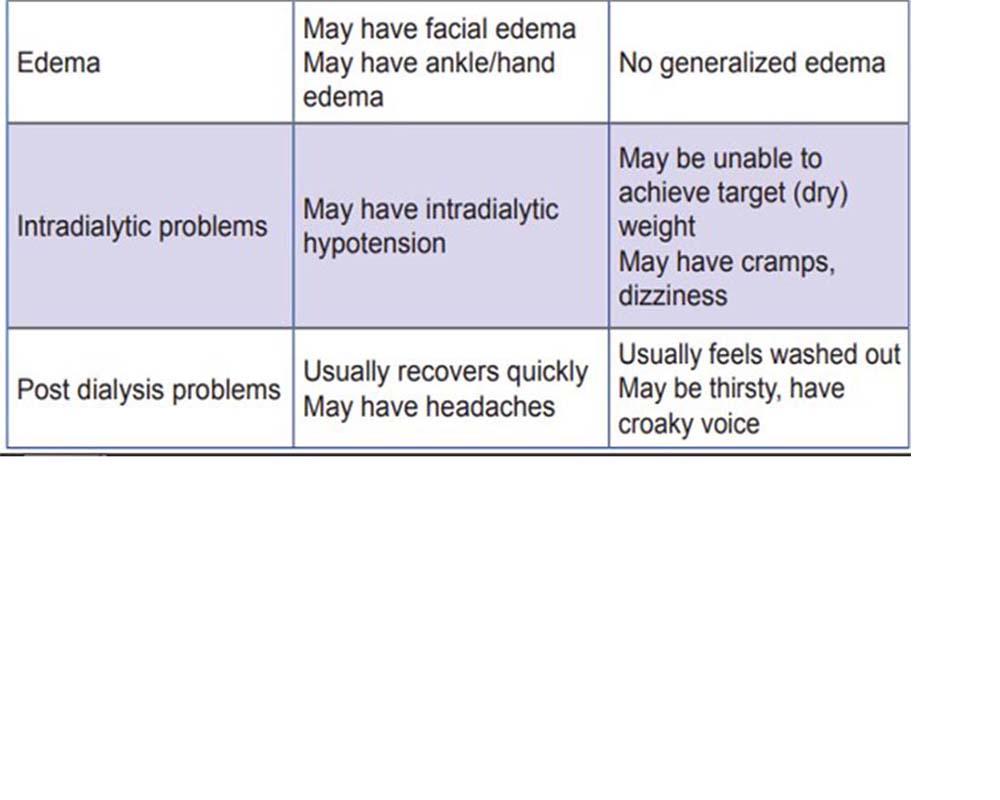
پارامترهای مورد استفاده در ارزیابی بالینی وضعیت مایعات
پارامتر اور لود مایعات کاهش مایعات
استفاده از ابزارها و فن آوری ها برای ارزیابی DW بیمار:
دلیل:
در حالی که شرح حال بالینی و معاینه، اساس تعیین DWشده است، معمولاً توسط پزشک، توجه به راهنمای اجرای بهترین روش ها در همودیالیز می تواند اطلاعات عینی مفیدی را به خصوص زمانی که شاخص های بالینی مبهم هستند، در اختیار تیم درمان قرار دهد.
نظارت بر حجم خون (BV) ممکن است برای ارزیابی DWمفید باشد:
دلیل:
در طول دیالیز تغییرات در کل حجم خون بیمار و پاسخ به تعادل بین اولترافیلتراسیون و پر شدگی مجدد عروق مهم است. تغییرات در طول دیالیز، برای تعیین اینکه آیا بیماران به اندازه کافی هیدراته هستند یا خیر، که در نتیجه آن خطر ابتلا به افت فشار خون و بی ثباتی همودینامیک کاهش یابد، از اهمیت ویژه برخوردار است.
اگرحجم خون در طول دیالیز تغییر می کند، نشانه ای از تغییر در آب پلاسما است. ممکن است پتانسیل لازم برای حذف مایعات اضافی در طول درمان HD وجود داشته باشد که با استفاده از میزان پر شدن مجدد پلاسمای بیمار نسبت بهUFR فعلی را می توان مشاهده کرد.
هنگامی که DW در طول دیالیز به وسط نزدیک می شود، حجم کاهش می یابد که منجر به کاهش دوباره پر شدن داخل عروقی و در پاسخ به UF، که به نوبه خود منجر به کاهش متوالی BV می شود. پاسخ مورد انتظار کاهش 15-5٪ BV در طول دوره دیالیز است.
وقتی این اتفاق نمی افتد، ممکن است نشانه ای از اضافه بار مایع پایدار باشد. بنابراین پاسخ BV درون دیالیز به UF ارزشمند است. ارزیابی عملکرد وضعیت مایعات بیمار باید انجام شود ولی با این حال، ممکن است پر شدگی مجدد عروقی ضعیف وجود داشته باشد. به عنوان مثال در بیماران دیابتی با اختلال عملکرد اتونوم یا در بیماران مبتلا به کاردیومیوپاتی این حجم افزایش می یابد.
پایش ,BV امکان آزمایش میزان پر شدگی عروقی را فراهم می کند. به عنوان مثال، در دقایق آخر دیالیز، هنگامی که توقفUF در اواخر جلسه دیالیز القا می شود، افزایش قابل توجه BV نشان دهنده این امکان است که بتوانید مایع بیشتری را حذف کنید.
تجزیه و تحلیل بیوامپدانس (BIA) ممکن است برای ارزیابی DWارزشمند باشد.
زمانی که در مورد وضعیت مایعات بیمار شک دارید، بیوامپدانس ممکن است برای به دست آوردن اطلاعات ECV بیمار استفاده شود. در این روش غیر تهاجمی با توجه به تکنیک انتخاب شده، میزان توزیع مایعات بدن ((ICF , ECF اندازه گیری می شود.
دلیل:
زمانی که نشانه های برداشت مایعات بیمار ظاهر می شوند ولی بیمار همچنان دارای فشار خون بالا است، مشکل تصمیم گیری در مورد اینکه آیا ECF ثابت است یا خیر، باقی می ماند. بیوامپدانس می تواند تخمین وضعیت مایعات بدن بیمار را بصورت غیر تهاجمی انجام دهد.
رادیولوژی استاندارد (قفسه سینه، قلب، سونوگرافی)
رادیولوژی ممکن است برای ارزیابی DW ارزشمند باشد.
دلیل:
روشهای تصویربرداری قلبی - توراسیک توسط اشعه ایکس، قادر به تشخیص بیش از حد هیدراتاسیون بیمار است. اما به طور رسمی به عنوان ابزاری برای دهیدراتاسیون بیمار آزمایش نشده است. این روش ممکن است برای ارزیابی مناسب باشد. ارزیابی اولتراسونیک ورید اجوف تحتانی در بیماران جدید و یا قبلاً ویزیت نشده و یا بیماران قلبی بدحال ممکن است برای ارزیابی DW ارزشمند باشد.
دلیل:
قطر ورید اجوف تحتانی و دم عمیق به خوبی با فشار ورید مرکزی دهلیز راست ارتباط دارد و مشخص شد که در ارزیابی بالینی دارای ارزش است. ارزیابی سریع و غیر تهاجمی وضعیت حجم داخل عروقی، تحمین وزن خشک را در بیماران دیالیزی امکان پذیر می کند. با این حال، کاربرد بالینی ممکن است با توجه هزینه / نیاز محدود شود.
بررسی شرایط خاص موثر بر وضعیت مایعات بیمار:
دلیل:
بیماری های حاد ممکن است بر تحمل برداشت مایعات بیماران تأثیر گذار باشد و رسیدن به وزن خشک بدون افت فشار خون حین دیالیز یا علائم دیگر را دشوار کند. همچنین ممکن است توده بدن بیمارBMI و وزن خشک واقعی را کاهش دهد و برعکس ممکن است دیالیز یا عوامل دیگر موجب بهبود اورمی بیمار، وضعیت سلامتی، افزایش درتوده عضلانی و یا توده چربی ممکن است دلیل کاهش حجم خارج سلولی بیمار باشد.
وزن بیمار قبل از دیالیز:
قبل از شروع درمان با دیالیز، مهم است که فشار خون، وزن و نبض بیمار را ارزیابی کنید. وزن پیش ازدیالیز، جهت اطلاعات مربوط به میزان اولترافیلتراسیون که باید در طول دیالیز تنظیم شود، دارای اهمیت است.
درمان و تغییرات وزن هدف بیمار و افزایش وزن زیاد بین دیالیزها، ممکن است اهمیت هیپوتانسیون بین دیالیز (IDH) به دلیل اولترافیلتراسیون را افزایش دهد. زیرا اگر زمان دیالیز تنظیم نشده باشد، باید میزان UF را افزایش داد که منجر به کاهش هیپوتانسیون بیمار خواهد شد.
به طور منظم با بیماران در مورد اهمیت کاهش مصرف نمک صحبت کنید.
دلیل:
مصرف مایعات بین جلسات دیالیز به طور مستقیم با مصرف سدیم و تشنگی پس از آن، مرتبط است. بنابراین محدودیت سدیم یکی از موثرترین راه های مهم برای محدود کردن افزایش وزن مرتبط با مایعات بین جلسات دیالیز است. هنگامی که به بیمار توصیه می شود مصرف سدیم را محدود کند، آیا باید به آنها توصیه شود که مصرف آب را نیز محدود کنند؟ می توان پیشنهاد کرد که اگر محدودیت آب که بطور معمول انجام می شود، همزمان با محدودیت سدیم نباشد، بیهوده است.
به منظور کنترل افزایش وزن بین دیالیزها و کاهش خطر IDH، مصرف نمک در رژیم غذایی بیش از 6-4 گرم در روز، که 1.6-2.4 گرم سدیم را شامل می شود، محدود شود. بیمارانی که کمتر از 6 گرم نمک در روز مصرف می کنند، نباید بیشتر از0.8 لیتر مایع در روز، در بدن بیمار انباشته شود که اکثر بیماران قادر به تحمل این میزان اولترافیلتراسیون مورد نیاز برای برداشت این مقدار مایع هستند.
به طور منظم افزایش وزن بیمار را بین جلسات دیالیز، ارزیابی کنید:
دلیل:
افزایش وزن مکرر منجر به میزان UF جبرانی برای برداشت مایع در طول زمان مقرر می شود. اگر میزان UF به اندازه ای بالا باشد که منجر به کاهش قابل توجه حجم خون شود، ممکن است منجر به کاهش پر شدگی قلب، کاهش برون ده قلبی و در نهایت IDH شود. کنترل دقیق سطح مایعات در بیماران دیالیز ضروری است و باید بیماران برای جلوگیری از این عوارض کمک کنند.
تعیین مقدار مصرف مایعات:
مقدار افزایش مایعات بیمار مطابق با برون ده ادرار روزانه تخمینی به علاوه 1000میلی لیتر در روز است و این میزان افزایش وزن مناسب توصیه شده است. در طول درمان با دیالیز، نباید بیش از 1 کیلوگرم در جلسات اول و وسط هفته و 2 کیلوگرم در آخر هفته باشد. اگر بیمار خروجی ادرار صفر یا بسیار کم داشته باشد، این میزان مطلوب است اما بعید است که بیمار بتواند به افزایش وزن توصیه شده بین دیالیزها پایبند باشد. در نتیجه، افزایش وزن بین دیالیز به طور کلی بیشتر از آنچه در بالا ذکر شد، اتفاق می افتد.
حجم اولترافیلتراسیون دیالیز:
میزان UF معمولا بر اساس برداشت مایعات اضافی بیمار، برای رسیدن به TW تنظیم می شود. برداشت مایعات در نتیجه UF منجر به کاهش حجم خون می شود. کاهش حجم خون که منجر به IDH می شود، تنوع وسیع (2-29٪) را بین بیماران مختلف نشان می دهد. IDH ممکن است در نتیجه کاهش حجم خون، اختلال در پاسخ قلبی و اختلال در انقباض و مقاومت عروقی رخ دهد. حجم اولترافیلتراسیون باید برای هر بیمار بصورت اختصاصی محاسبه شود. بررسی سوابق بیمار و دیالیز های قبلی می تواند در مورد سطح تحمل بیمار به اولترافیلتراسیون کمک کننده باشد.
• وزن دقیق بیمار را با روش استاندارد (به عنوان مثال توزین بدون لباس سنگین و بدون کفش) قبل از دیالیز، بدست آورید.
دلیل:
وزن قبل از دیالیز در مقایسه با روندهای درمانی، (یعنی افزایش وزن غیرعادی زیاد یا کم) اطلاعات مهمی در مورد میزان اولترافیلتراسیون ارائه می دهد که بر اساس وزن هدف در طول درمان و تغییرات آن تنظیم می شود.
• وزن هدف را با استفاده از روش استاندارد به درستی محاسبه کنید.
دلیل:
میزان اولترافیلتراسیون (UF) را برای هر درمان دیالیز و امکان رسیدن به UFبدون عوارض، بدون ایجاد افت فشار خون، تعیین کنید. سوابق درمان به این ارزیابی کمک خواهد کرد.
• وزن دقیق پس از دیالیز را با استفاده از روش استاندارد کنترل کنید.
دلیل:
وزن پس از دیالیز باید نزدیک به وزن خشک بیمار باشد. اندازه گیری دقیق وزن پس از دیالیز، به ویژه در مقایسه با سوابق دیالیز های قبلی بیمار، اطلاعات ارزشمندی را در مورد DW بیمار ارائه می کند.
پایش فشار خون
مدیریت فشار خون (BP) مهم ترین جزء در مدیریت مایعات و وضعیت هیدراتاسیون بیماران دیالیزی است. هرچند در برخی بیماران پرخطر قلبی ممکن است با برداشتن مایعات، بار قلب افزایش یابد و منجر به افزایش BP در این بیماران شود.
• کنترل فشار خون قبل از انجام دیالیز، حین دیالیز در صورت نیاز پس از دیالیز توصیه می شود.
دلیل:
فشار خون بالا قبل از دیالیز یا حین دیالیز ممکن است مربوط به مصرف بیش از حد سدیم و مایعات بین جلسات دیالیز، سطح سدیم بالای دستگاه و محلول، سدیم پروفایل در طول جلسات دیالیز باشد.
در حالی که فشار خون بالا پس از دیالیز ممکن است منعکس کننده دستیابی ناکافی به وزن خشک بیمار است.
• اندازه گیری فشار خون باید با استفاده از یک روش استاندارد انجام شود.
دلیل:
فشار خون باید در صورت امکان برای بیمار در هر دو حالت نشسته و ایستاده اندازه گیری شود.
راهنمای KDOQI توصیه می کند که پرسنل باید مرتبا آموزش ببینند.
-
بیمار باید حداقل 5 دقیقه با آرامش روی یک صندلی با پاهای روی زمین و بازو در سطح قلب بنشیند.
-
فشار خون باید حداقل 5 دقیقه قبل از اینکه سوزن ها برای دسترسی به دیالیز قرار داده می شوند اندازه گیری شود، زیرا ممکن است باعث استرس قابل توجه در برخی بیماران شود.
-
فشار خون باید در حالت ایستاده، اندازه گیری شود(حداقل 2 دقیقه) و بازو باید در سطح قلب حمایت شود.
-
روشی که برای اندازه گیری فشار خون اولیه استفاده می شود باید با همان روش در طول دیالیز استفاده شود.
در بیمارانی که تحت چندین عمل جراحی دسترسی عروقی قرار گرفته اند و از نظر فنی دسترسی به فشارخون بیمار در هر دو بازو وجود ندارد، فشار خون را می توان در ران ها یا پاها اندازه گیری کرد. با این حال، پرستاران نیاز دارند که به درستی آموزش دیده باشد و باید از اندازه کاف مناسب و فشار خون را فقط در حالت خوابیده به پشت اندازه گیری کنند.
به خاطر داشته باشید که فشار خونی که در اندام تحتانی اندازه گیری شده با فشار خون بازویی بیمار متفاوت است. فشار خون سیستولیک و فشار نبض از شریان آئورت تقویت شده و به سمت شریان های محیطی می رسد و با فاصله از قلب افزایش می یابد. بنابراین فشار خون اندام تحتانی، اغلب بیشتر از فشار بازویی است. تفاوت معمولاً به صورت شاخص فشار مچ پا- بازو بیان می شود. در جوان ها فشار مچ پا ممکن است تا 30 درصد بیشتر از فشار بازو باشد. در افراد مسن تر، فشار مچ پا و بازو تقریبا یکسان هستند. بنابراین، مقدار مرجع برای فشار خون سیستولیک 140میلی متر جیوه فقط برای فشار بازویی معتبر است. مقدار مرجع برای فشار خون اندام تحتانی اساساً ناشناخته است.
فشار خون قبل و بعد از درمان باید در رابطه با سوابق درمان قبلی بررسی شود.
دلیل:
بنیاد ملی کلیه (NKF_KDOQI)پیشنهاد می کند که یک گزارش کامل دیالیز، اطلاعات زیر را خلاصه می کند:
برای ارائه طرحی پویا، اندازه گیری وزن بدن، فشار خون و اینتردیالیتیک موربیدیتی (IDM) ضروری است که حجم ECF و تغییرات فشار خون مورد توجه قرارگیرند و مداخلات افت فشار خون یا سایر عوارض حین دیالیز ارزیابی شوند.
اندازه گیری فشار خون و ضربان قلب به طور مکرر در طول دیالیز ممکن است موجب افت فشار خون را پیش بینی کند.
دلیل:
افت فشار خون در 30-5 درصد از موارد نیاز به مداخله پرستاری و پزشکی دارد. بسته به نوع درمان و بیماری زمینه ای و وضعیت بیمار، نوع این مداخلات متفاوت است.
اغلب قبل از ,IDHکاهش تدریجی BP و افزایش ضربان قلب در طول جلسه دیالیز، رخ می دهد. BP و ضربان قلب (HR)معمولا هر60-30 دقیقه اندازه گیری می شوند. هر گونه شکایت بیمار از سرگیجه یا احساس منگی نشان دهنده افت فشار خون است و باید اندازه گیری فوری فشار خون انجام شود.
فشار خون پایین و سایر علائم و نشانه های اولترافیلتراسیون بیش از حد:
علامت معمول بی ثباتی همودینامیک در طول اولترافیلتراسیون، افت فشار خون است. بروز HDا علامت دار کاهش فشار خون در طول دیالیز و یا بلافاصله پس از آن در 30-5 درصد دیالیزها، متغیر است.
افت فشار خون در طول HD اثرات نامطلوب زیادی دارد و می تواند عواقب بالقوه تهدید کننده زندگی مانند اختلال در پرفیوژن بافتی، ایجاد کند. فشار خون پایین می تواند منجر به از دست دادن عملکرد باقی مانده کلیه بیمار شده و بیماران را مستعد ابتلا به ایسکمی عروق کرونر و یا عروق مغزی کند. عوارض جدی عروقی شامل ایسکمی مزانتریک، قلبی و مغزی، آتروفی و از دست دادن بینایی، ترومبوز دسترسی عروقی و آریتمی هستند. هیپوتانسیون حین دیالیز و هیپوتانسیون ارتواستاتیک پس از دیالیز، از عوامل خطر مستقل و موثر بر عوارض و مرگ و میر بیماران دیالیزی هستند.
در صورت افت فشار خون یا وقوع سایر علائم نامطلوب، وزن هدف را به طور مکرر ارزیابی کنید. برای اطمینان از اینکه وزن پس از دیالیز را هدف قرار دهید ببینیدکه آیا با وزن خشک فعلی بیمار مطابقت دارد.
دلیل:
افزایش وزن خشک که تشخیص داده نمی شود ممکن است منجر به تنظیم وزن هدف زیر وزن خشک می شود که باعث کاهش بیش از حد حجم خون که باعث کاهش فشار خون می شود و برعکس، کاهش وزن خشک که تشخیص داده نشده ممکن است باعث شود مایعات بیمار بیش از حد تجمع پیدا کند.
هنگامی که بیمار در چندین جلسه دیالیز، نمی تواند به وزن هدف (یا تثبیت وضعیت مایعات) خود برسد، طولانی شدن زمان دیالیز باید در نظر گرفته شود.
دلیل:
متوسط بیماران که بدون مشکلات قلبی و عروقی (CVD) و یا سایر مشکلات همراه باشند، معمولا 500-1000 میلی لیتر در ساعت برداشت مایعات را می توانند تحمل کنند که باعث تغییر 8-3% در ساعت و در مجموع 15-10% در حجم خون بیمار در کل فرآیند دیالیز می شود.
مروری بر داده های مطالعه HEMO نشان می دهد که بیماران HD مزمن که بیش از 13 ml/hr/kg اولترافیلتراسیون انجام شده است، میزان مرگ و میر به هر علت در آنها، افزایش چشمگیری داشته است. زیرا UFR به زمان تجویز شده دیالیز وابسته است. افزایش زمان دیالیز باعث کاهش تدریجی میزان اولترافیلتراسیون و در نهایت حجم خون می شود. Brunet و همکارانش در یک آزمایش تصادفی، اثرات زمان دیالیز پنج ساعته در مقابل چهار ساعت دیالیز را بر روی تحمل دیالیز و کاهش فشار خون را به اثبات رساندند.
پروفایل سدیم ممکن است در بیماران مستعد افت فشار خون مفید باشد:
دلیل:
سدیم محلول با تاثیر بر پر شدگی مجدد حجم خون از فضای بینابینی، در به حداقل رساندن IDH می تواند موثر باشد. با غلظت بالای سدیم، انتقال مایعات از فضای بین سلولی افزایش می یابد. در حالی که در غلظت پایین سدیم، عدم تعادل بین فضای داخل و خارج سلولی ممکن است رخ دهد. برای رسیدن به ثبات فشار خون بیمار، غلظت سدیم محلول می تواند متغیر باشد. سدیم بالای محلول (یعنی ≤ 144 میلی مول در لیتر) با کاهش IDH همراه است. با این حال، در برخی از مطالعات، با بدتر شدن کنترل فشار خون، به ویژه در بیماران مبتلا به فشار خون بالا، یا افراد با افزایش وزن بین دیالیزها همراه بوده است.
بیمار باید از خطر افزایش اسمولاریته پلاسما در پایان جلسه دیالیز که می تواند تشنگی بیماران را افزایش دهد، آگاه شود. در برخی دستگاههای دیالیز مجهز به بررسی آنلاین KT/V، می توان سدیم پلاسمای خون بیمار را حین دیالیز بدون هیچ مشکلی اندازه گیری کرد.
پروفایل اولترافیلتراسیون (UF) ممکن است برای بیماران مستعد افت فشار خون ارزشمند باشد:
دلیل:
پروفایل UF حرکت مایعات از فضای داخل عروقی را بداخل محلول دیالیزتسهیل می کند که این کار از طریق تغییر میزان برداشت مایعات برای پرشدگی پلاسما انجام می شود. در پروفایل UF، تغییر در حجم خون می تواند تحت تأثیر قرار گیرد. هدف این است که میزان UF را با توجه به پاسخ بیمار و اجتناب از IDH بصورت اختصاصی برای هر بیمار انجام شود. متداول ترین پروفایل های اولترافیلتراسیون استفاده شده با افزایش اولیه میزان اولترافیلتراسیون و یا پالس های اولترافیلتراسیون متناوب با دوره های حداقل UF تعیین می شوند.
پروفایل کنترل شده حجم خون اختصاصی ممکن است در بیماران مستعد افت فشار خون مفید باشد:
دلیل:
با روش های کنترل حجم خون، میزان اولترافیلتراسیون و کانداکتیویتی محلول، با توجه به تغییرات نسبی حجم خون تنظیم می شود. میزان UF و کانداکت محلول دیالیز به طور مداوم در طول دیالیز، برای حفظ تغییرات حجم خون در یک محدوده فیزیولوژیکی و در طول یک مسیر از پیش برنامه ریزی شده که به صورت خودکار تنظیم می شود.
این پروفایل خودکار اجازه می دهد تا یک "پاسخ" در زمان مناسب فیزیولوژیک بیمار، مانند زمانی که حجم خون بیمار کاهش می یابد، ارائه شود بطوری که سیستم، میزان اولترافیلتراسیون را کاهش و کانداکت دستگاه را به طور موقت افزایش می دهد و در نتیجه حجم خون افزایش می یابد. برعکس، وقتی که حجم خون نزدیک به میزان ماکزیمم سیستم می رسد، سرعت اولترافیلتراسیون را افزایش و کانداکت محلول دیالیز را برای هدایت حجم مناسب خون کاهش می دهد.
اولترافیلتراسیون ایزوله (IU) یا دیالیز خشک ممکن است در بیماران مستعد افت فشار خون ارزشمند باشد:
دلیل:
این روش مایعات بیمار را از طریق همرفت بدون انتشار از طریق محلول دیالیز، ازگردش خون خارج می کند. این فرآیند با قطع محلول دیالیز در صافی، اولترافیلتراسیون را ممکن می کند. تعادل دمایی منفی که در این فرآیند اتفاق می افتد موجب می شود خونی که به بیمار باز می گردد، سردتر از دیالیز استاندارد باشد. افزایش اسمولالیته و کاهش دمای مرکزی بدن، ممکن است اجازه دهد مقدار زیادی مایع خارج شود. از آنجایی که بدلیل عدم انتشار، حذف مواد زائد در طی دیالیز به حداقل می رسد، زمان فرآیند درمان با IU باید طولانی شود به طوری که نباید طول جلسه همودیالیز اصلی بیمار کاهش یابد.
علیرغم تحمل نسبتا خوب بیمار به حذف مایعات باIU ، ، ممکن است همچنان افت فشار خون در موارد میزان اولترافیلتراسیون بالا رخ دهد. اگر ادم زیادی در بیمار وجود داشته باشد و افت فشار خون وجود نداشته باشد، می توان میزان اولترافیلتراسیون 2-1.5 لیتر در ساعت را برای یک بیمار 70 کیلوگرم انجام داد. بهتر است میزان اولترافیلتراسیون از30 میلی لیتر بر کیلوگرم در هر ساعت تجاوز نکند.
در برخی از موارد IU شدید، عارضه هیپرکالمی گزارش شده است که بهتر است از انجام دیالیز با روش IU بجز موارد خاص اجتناب شود و همودیالیز استاندارد با زمان طولانی تر برای بیمار تجویز شود.
کاهش دمای مایع دیالیز به 36-35 درجه سانتیگراد (دیالیز سرد) ممکن است در بیماران مستعد افت فشار خون مفید باشد:
دلیل:
افزایش دمای مرکزی بدن بیمار، محرکی قوی برای اتساع عروق شریانی و وریدی است. محلول دیالیز هم دما و یا گرم تر از دمای بدن بیمار هم، می تواند منجر به اتساع عروقی شود. زیرا دمای خون در صافی همودیالیز، تقریبا هم دمای محلول دیالیز خواهد بود. از آنجایی که متوسط دمای مرکزی بیماران اورمیک 36.5 درجه سانتیگراد است، تعادل حرارتی اگر مثبت باشد ممکن است منجر به اتساع عروق، کاهش مقاومت عروقی محیطی و هیپوتانسیون می شود. تنظیم دمای محلول دیالیز بین 36-35 درجه سانتیگراد ممکن است منجر به موارد کمتری از علائم افت فشار خون در بیمار شود.
غلظت کلسیم محلول دیالیز 1.5 میلی مول در لیتر یا بالاتر ممکن است در بیماران مبتلا به IDH تکرار شونده ارزشمند باشد:
دلیل:
غلظت کلسیم در محلول دیالیز می تواند در طیف گسترده ای متفاوت باشد. به نظر می رسد اثر کلسیم محلول دیالیز بر فشار خون، بواسطه تغییر در انقباضات میوکارد در طول دیالیز است. چندین مطالعه نشان داده اند که انقباض میوکارد بین بیماران تحت درمان با مقدار کم (1.25 میلی مول در لیتر) در مقایسه با بیماران تحت درمان با (1.75 میلی مول در لیتر) کمتر است.
اثرات غلظت کلسیم برتعادل کلسیم در محلول دیالیز با کلسیم 1.5 میلی مول در لیتر در مقایسه با غلظت کلسیم 1.25 یا 1.75 میلی مول در لیتر کمتر است.
ترکیب محلول دیالیز باید بافردر نظر گرفته شود:
دلیل:
از زمانی که استفاده از بی کربنات به عنوان بافر دیالیز جایگزین شد، تحمل اولترافیلتراسیون در بیماران به طور قابل توجهی افزایش یافت. استفاده از استات ، زمانی که به عنوان بافر دیالیز استفاده می شد، هم اثرات گشادکننده عروق و هم اثرات ساپرسیو قلبی داشت. محلول های دیالیز بر پایه بی کربنات حاوی مقدار کمی استات دیالیز، منجر به انتقال قابل توجه استات می شود. دیالیز بدون استات، مانند محلول دیالیز بر پایه سیترات می تواند در کاهش IDH مفید باشد. برعکس، تنظیم بی کربنات بالا ممکن است باعث بالا رفتن بیش از حد و یا ورود سریع بافر بداخل خون بیمار شودکه ممکن است بر وضعیت قلبی بیمار تاثیرگذار باشد و حتی منجر به ایست قلبی ناگهانی بیمار شود.
درمان با فرآیند همرفت (کانوکشن) با حجم بالا:
دلیل:
مطالعات بالینی مختلف کاهش بروز IDH و کاهش BP در طول درمان های همرفتی (هموفیلتراسیون آنلاین و همودیافیلتراسیون، فیلتراسیون بدون استات ) در مقایسه با HD را نشان می دهند که مکانیسم آن هنوز نامشخص است، اما بررسی ها نشان داده است که اثر خنک کنندگی با جایگزینی مایعات انفوزیون شده در طول HDF آنلاین، از طریق تنظیم دما برای محلول و مایعات جایگزین شده می گردد که خود منجر به افزایش اتلاف انرژی درون سیستم اکستراکورپورال می شود. در نتیجه، خون برگشتی به بیمار در طول HDF آنلاین، خنک تر از خون بیماردر طول HD می باشد.
مصرف غذا را در طول دیالیز محدود کنید:
دلیل:
مصرف غذا در طول دیالیز منجر به کاهش مقاومت عروقی سیستمیک بیمار می شود که می تواند منجر به افت فشار خون بیمار گردد. علاوه بر آن، افزایش تجمع خون در قسمت های احشایی بیمار، حفظ حجم خون مرکزی را مختل کرده و بنابراین پر شدگی مجدد قلب را محدود می کند.
بیماری های زمینه ای که ممکن است بر تحمل بیمار برای حذف مایعات تأثیر گذار باشد را در نظر بگیرید:
دلیل:
بسیاری از بیماری های زمینه ای بر روی فشار خون، توانایی بیمار برای تنظیم صحیح فشار خون و وضعیت مایعات بیمار تأثیر می گذارد. بررسی ها نشان می دهد که وجود بیماری قلبی که منجر به اختلال عملکرد سیستولیک و دیاستولیک می شود خطر ابتلا به IDH را افزایش می دهد. نوروپاتی اتونومیک ناشی از دیابت، پاسخ عروق محیطی نسبت به افت فشار خون وضعیتی/ ارتواستاتیک را ممکن است با اختلال مواجه کند. پاسخ ضربان قلب بیمار در طول هیپوولمی، هیپوکسمی و ایسکمی بافتی، باعث آزاد شدن آدنوزین که یک گشادکننده عروق قوی است، می شود. در بیمارانی که در آنها IDH ندرتا و یا به طور ناگهانی ایجاد می شود، باید از نظر سپتی سمی و بیماری های قلبی و پریکاردیال ناشناخته بررسی شوند.
رژیم دارویی ضد فشار خون را برای بیماردر نظر بگیرید:
دلیل:
بسیاری از پزشکان به بیماران توصیه می کنند مصرف داروهای ضد فشار خون خود را تا بعد از همودیالیز به تعویق بیندازند. با این حال، در دستورالعمل EBPG را در مورد ثبات همودینامیک بیمار شواهدی مبنی بر مفید بودن قطع مصرف داروهای فشارخون بیمار در روز دیالیز برای پیشگیری از IDH وجود ندارد.
عدم تحمل دفع مایعات
بیماران با حجم مایعات اضافه ممکن است نارسایی قلبی یا کاهش آلبومین سرم داشته باشند. دیالیز مایع را از فضای عروقی بدن خارج می کند، اما با کاهش پروتئین سرم برای اعمال فشار انکوتیک جهت حرکت مایعات اضافی از فضای بینابینی بدن، کافی نیست. گروه دیگری از بیماران وجود دارند که در آنها نارسایی قلبی یا هیپوپروتئینمی دیده نمی شود ولی مشکل هیدراتاسیون بیش از حد و عدم ثبات فشار خون حین دیالیز در این بیماران وجود دارد که در طول دیالیز استاندارد با اولترافیلتراسیون ممکن است، علامت دار شوند. احتمالا در این بیماران افت فشار خون علل مختلفی دارد. بنابراین، افت فشار خون تنها به "دهیدراتاسیون" و یا " زیر وزن رفتن"مربوط نمی شود. اما ممکن است زمانی که بیمار در "هیدراتاسیون بیش از حد" یا حالت بالای وزن خشک باشد نیز دیده شود.
بیماران با افت فشار خون علامت دار که به واکنش فوری به منظور افزایش پر شدگی مجدد قلب و حجم داخل عروقی نیاز دارند:
دلیل:
هیپوتانسیون افت فشار خون را تداوم می بخشد. ایسکمی بافتی باعث آزاد شدن آدنوزین می شود که یک ماده فعال با خاصیت گشاد کننده عروق است. پاسخ فوری با هدف بازیابی فشار خون و توقف ایسکمی بالقوه بافت ها انجام می شود.
در صورت ابتلا بهIDH، بصورت موقت اولترافیلتراسیون متوقف کرده و یا سرعت اولترافیلتراسیون را کاهش دهید.
دلیل:
توقف اولترافیلتراسیون از کاهش بیشتر حجم خون جلوگیری کرده و ممکن است پر شدگی مجدد حجم خون را تسهیل کند. در صورت IDH، بیمار را در وضعیت ترندلنبرگ (سر پایین پاها بالا) قرار دهید.
دلیل:
قرار دادن بیمار در وضعیت Trendelenburg در درمان IDHبسیار رایج است. با استفاده از این مانور، حجم خون در عروق مرکزی بیمار متمرکز شده و باعث افزایش پر شدگی قلب با توزیع مجدد عروقی می شود و ممکن است بلافاصله فشار خون را افزایش دهد. برعکس: تأثیر وضعیت ترندلنبرگ بر روی حجم خون کم است و اطلاعات کمی مربوط به آن موجود است بنابراین در استفاده از این وضعیت با وجود اثرات نامطلوب که بر روی عملکرد ریوی و فشار داخل جمجمه ای دارد، باید احتیاط کرد. همچنین برخی بررسی ها نشان می دهد که ممکن است اثر مخرب آشکاری در بازگشت بیمار به حالت خوابیده یا ایستاده داشته باشد.
ازبولوس سالین ایزوتونیک استفاده کنید:
دلیل:
مدیریت افت فشار خون حاد حین دیالیز بدون در نظر گرفتن موارد زمینه ای، به افزایش حجم بستگی دارد. افزایش حجم اغلب توسط تزریق سالین، ضروری است. این عمل تلاش برای رسیدن به وزن خشک را با افزایش حجم مایعات ناموفق می کند. اولترافیلتراسیون بیشتر، افت فشار خون بالقوه را موجب می شود. برداشت سریع بخش قابل توجهی از سالین تجویز شده از فضای بین عروقی به فضای میان بافتی باعث گسترش حجم بصورت کوتاه مدت می شود. توجه داشته باشید انفوزیون سرم نمکی معایبی نیز دارد . اگر در اواخر یا بعد از HD داده شود حذف مایعات در طول دیالیز کمتر خواهد بود و بیمار ممکن است تشنگی بعد از دیالیز را به دلیل سدیم بالا تجربه کند این تشنگی که منجر به افزایش وزن بین جلسات دیالیز بیمار می شود.
5-10 میلی لیتر سالین هیپرتونیک سالین (15-23٪) و یا50-25میلی لیتر گلوکز 50٪. بصورت متناوب تجویز کنید.
دلیل:
بررسی ها نشان داده اند که جلوگیری از کاهش اسمولالیته در طول HD می تواند ثبات همودینامیک را بهبود بخشد. محدود کردن کاهش اسمولالیته خارج سلولی در طول HD می تواند با تزریق مایعات هیپرتونیک، به عنوان مثال سالین هیپرتونیک یا سایر افزایش دهنده های حجم انجام شود. به دلیل عوارض سدیم مانند تشنگی، افزایش وزن بین جلسات دیالیز و افزایش فشار خون که می تواند از اهمیت بالینی زیادی برخوردار باشد، در بیماران قلبی در معرض خطر، استفاده از سالین هیپرتونیک بدون اشکال نیست.
تجویز اکسیژن ممکن است در مدیریت IDH مفید واقع شود:
دلیل:
افت فشار خون حاد یک عارضه مکرر حین دیالیز است. و هیپوکسمی به عنوان شاخصی از افزایش و یا کاهش پرفیوژن بافت ها و برون ده قلبی، می تواند در افت فشار خون بیمار نقش داشته باشد و ممکن است به عنوان نشانگر بی ثباتی همودینامیک بیماردر نظر گرفته شود.
پنجاه و شش درصد (56%) از بیماران حداقل یک دوره از هیپوکسمی حین دیالیز را تجربه کرده اند. هیپوکسمی در طول همودیالیز به عنوان یک عامل مزمن در بدتر شدن سیستم قلبی عروقی بیمار، نادیده گرفته می شود. هیپوکسمی منجر به آزادسازی آدنوزین، که یک گشادکننده قوی عروقی، کاهش تونیسیته عروقی، مقاومت عروق محیطی و پر کردن مجدد پلاسما می شود.
دلایل دیگری غیر از حذف مایعات بیش از حد را به عنوان علت افت فشار خون حین دیالیز را در نظر داشته باشید:
دلیل:
نوع دوم افت فشار خون مرتبط با دیالیز، نوع مزمن و مداوم از افت فشار خون است که در فرآیند دیالیز رخ می دهد. تقریباً 5 درصد از بیماران دیالیزی این نوع از افت فشار خون را تجربه کرده اند و معمولا در بیمارانی مشاهده می شود که حداقل به مدت 5 سال تحت درمان با HD بوده اند. چنین بیمارانی اغلب با فشار خون سیستولیک کمتر از 90 میلی متر جیوه به مرکز دیالیز مراجعه می کنند. این نوع از افت فشار خون با افزایش مرگ و میر همراه است و اغلب ناشی از سوء تغذیه و یا بیماری قلبی عروقی است.
توجه داشته باشید که گرفتگی دردناک عضلات ممکن است مربوط به حذف مایعات باشد:
دلیل:
اگرچه گرفتگی عضلات تهدید کننده زندگی نیست، ولی می تواند باعث ناراحتی شدید بیمار شود. نواحی آسیب دیده به طور کلی دست ها و پاها هستند. گرفتگی عضلات ناشی از برداشت مایعات حین دیالیز است. بهترین اقدام پیشگیرانه برای گرفتگی عضلات، کاهش وزن اضافی بین جلسات دیالیز است. کاهش سرعت اولترافیلتراسیون و بولوس نرمال سالین به کاهش درد بیمارکمک می کند.
برای درمان افت فشار خون و گرفتگی عضلات حین دیالیز باید راهکارهایی اعمال شود:
دلیل:
درمان فوری برای افزایش حجم داخل عروقی انجام شود. به عنوان مثال، با قطع اولترافیلتراسیون یا تجویز هیپرتونیک سالین، مانیتول یا گلوکز که علاوه بر تاثیر بر روی جابجایی مایعات داخل عروقی، محلول های هیپرتونیک ممکن است به طور مستقیم جریان خون به عضلات را بهبود دهند.
سطح prescribed sodium را در محلول دیالیز ارزیابی کنید:
دلیل:
غلظت پایین سدیم محلول دیالیز با علائم حین دیالیز مانند گرفتگی عضلات و دوره های افت فشار خون وابسته است. از سوی دیگر، غلظت بالای سدیم محلول دیالیز بالا ممکن است منجر به افزایش غیرقابل قبول در افزایش وزن بین جلسات دیالیز شود.
برخی از دستگاه های دیالیز ممکن است دارای ابزارهایی باشند که کانداکتیویتی سدیم پلاسما را نمایش دهند که به دنبال تغییر در غلظت سدیم پلاسما، از ابتدا تا پایان جلسه دیالیز، غلظت سدیم محلول دیالیز ( prescribed sodium ) با سدیم پلاسمای بیمار مطابقت دارد.
راهنمای بهترین عملکرد برای پیشگیری از:IDH
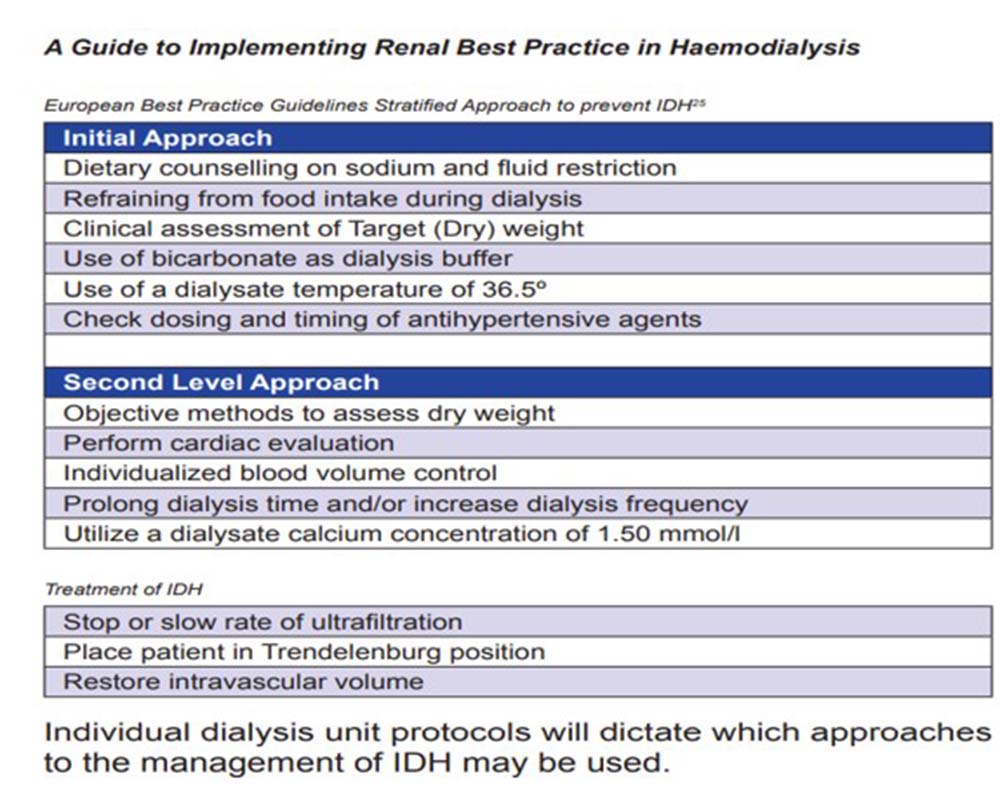
اقدامات اولیه:
-
مشاوره رژیم غذایی در مورد محدودیت سدیم و مایعات
-
خودداری از مصرف غذا در طول دیالیز
-
ارزیابی بالینی وزن هدف (خشک)
-
استفاده از بی کربنات به عنوان بافر دیالیز
-
استفاده از دمای دیالیز 36.5 درجه
-
بررسی مجدد دوز و زمان مصرف داروهای ضد فشار خون
اقدامات سطح دوم:
-
روشهای عینی برای ارزیابی وزن خشک
-
ارزیابی قلبی
-
کنترل حجم خون
-
طولانی شدن زمان دیالیز و یا افزایش دفعات دیالیز
-
استفاده از محلول دیالیز با غلظت کلسیم 1.5 میلی مول در لیتر
درمان :IDH
-
توقف یا کاهش سرعت اولترافیلتراسیون
-
قرار دادن بیمار را در وضعیت Trendelenburg
-
بازیابی حجم داخل عروقی
منبع:
A Guide to Implementing Renal Best Practice in Hemodialysis 2019




