پاراتیروئید و بیماری های مرتبط با آن
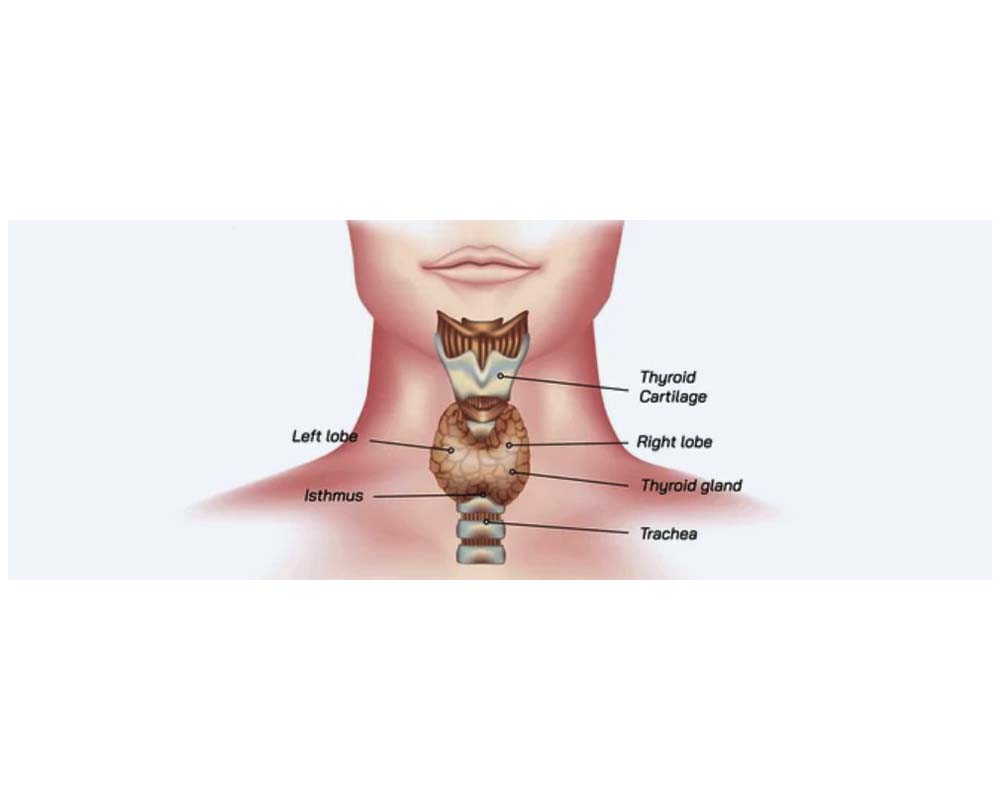
پاراتیروئید چیست؟
غده پاراتیروئید یکی از اجزای مهم سیستم غدد درونریز بدن است که نقش کلیدی در تنظیم سطح کلسیم و فسفر خون ایفا میکند. این غده کوچک اما حیاتی معمولاً در پشت غده تیروئید قرار دارد و عمدتاً مسئول تولید هورمون پاراتیروئید (PTH) است که تأثیر مستقیمی بر استخوانها، کلیهها و روده دارد. در این مقاله به بررسی کامل عملکرد غده پاراتیروئید، بیماریهای مرتبط با آن، روشهای تشخیصی و درمانهای موجود خواهیم پرداخت.
عملکرد غده پاراتیروئید در بدن
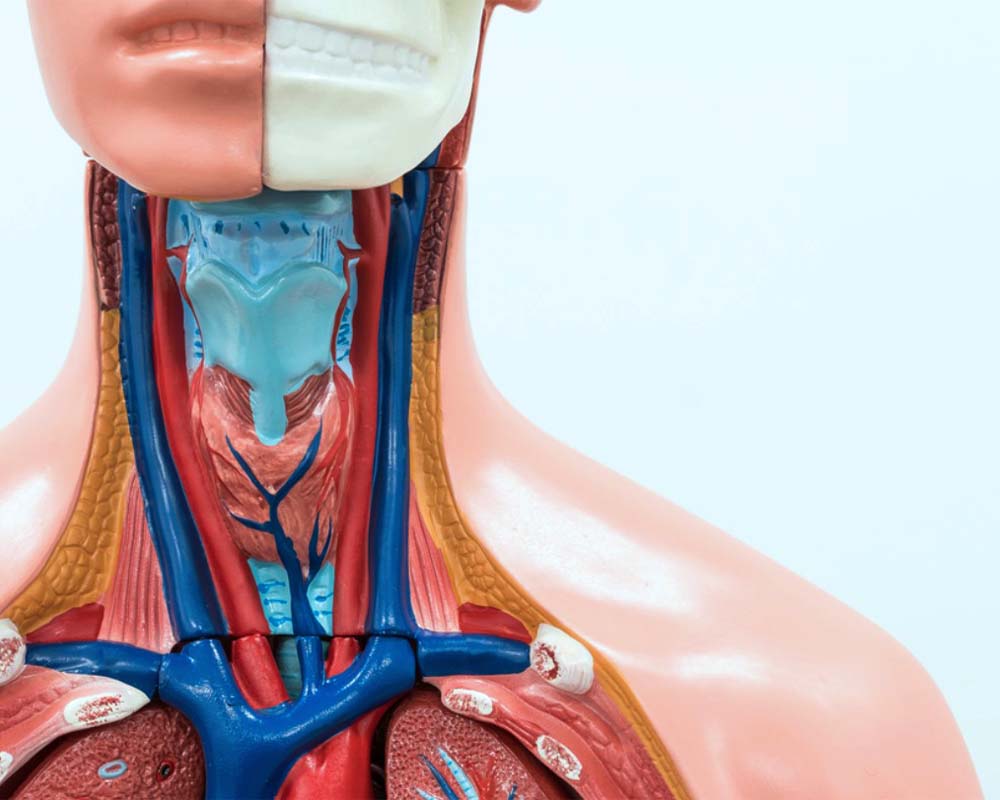
غده پاراتیروئید یکی از اجزای مهم سیستم غدد درونریز بدن است که در پشت غده تیروئید و در گردن قرار دارد. این غدهها (معمولاً چهار عدد) وظیفه تولید و ترشح هورمون پاراتیروئید (PTH) را بر عهده دارند که نقش کلیدی در تنظیم تعادل کلسیم، فسفر و ویتامین D در بدن دارد. تعادل این مواد معدنی برای عملکرد صحیح سیستم عصبی، عضلانی و استخوانی ضروری است.
تنظیم سطح کلسیم خون
کلسیم یکی از مواد معدنی حیاتی بدن است که در عملکرد اعصاب، انقباض عضلات، استحکام استخوانها و دندانها نقش دارد. میزان کلسیم در خون باید در محدوده مشخصی باقی بماند، در غیر این صورت مشکلات جدی ایجاد میشود. غده پاراتیروئید این کار را با ترشح هورمون PTH انجام میدهد که اثرات آن شامل موارد زیر است:
افزایش جذب کلسیم از استخوانها:
هورمون PTH باعث فعال شدن استئوکلاستها (سلولهای تجزیهکننده استخوان) میشود که کلسیم را از بافت استخوانی به جریان خون آزاد میکنند.
افزایش جذب کلسیم از روده:
PTH باعث تحریک ویتامین D در کلیه میشود که به نوبه خود جذب کلسیم را در روده افزایش میدهد.
کاهش دفع کلسیم از کلیهها:
این هورمون بازجذب کلسیم را در لولههای کلیوی افزایش میدهد و از طریق ادرار از دست رفتن آن را کاهش میدهد.
تنظیم سطح فسفر خون
هورمون پاراتیروئید علاوه بر تنظیم کلسیم، روی سطح فسفر خون نیز تأثیر دارد. این هورمون باعث کاهش سطح فسفر خون به روشهای زیر میشود:
افزایش دفع فسفر از کلیهها:
PTH باعث کاهش بازجذب فسفر در کلیه شده و در نتیجه فسفر بیشتری از طریق ادرار دفع میشود.
افزایش جذب کلسیم و مهار فسفر در روده:
فعال شدن ویتامین D که ناشی از ترشح PTH است، جذب کلسیم را از روده افزایش میدهد اما تأثیر مستقیمی روی جذب فسفر ندارد.
این تعادل بین کلسیم و فسفر برای عملکرد صحیح سلولهای بدن، به خصوص در بیماران کلیوی که مستعد تغییرات در سطح این مواد معدنی هستند، بسیار مهم است.
نقش در متابولیسم استخوانها
PTH یک هورمون تنظیمکننده استخوانسازی است و میتواند تأثیر دوگانهای داشته باشد:
• در کوتاهمدت:افزایش PTH باعث برداشت کلسیم از استخوانها شده و سطح کلسیم خون را افزایش میدهد.
• در بلندمدت:در شرایطی که میزان PTH به طور مزمن افزایش یابد (مانند هیپرپاراتیروئیدیسم)، این روند باعث تضعیف استخوانها و افزایش خطر پوکی استخوان (استئوپوروز) و شکستگی میشود.
• در مقابل، مقدار متعادل PTH در بدن برای تنظیم رشد و نوسازی استخوان ضروری است و در بعضی موارد، داروهایی که شبیه PTH عمل میکنند برای تقویت تراکم استخوان در بیماران مبتلا به پوکی استخوان تجویز میشوند.
ارتباط با کلیهها و ویتامین D

یکی از نقشهای مهم PTH، تنظیم سطح ویتامین D فعال (کلسیتریول) در بدن است. ویتامین D به صورت غیرفعال از طریق پوست (با قرار گرفتن در معرض نور خورشید) یا رژیم غذایی تأمین میشود و در کلیهها به فرم فعال تبدیل میشود.
PTH با تحریک کلیهها، باعث افزایش تولید ویتامین D فعال میشود که در نهایت منجر به جذب بهتر کلسیم از روده خواهد شد.
تأثیر بر عضلات و سیستم عصبی
کاهش سطح کلسیم خون (هیپوکلسمی):
در صورت کاهش فعالیت غده پاراتیروئید (هیپوپاراتیروئیدیسم)، سطح کلسیم خون کاهش مییابد که میتواند باعث گرفتگی عضلات، اسپاسم (تتانی)، سوزنسوزن شدن در دستها و پاها و مشکلات عصبی مانند تشنج شود.
افزایش سطح کلسیم خون (هیپرکلسمی):
در شرایطی که غده پاراتیروئید بیش از حد فعال باشد (هیپرپاراتیروئیدیسم)، سطح بالای کلسیم خون باعث خستگی، ضعف عضلانی، سنگ کلیه، اختلالات گوارشی و حتی مشکلات شناختی مانند افسردگی و فراموشی میشود.
متخصصین پزشکی، به ویژه نفرولوژیستها و پرستاران، نقش کلیدی در کنترل و درمان بیماریهای مرتبط با این غده دارند، مخصوصاً در بیماران دیالیزی که مستعد تغییرات شدید در سطح کلسیم و فسفر هستند. تنظیم دقیق داروها، رژیم غذایی مناسب و پایش مداوم سطح الکترولیتها از اقدامات ضروری برای حفظ سلامت بیماران محسوب میشود.
بیماریهای مرتبط با غده پاراتیروئید
غده پاراتیروئید، که مسئول تنظیم سطح کلسیم، فسفر و ویتامین D در بدن است، در صورت عملکرد نامناسب میتواند باعث طیف گستردهای از بیماریها شود. این بیماریها به دو دسته اصلی تقسیم میشوند:
هیپرپاراتیروئیدیسم (افزایش بیش از حد فعالیت غده پاراتیروئید)
هیپوپاراتیروئیدیسم (کاهش فعالیت غده پاراتیروئید)
هر یک از این اختلالات میتواند اثرات گستردهای بر روی استخوانها، کلیهها، سیستم عصبی و عضلانی داشته باشد. در ادامه به بررسی دقیق این بیماریها، علل، علائم، روشهای تشخیص و درمان خواهیم پرداخت.
هیپرپاراتیروئیدیسم (Hyperparathyroidism)
تعریف و انواع هیپرپاراتیروئیدیسم
هیپرپاراتیروئیدیسم به شرایطی اطلاق میشود که در آن غده پاراتیروئید مقدار زیادی هورمون پاراتیروئید (PTH) ترشح میکند. این امر باعث افزایش سطح کلسیم خون (هیپرکلسمی) شده و میتواند منجر به مشکلات مختلفی در بدن شود. این بیماری سه نوع دارد:
هیپرپاراتیروئیدیسم اولیه
• ناشی از مشکلات خود غده پاراتیروئید، مانند آدنوم (تومور خوشخیم)، هیپرپلازی (افزایش حجم غده) یا سرطان پاراتیروئید.
• علت اصلی هیپرکلسمی اولیه در بدن محسوب میشود.
هیپرپاراتیروئیدیسم ثانویه
• به دلیل کاهش سطح کلسیم خون، غده پاراتیروئید به طور جبرانی PTH بیشتری ترشح میکند.
• معمولاً در بیماران مبتلا به نارسایی مزمن کلیوی و افرادی که کمبود ویتامین D دارند دیده میشود.
هیپرپاراتیروئیدیسم ثالثیه
• در بیمارانی که مدت طولانی دچار هیپرپاراتیروئیدیسم ثانویه بودهاند، غدد پاراتیروئید مستقل از سطح کلسیم به تولید PTH ادامه میدهند.
• معمولاً در بیماران دیالیزی رخ میدهد و ممکن است نیاز به جراحی پاراتیروئیدکتومی داشته باشد.
علائم هیپرپاراتیروئیدیسم
• افزایش سطح کلسیم خون (هیپرکلسمی)
• ضعف عضلانی و خستگی مزمن
• درد استخوانی و افزایش خطر پوکی استخوان
• افزایش احتمال تشکیل سنگ کلیه
• مشکلات گوارشی مانند یبوست، تهوع و استفراغ
• اختلالات شناختی، افسردگی و مشکلات حافظه
روشهای تشخیص هیپرپاراتیروئیدیسم
آزمایش خون: اندازهگیری سطح PTH، کلسیم، فسفر و ویتامین D
تصویربرداری: سونوگرافی یا اسکن سیستامیبی برای شناسایی غده پاراتیروئید بیشفعال
آزمایشهای عملکرد کلیه: بررسی سطح کراتینین و کلیرانس کلسیم
روشهای درمان هیپرپاراتیروئیدیسم
درمان هیپرپاراتیروئیدیسم اولیه
• جراحی پاراتیروئیدکتومی برداشتن غده پاراتیروئید در موارد شدید
• داروهای کلسیمیمتیک مانند سیناکلست (Cinacalcet) برای کاهش تولید PTH
• مکملهای ویتامین D در صورت کمبود آن
درمان هیپرپاراتیروئیدیسم ثانویه
• کنترل سطح فسفر با بایندرهای فسفات
• مکملهای کلسیم و ویتامین D
• در صورت شدید بودن بیماری، جراحی ممکن است توصیه شود.
هیپوپاراتیروئیدیسم (Hypoparathyroidism)
تعریف و علل هیپوپاراتیروئیدیسم
هیپوپاراتیروئیدیسم شرایطی است که در آن غده پاراتیروئید قادر به تولید کافی PTH نیست که منجر به کاهش سطح کلسیم خون (هیپوکلسمی) و افزایش فسفر خون میشود.
علل هیپوپاراتیروئیدیسم
• جراحی تیروئید یا پاراتیروئید که باعث آسیب یا حذف غدد پاراتیروئید میشود.
• بیماریهای خودایمنی که موجب حمله سیستم ایمنی به غده پاراتیروئید میشوند.
• کمبود منیزیم که باعث مهار ترشح PTH میشود.
• بیماریهای ژنتیکی مانند سندرم دیجورج (DiGeorge syndrome).
علائم هیپوپاراتیروئیدیسم
• گرفتگی و اسپاسم عضلانی (تتانی)
• بیحسی و سوزنسوزن شدن در دستها و پاها
• تشنج و اختلالات عصبی
• خشکی پوست و شکنندگی ناخنها
• اضطراب، افسردگی و کاهش تمرکز
روشهای تشخیص هیپوپاراتیروئیدیسم
• آزمایش خون: اندازهگیری سطح PTH، کلسیم، فسفر و منیزیم
• الکتروکاردیوگرام (ECG): برای بررسی تغییرات ناشی از هیپوکلسمی در قلب
• تستهای ژنتیکی: در موارد مشکوک به علل ارثی
روشهای درمان هیپوپاراتیروئیدیسم
• مکملهای کلسیم و ویتامین D برای حفظ سطح کلسیم خون
• تزریق هورمون PTH مصنوعی (مانند ناتپارا) در موارد شدید
• کنترل سطح منیزیم در صورت کمبود آن
• پایش مداوم سطح الکترولیتهای بدن برای جلوگیری از بروز عوارض شدید
بیماریهای دیگر مرتبط با غده پاراتیروئید
سرطان پاراتیروئید
یک نوع نادر از سرطان است که منجر به ترشح بیشازحد PTH و افزایش شدید کلسیم خون میشود. درمان اصلی آن جراحی است.
سندرم MEN (Multiple Endocrine Neoplasia)
یک بیماری ژنتیکی که باعث رشد غیرطبیعی غدد درونریز از جمله پاراتیروئید میشود.
تومورهای خوشخیم (آدنوم پاراتیروئید)
رایجترین علت هیپرپاراتیروئیدیسم اولیه که معمولاً با جراحی درمان میشود.
نقش غده پاراتیروئید در بیماران کلیوی و دیالیزی
ارتباط بین غده پاراتیروئید و کلیه
نقش کلیه در تنظیم کلسیم و فسفر
کلیهها مسئولیت تنظیم سطح کلسیم، فسفر و ویتامین D را در بدن بر عهده دارند. این عملکرد از طریق موارد زیر انجام میشود:
دفع فسفر:
کلیهها با دفع فسفر اضافی از طریق ادرار، سطح آن را در خون تنظیم میکنند.
تبدیل ویتامین:
D کلیهها ویتامین D را به شکل فعال آن کلسیتریول تبدیل میکنند که باعث افزایش جذب کلسیم از روده میشود.
تنظیم سطح کلسیم:
کلیهها با بازجذب کلسیم از ادرار، مانع از دست رفتن بیش از حد آن میشوند.
هنگامی که نارسایی کلیوی رخ میدهد، این عملکردها مختل شده و مشکلات متعددی از جمله هیپرپاراتیروئیدیسم ثانویه و ثالثیه بروز میکنند.
هیپرپاراتیروئیدیسم ثانویه در بیماران کلیوی
هیپرپاراتیروئیدیسم ثانویه به شرایطی اطلاق میشود که در آن غده پاراتیروئید به دلیل کاهش سطح کلسیم و افزایش فسفر در خون، شروع به ترشح بیش از حد هورمون PTH میکند. این وضعیت معمولاً در بیماران مبتلا به نارسایی کلیه رخ میدهد.
علل هیپرپاراتیروئیدیسم ثانویه در بیماران کلیوی
کاهش تولید ویتامین D فعال (کلسیتریول):
• در بیماران کلیوی، کلیهها قادر به تبدیل ویتامین D غیر فعال به فرم فعال (کلسیتریول) نیستند.
• این امر باعث کاهش جذب کلسیم از روده شده و سطح کلسیم خون کاهش مییابد.
افزایش سطح فسفر خون (هایپرفسفاتمی):
• کلیههای آسیبدیده توانایی دفع فسفر را از دست میدهند، که منجر به افزایش سطح فسفر در خون میشود.
• افزایش فسفر باعث سرکوب تولید ویتامین D فعال و کاهش سطح کلسیم خون میشود.
تحریک بیش از حد غده پاراتیروئید:
• کاهش سطح کلسیم و افزایش فسفر، غده پاراتیروئید را تحریک کرده و منجر به افزایش ترشح PTH میشود.
• در صورت ادامه این وضعیت، غده پاراتیروئید بزرگ شده و به طور مداوم PTH تولید میکند، حتی اگر سطح کلسیم طبیعی شود.
علائم هیپرپاراتیروئیدیسم ثانویه در بیماران کلیوی
• ضعف و درد استخوانی (استئودیستروفی کلیوی)
• خارش شدید (به دلیل فسفر بالا)
• گرفتگی عضلات و ضعف عمومی
• رسوب فسفات کلسیم در عروق (کلسیفیکاسیون عروقی)
• افزایش خطر شکستگی استخوان
• سنگ کلیه در موارد پیشرفته
تشخیص هیپرپاراتیروئیدیسم ثانویه در بیماران دیالیزی
• آزمایش خون:
اندازهگیری سطح PTH، کلسیم، فسفر و ویتامین D
• تصویربرداری:
سونوگرافی غده پاراتیروئید برای بررسی هیپرپلازی (بزرگ شدن غده)
درمان هیپرپاراتیروئیدیسم ثانویه در بیماران دیالیزی
کاهش سطح فسفر خون:
• رژیم غذایی کمفسفر
• مصرف بایندرهای فسفات مانند کربنات کلسیم، سیولامر و لانتانیوم
افزایش سطح کلسیم و ویتامین D:
• مکملهای ویتامین D فعال (کلسیتریول، پاریکلسیتول)
• مصرف کلسیم در رژیم غذایی یا مکملهای دارویی

مصرف داروهای تنظیمکننده PTH:
• کلسیمیمتیکها مانند سیناکلست که گیرندههای کلسیم را در غده پاراتیروئید تحریک کرده و ترشح PTH را کاهش میدهد.
درمان نهایی (جراحی پاراتیروئیدکتومی):
• در صورت عدم کنترل با داروها و بزرگ شدن شدید غدد پاراتیروئید، جراحی برای برداشتن این غدد انجام میشود.
هیپرپاراتیروئیدیسم ثالثیه در بیماران دیالیزی
در برخی بیماران دیالیزی، پس از مدت طولانی ابتلا به هیپرپاراتیروئیدیسم ثانویه، غدد پاراتیروئید بهطور دائمی بیشفعال میشوند و بدون توجه به سطح کلسیم، به تولید بیش از حد PTH ادامه میدهند. این وضعیت را هیپرپاراتیروئیدیسم ثالثیه مینامند.
علائم و عوارض هیپرپاراتیروئیدیسم ثالثیه در بیماران دیالیزی
• سطح بسیار بالای PTH در خون
• افزایش شدید سطح کلسیم خون (هیپرکلسمی)
• تشدید کلسیفیکاسیون عروقی
• افزایش خطر شکستگیهای استخوانی
• اختلال عملکرد کلیه در بیماران پیوندی
درمان هیپرپاراتیروئیدیسم ثالثیه
• در بیشتر موارد، جراحی پاراتیروئیدکتومی لازم است، زیرا درمان دارویی معمولاً مؤثر نیست.
اهمیت مدیریت بیماری پاراتیروئید در بیماران دیالیزی
• پایش منظم سطح PTH، کلسیم و فسفر برای جلوگیری از عوارض استخوانی و عروقی
• اصلاح رژیم غذایی برای کنترل فسفر و کلسیم
• استفاده از داروهای مناسب برای کنترل عملکرد پاراتیروئید
• درمان بهموقع برای جلوگیری از پیشرفت بیماری و نیاز به جراحی
جراحی غده پاراتیروئید در بیماران کلیوی و دیالیزی
در صورتی که درمانهای دارویی نتوانند بهطور مؤثر سطح PTH را کنترل کنند و بیمار دچار مشکلات جدیتری مانند درد شدید استخوانی، سنگهای کلیه یا آسیب به استخوانها شود، جراحی پاراتیروئید میتواند گزینه درمانی باشد. جراحی شامل برداشتن یک یا چند غده پاراتیروئید است که بهطور غیرطبیعی بزرگ شدهاند و باعث افزایش تولید هورمون PTH میشوند. این نوع جراحی بهویژه در بیماران دیالیزی و بیماران مبتلا به بیماریهای مزمن کلیوی که به درمانهای دارویی پاسخ نمیدهند، مورد استفاده قرار میگیرد.
مراحل جراحی پاراتیروئید
آمادگی برای جراحی:
پیش از جراحی، بیمار باید تحت آزمایشهای مختلفی مانند سونوگرافی، اسکن هستهای یا تصویربرداری با رادیوایزوتوپ قرار گیرد تا غدههای پاراتیروئید بزرگ شده شناسایی شوند.
فرایند جراحی:
جراحی معمولاً بهصورت باز یا با استفاده از تکنیکهای میکروسرجری انجام میشود. در این روش، معمولاً فقط غدد پاراتیروئید بیشفعال برداشته میشوند. این عمل بهطور معمول از طریق برشهای کوچک انجام میشود.
پیگیری بعد از جراحی:
پس از جراحی، بیماران باید تحت نظارت پزشکی دقیق قرار گیرند. ممکن است به آنها مکملهای کلسیم و ویتامین D داده شود تا سطح کلسیم خون حفظ شود.
عوارض جراحی در بیماران دیالیزی

جراحی غده پاراتیروئید در بیماران دیالیزی میتواند همراه با برخی عوارض باشد که شامل:
افت ناگهانی سطح کلسیم خون (هیپوکلسمی):
پس از جراحی، ممکن است سطح کلسیم خون کاهش یابد که میتواند منجر به علائمی مانند گرفتگی عضلات، تشنج و تپش قلب غیرطبیعی شود.
آسیب به اعصاب یا غدد پاراتیروئید سالم:
در برخی موارد نادر، ممکن است آسیب به سایر غدد پاراتیروئید یا اعصاب اطراف آن وارد آید.
عفونت محل جراحی:
مانند هر جراحی دیگری، خطر عفونت در محل جراحی وجود دارد.
جراحی غده پاراتیروئید در بیماران کلیوی و دیالیزی میتواند بهعنوان یک روش درمانی مؤثر برای کاهش سطح بالای PTH و رفع مشکلات ناشی از آن باشد. این روش معمولاً در شرایطی انجام میشود که درمانهای دارویی نتوانستهاند به کنترل سطح هورمون کمک کنند و بیماریهای مربوط به کلسیم و فسفر شدت پیدا کرده باشند. در هر صورت، این نوع جراحی باید تحت نظارت دقیق تیم پزشکی و با در نظر گرفتن وضعیت کلی بیمار انجام شود.
نتیجهگیری
غده پاراتیروئید نقش حیاتی در تنظیم تعادل کلسیم، فسفر و ویتامین D دارد و هرگونه اختلال در عملکرد آن میتواند منجر به بیماریهای جدی شود. هیپرپاراتیروئیدیسم و هیپوپاراتیروئیدیسم دو بیماری اصلی این غده هستند که هرکدام اثرات خاص خود را دارند. تشخیص زودهنگام و مدیریت مناسب این اختلالات میتواند از بروز عوارض جدی مانند پوکی استخوان، سنگ کلیه و مشکلات عصبی جلوگیری کند.
بیماران کلیوی و دیالیزی به دلیل اختلال در عملکرد کلیه، در معرض تغییرات شدید در سطح کلسیم، فسفر و PTH هستند. هیپرپاراتیروئیدیسم ثانویه و ثالثیه از مشکلات شایع در این بیماران است که میتواند منجر به بیماریهای استخوانی، کلسیفیکاسیون عروقی و مشکلات متابولیک شود. مدیریت دقیق و مداوم سطح فسفر، کلسیم و PTH، استفاده از داروهای مناسب و در صورت لزوم جراحی، از راهکارهای اصلی برای کنترل این اختلالات در بیماران دیالیزی است.
منابع:




